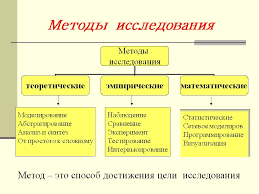
При лечении переломов должны быть соблюдены 4 принципа:
Репозиция,
Иммобилизация (фиксация),
Функциональное лечение,
Стимуляция образования костной мозоли.
Лечение переломов всегда начинается с обезболивания: в зону перелома вводят местный анестетик в условиях строжайшей асептики.
Затем проводится лечение закрытым способом или с помощью хирургического вмешательства в зависимости от характера перелома.
При переломах без смещения накладывается гипсовая повязка. При простых закрытых переломах без значительного смещения делается одномоментная ручная или аппаратная репозиция (переломы костей голени, предплечья, лодыжек, кисти и др.) с последующей фиксацией гипсовыми повязками. Длительная репозиция - вытяжение лейкопластырное или скелетное - функциональный способ лечения переломов. Он обеспечивает постепенное расслабление мышц поврежденной конечности под действием дозированной нагрузки. В практической травматологии скелетное вытяжение чаще используется при переломах нижней конечности. Классический остеосинтез - это использование металлоконструкций, в том числе металлов с памятью. Применяется он для лечения открытых, осложненных и неправильно сросшихся переломов.
В последнее время широко используется метод эндопротезирования суставов при эпифизарных переломах, так как он позволяет сохранить функцию суставаЛюбой метод лечения перелома завершается наложением гипсовой повязки. Фиксация проводится на срок, необходимый для образования костной мозоли. Сроки консолидации различны - от 2 недель до 3-3,5 месяца в зависимости локализации и характера перелома.
7. Отморожение – повреждение тканей, развивающееся при воздействии холода. Причиной отморожения может стать мороз, непосредственный контакт с предметом, охлажденным до сверхнизкой температуры (контактные отморожения) и длительное периодическое охлаждение в условиях высокой влажности воздуха («траншейная стопа», ознобление). Клинические проявления определяются степенью и периодом отморожения. Скрытый (дореактивный) период отморожения развивается в первые часы после травмы и сопровождается скудной клинической симптоматикой. Возможны незначительные боли, покалывание, нарушение чувствительности. Кожа в области отморожения холодная, бледная.
После согревания тканей начинается реактивный период отморожения, проявления которого зависят от степени повреждения тканей и вызываемых основной патологией осложнений. Выделяют четыре степени отморожения. При отморожении I степени в реактивном периоде появляется умеренный отек. Пораженный участок становится цианотичным или приобретает мраморную окраску. Пациента беспокоят жгучие боли, парестезии и кожный зуд. Все признаки отморожения самостоятельно исчезают в течение 5-7 дней. В последующем нередко сохраняется повышенная чувствительность области поражения к действию холода. -Отморожение II степени сопровождается некрозом поверхностных слоев кожи. После отогревания пораженный участок становится синюшным, резко отечным. На 1-3 сутки в области отморожения появляются пузыри с серозным или серозно-геморрагическим содержимым. При вскрытии пузырей обнажается болезненная рана, самостоятельно заживающая через 2-4 недели. При отморожении III степени некроз распространяется на все слои кожи. В дореактивном периоде пораженные участки холодные, бледные. После согревания место поражения становится резко отечным, на его поверхности возникают пузыри, заполненные геморрагической жидкостью. При вскрытии пузырей обнажаются раны с безболезненным или малоболезненным дном. -Отморожение IV степени сопровождается некрозом кожи и подлежащих тканей: подкожной клетчатки, костей и мышц. Как правило, участки глубокого поражения тканей сочетаются с участками отморожения I-III степени. Участки отморожения IV степени бледные, холодные, иногда незначительно отечные. Чувствительность отсутствует.
 2015-06-26
2015-06-26 470
470