«Нарушение сердечного ритма» (аритмия) – состояние, характеризующееся изменением частоты, регулярности и источника генерации электрических импульсов из-за нарушения процессов их образования и/или проведения. По определению ВОЗ, нарушения сердечного ритма – это любые отклонения от нормального синусового ритма.
Причины аритмий:
1. Связанные с органической патологией сердца
· ИБС (все формы), атеросклеротическая болезнь сердца
· Артериальная гипертензия, гипертоническая болезнь
· Миокардиты
· Кардиомиопатии
· Пороки сердца врожденные и приобретенные
· Врожденные аномалии проводящей системы сердца
· Травмы сердца, хирургические вмешательства
2. Связанные с функциональными расстройствами сердечно-сосудистой системы
· ВСД
· Влияние токсических веществ: алкоголь, никотин, наркотические средства
· Влияние лекарственных средств
· Психоэмоциональные расстройства
3. Связанные с «внесердечными» патологиями
· Эндокринные заболевания (гипертиреоз, феохромоцитома, болезнь Кона)
· Заболевания ЖКТ (гипокалиемия при синдроме мальабсорбции, хроническом панкреатите, диарее любого генеза, рефлекторное влияние при ЖКБ, язвенной болезни желудка)
· Заболевания дыхательной системы (гипоксия)
· Анемии (гипоксия)
· Заболевания ЦНС
Клиника нарушений сердечного ритма. Основной жалобой пациентов с аритмиями является сердцебиение, проявляющееся учащением сердечного ритма или усилением сердечных сокращений без учащения ритма. Расспрашивая больного, важно выяснить провоцирующие факторы развития сердцебиения. Имеют значение длительность эпизода сердцебиения, характеристики начала и окончания приступа аритмии. Например,
- пароксизмальные тахикардии внезапно возникают и так же внезапно заканчиваются;
- фибрилляция предсердий может внезапно начаться, но никогда внезапно не заканчивается;
- синусовая тахикардия- частота сердечных сокращений нарастает постепенно в течение нескольких секунд или минут, окончание приступа происходит так же.
Время суток появления эпизода сердцебиения может иметь диагностическое значение: например, ночные приступы сердцебиения, могут быть связаны с психоэмоциональными расстройствами, так же в ночное время развиваются вагозависимые формы пароксизмальной фибрилляции предсердий.
На фоне сердцебиения могут наблюдаться другие симптомы: слабость, боли в груди, головокружение, шум в ушах, выраженность которых связана с эмоциональным фоном пациентов или обусловлены тяжестью аритмии. Перечисленные симптомы как правило связаны с гипоксией органов в момент аритмии за счет снижения сердечного выброса.
Развитие синкопальных состояний требует исключения синдрома Морганьи-Эдамса-Стокса (МЭС), который может развиться на фоне урежений сердечного ритма. Пациенты с брадиаритмиями могут отмечать развитие обморока относительно постепенно после «предвестников»: головокружения, потемнения в глазах и редко «падают как подкошенные». Внезапный обморок, сопровождающийся непроизвольным мочеиспусканием и дефекацией, судорогами, ретроградной амнезией более характерны для желудочковых тахиаритмий.
Характерным симптомом аритмии может быть одышка, чувство нехватки воздуха, кашель. Эти симптомы связаны с нарушением диастолической функции левого желудочка, развитием легочной гипертензии, нарушением процессов газообмена и гипоксией.
При расспросе пациентов с нарушениями ритма большое внимание следует уделять выяснению наследственного анамнеза: были ли в семье случаи внезапной смерти, немотивированные обмороки, особенно в молодом возрасте. Так же имеет значение употребление алкоголя, который оказывает возбуждающее действие на сердечную мышцу, стимулирует эктопическую активность.
При осмотре пациентов с аритмиями можно выявить:
· Характер аритмии: тахиформа, брадиформа
· Наличие дефицита пульса, определения величины и ритмичности пульса
· Изменения АД
· Изменения сердца: расширение границ относительной сердечной тупости, выявление сердечных шумов.
· Признаки застойной сердечной недостаточности: периферические отеки, гепатомегалия, ослабление дыхания в нижних отделах легких, влажные хрипы.
У больного с пароксизмальными формами аритмий при осмотре можно не выявить патологических отклонений.
Большое внимание следует уделить осмотру органов, с патологией которых могут быть связаны нарушения сердечного ритма: осмотр и пальпация щитовидной железы, неврологические пробы, пальпация живота.
Основным методом диагностики аритмий является электрокардиография (ЭКГ) и методы связанные с проведением ЭКГ: холтеровское мониторирование ЭКГ, пробы с нагрузками, лекарственные пробы, электрофизиологическое исследование.
Регистрация ЭКГ отображает электрические процессы де- и реполяризации, происходящие в миокарде предсердий и желудочков, в виде их проекции на оси тех или иных ЭКГ отведений, фиксируемых с электродов, расположенных на поверхности грудной клетки и конечностях.
Прежде всего при анализе ЭКГ нужно определить источник автоматизма. В норме главным источников автоматизма является синусовый узел – номотопный ритм, в остальных случаях говорят о гетеротопном ритме. В качестве гетеротопного очага автоматизма может выступить эктопический очаг аномального автоматизма либо цепь кругового движения возбуждения (макрориентери при фибрилляции предсердий).
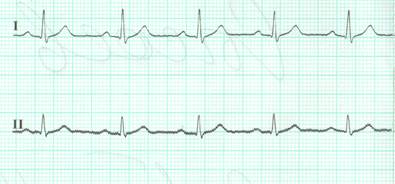
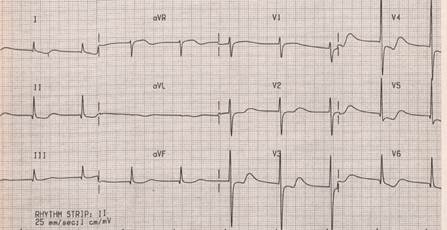
Если источником автоматизма является синусовый узел (зубец Р положительный в 2 стандартном отведении перед каждым комплексом QRS, QS от 0.12 до 0.20 сек), частота сердечных сокращений 60-90 в минуту, колебания интервалов RR не превышает 10%, говорят о синусовом ритме (рис 1). Если ЧСС при этих условиях менее 60 в минуту – синусовая брадикардия, если ЧСС более 90 в минуту – синусовая тахикардия, если колебания RR более 10% - синусовая аритмия.
Рисунок 1. Синусовый ритм
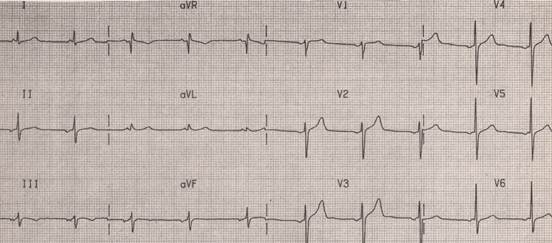
Если зарегистрирована смена источника автоматизма такой ритм называют эктопическим (рис 2).
Рисунок 2. Нижнепредсердный ритм (отрицательные Р перед QRS во II отведении и положительные в AVR)
В зависимости от ЧСС эктопический ритм характеризуют как пассивный (выскальзывающий, заместительный) и активный (ускоренный). При ЧСС эктопического ритма менее 60 в минуту можно говорить о пассивном ритме, замещающим нормальный синусовый ритм при блокаде синусового узла (рис 3).
Рисунок 3. Заместительный ритм из AV соединения, ЧСС 58 в минуту.
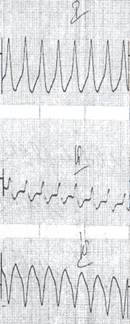
При ЧСС более 90 в минуту эктопический ритм считают активным, подавляющим активность нормального синусового ритма – пароксизмальные и непароксизмальные тахикардии (рис 4).
Рисунок 4. Наджелудочковая пароксизмальная тахикардия с ЧСС 150 в мин
В диапазоне от 60 до 90 в мин характер гетеротопных ритмов требует уточнения.
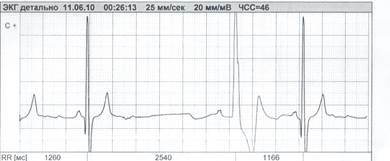
При выявлении отдельных эктопических комплексов важно учитывать интервал сцепления с предыдущим комплексом. Если интервал сцепления меньше чем RR, то говорят о преждевременном сокращении – экстрасистолия (рис 5), если больше чем RR, то говорят о замещающем (выскальзывающем) сокращении, а предыдущий интервал расценивают как паузу (рис 6).
Рисунок 5. Желудочковая экстрасистола
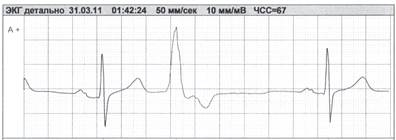
Рисунок 6. Замещающий желудочковый комплекс, пауза 2,54 секунды.
 2015-07-04
2015-07-04 625
625