Распространенность рака легкого. Рак легкого в настоящее время является самой распространенной формой злокачественных опухолей. Стандартизированный показатель заболеваемости в нашей стране составляет 29.4 на 100 000 населения (в Германии - 62,2; во Франции - 66,6; в США - 45,1; в Англии - 57). Необходимо учитывать, что за последние 20 лет число заболевших выросло в 20 раз. При этом следует помнить, что каждый третий, самостоятельно обратившейся с жалобами на прием больной, уже неоперабелен.
Известно, что мужчины страдают раком легкого в 8 раз чаще женщин. При этом правое легкое поражается примерно в 56%, а левое - в 44% клинических наблюдений.
Рак легкого является наиболее актуальной проблемой клинической онкологии. Это обусловлено с одной стороны неуклонным ростом этой патологии, с другой стороны, тем, что рак легкого занимает первое место в структуре онкозаболеваемости не только Смоленской области, но и России в целом.
Необходимо отметить, что первичная заболеваемость злокачественными заболеваниями в целом в России выросла с 286,4 в 1990 г. до 295,5 в 1997 г. на 100 тыс.населения, что указывает на высокую динамику заболеваемости.. При этом злокачественные опухоли в I-II стадии диагностируются лишь в 20% клинических наблюдений, а IV стадии - в 30%, обусловливая тем самым разные тактику лечения и прогноз заболевания.
У мужчин эта патология стоит на первом месте, у женщин находится на 3-4 месте, сохраняя устойчивую тенденцию к росту.
Топографо-анатомическая классификация рака легкого (Савицкий А.И., 1957). Различают центральную и периферическую локализацию рака легкого. Центральным раком легкого считают поражение главного, долевого, промежуточного или сегментарного бронхов. По характеру роста центральный рак бывает:
• эндобронхиальный;
• перибронхиальный;
• разветвленный.
Периферический рак - это рак, расположенный дистальнее сегментарного бронха, бывает в виде:
• круглой опухоли;
• пневмониеподобного рака;
• рака верхушки легкого (Панкоста).
Атипичные формы рака легкого обусловлены особенностями метастазирования. Среди атипичных форм различают:
• медиастинарную форму;
• милиарный карценоматоз;
• рак Савицкого (печеночная, почечная, мозговая и др. формы поражения при наличии первичной опухоли легкого малых размеров).
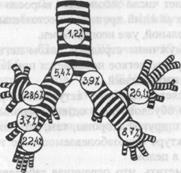
ß Рис. 1. Частота поражения раком различных бронхов.
По частоте центральный рак составляет 70-72%, периферический рак - 28-30% клинических наблюдений. Частота поражения различных отделов легких представлена на рис.1.
Особенности роста рака легкого. Различают экзофитную, эндофитную и смешанную формы рака легкого. Экзофитный рак отличается ростом в просвет бронха; имеет вид бугристого полипа лишенного эпителия. Эндофитный рак характеризуется перибронхиальным ростом. Опухоль обычно расположена по ходу бронхиального дерева в виде муфты и равномерно суживает просвет бронхов. Смешанные формы рака легкого имеют черты экзофитного и эндофитного роста.
Гисто-морфологическая классификация рака легкого (Краевский И.А., Ольховская И.Г., 1982). Различают следующие виды гисто-морфологического строения рака легкого:
• Плоскоклеточный (эпидермоидный) рак - 32% клинических наблюдений. Он делится на высоко- умеренно- и низкодифферинцированные формы. Чаще бывает центральной локализации и чаще встречается у мужчин.
• Аденокарцинома - 27% (высоко-, умеренно- и низкодифференцированные формы). Аденокарцинома чаще выявляется при периферической локализации рака легкого у женщин.
• Мелкоклеточный рак (овсяноклеточный и лимфоцитоподобный) - 16%.
• Крупноклеточный рак (гигантоклеточный и светлоклеточный) - 8 %.
• Смешанный рак - 17%.
Необходимо отметить, что дифференцированные формы рака легкого развиваются относительно медленно (особенно плоскоклеточный рак). Недифференцированные формы протекают более агрессивно и быстро метастазируют.
Факторами риска развития рака легкого являются:
• Курение - выкуривание 1 пачки сигарет в сутки увеличивает риск заболевания раком легкого в 25 раз. У курящих смертность от рака легкого в 10 раз выше, чем у некурящих.
• Воздействие канцерогенных химических веществ (полициклических ароматических углеводов, смол, газов, винилхлорида, мышьяка, хрома, кадмия, бензопирена - выделяется двигателями внутреннего сгорания).
• Ионизирующая радиация.
• Хронические неспецифические заболевания легких и бронхов.
Необходимо помнить, что обычно раковые опухоли возникают на фоне воспалительной дисплазии слизистой бронхов. При этом у некурящих дисплазия слизистой отмечена в 12%; у курящих - 60-80%. При хроническом бронхите воспалительная дисплазия встречается у 40-60% больных. Среди пациентов с верифицированным раком легкого 86% курит, а 50% страдают хроническим бронхитом.
Онкологический риск развития рака легкого. Различают генетические и модифицирующие факторы риска развития рака легкого.
К генетическим факторам риска относят:
• первично множественные опухоли (10-14%);
• три и более наблюдений рака легкого в семье среди ближайших родственников;
Модифицирующими факторами риска считают:
• экзогенные - курение, загрязнение внешней среды канцерогенами; профессиональные вредности.
• эндогенные - возраст более 45 лет; хронические легочные заболевания (пневмонии, туберкулез, бронхиты, пневмофиброз).
Стадии развития рака легкого (отечественная классификация)
• 1 стадия. Опухоль размерами до 3 см, метастазов нет.
• 2-а стадия. Опухоль размерами 3-5см, за пределы долевого бронха не выходит, метастазов не отмечено.
• 2-6 стадия. Опухоль размерами 3-5см, имеются метастазы в бронхолегочные лимфоузлы.
• 3-а стадия. Размеры опухоли более 5 см, не выходит на плевру. Опухоль менее 5см, но врастает в соседнюю долю.
• З-б стадия. Опухоль таких же размеров, но есть единичные метастазы в бронхолегочные или медиастинальные лимфоузлы.
• 4-а стадия. Опухоль любой величины, прорастающая жизненно важные структуры (полую вену, аорту и др.)
• 4-6 стадия. Имеются отделенные метастазы, плеврит или диссеминация по плевре.
При этом ранним раком легкого в клиническом смысле считают carcinoma in sity или опухоль размерами не более 1 см в диаметре.
Классифкация по международной системе (TNM) включает выделение ряда признаков и оценку их динамики развития.
Т- Первичная опухоль
Тх - недостаточно данных для оценки первичной опухоли или опухоль доказана только наличием опухолевых клеток в мокроте, или промывных водах бронхов, но не выделяется методами визуализации или при бронхоскопии.
ТО - первичная опухоль не определяется.
Tis - прединвазивный внутриэпителиальный рак (carcinoma in sity)
Tl - микроинвазивный рак - опухоль не более 3 см в наибольшем измерениии - висцеральная плевра не поражена; - нет инвазии проксимальнее долевого бронха при бронхоскопии (без поражения главного бронха).
Т2 - опухоль не более З см в наибольшем измерении или опухоль любого размера, прорастающая висцеральную плевру, или сопровождающаяся ателектазом, или обструктивной пневмонией, распространяющейся на корень легкого, но не захватывающей все легкое. По данным бронхоскопии проксимальный край опухоли не менее 2 см дистальнее карины;
ТЗ - опухоль любого размера непосредственно переходящая на грудную стенку (включая опухоль верхней борозды), диафрагму, перикард, или опухоль доходящая до карины менее чем на 2 см, но без вовлечения карины, или опухоль с сопутствующим ателектазом или обструктивной пневмонией всего легкого;
Т4 - опухоль любого размера, непосредственно переходящая на средостение, сердце, крупные сосуды, трахею, пищевод, тела позвонков;
- опухоль со злокачественным плевральным выпотом;
- несколько опухолевых узлов в одной доле.
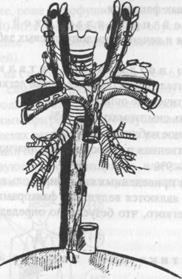
ßРис.2. Схема регионарных лимфоулов легких.
N - Регионарные лимфоузлы (рис. 2)
N1 - имеется поражение бронхопульмональных и/или лимфатических узлов корня легкого на стороне поражения, включая непосредственное распространение опухоли на лимфатические узлы;
N2 - поражение бифуркационных и медиастинальных узлов на стороне первичного очага;
N3 - поражение лимфоузлов средостения или корня легкого на противоположной стороне, прескаленных, надключичных на стороне поражения или на про ивоположной стороне.
Nx - недостаточно данных о состоянии лимфоузлов.
М - Отдаленные метастазы
МО - метастазов нет;
Ml - отдаленные метастазы (включая отдаленные опухолевые узлы в других долях).
Мх - недостаточно данных для определения отдаленных метастазов.
Профилактика рака легкого. Различают первичную профилактику рака легкого - это система государственных мероприятий, направленная на уменьшение вредного воздействия канцерогенных факторов.
Вторичной профилактикой рака легкого считают систему выявления и лечения предопухолевых заболеваний.
Причины поздней госпитализации. К причинам поздней госпитализации больных раком легкого относят:
• диагностические ошибки - 40%
• стертость симптоматики-16%
• длительное наблюдение - 10%
• некачественная и недостаточная диагностика - 25%
• прочие - 9%
Как видно из приведенных сведений, роль врача и его профессиональный уровень являются ведущими факторами в раннем выявлении больных раком легкого, что безусловно определяет прогноз заболевания.
Диагностика рака легкого основывается на четырех принципах:
• Установление локализации опухоли.
• Определение границ её распространенности.
• Морфологическая верификация рака.
• Определение функциональных возможностей организма.
К методам диагностики относят: клинические (объективные физикальные); рентгенологические; лабораторные; инструментальные; гистологические; функциональные (в т.ч. ФВД); радионуклидные (ошибки в 10-12 %) с помощью ксенона - 133; галлий-цитрата - 67 или технеция - 99, а также исследование гуморальных онкомаркеров.
Диагностика центрального рака легкого. Необходимо помнить, что чем крупнее диаметр пораженного бронха, тем ярче симптоматика. С момента появления опухоли до её клинических проявлений обычно проходит 2-3 года.
В клинике заболевания выделяют первичные, вторичные и поздние симптомы. Первичные (местные) симптомы - они появляются рано, и не являются специфичными:
• Кашель - у 90% больных (сухой, надсадный, затем начинает отделятся стекловидная мокрота, в дальнейшем - цвета малинового желе либо слизисто-гнойная. При задержке - повышение температуры и боли).
• Кровохарканье - у 50% больных (прожилками либо в виде малинового желе, реже - профузное кровотечение).
• Одышка - у 30-40% больных (вначале обусловлена обтурацией бронха, позднее - плевритом, сердечной недостаточностью, интоксикацией).
• Боль в груди на стороне поражения - у 60-65% больных. Вторичные симптомы развиваются в результате осложнений воспалительной природы или вследствие метастазов.
Общие симптомы при раке легкого обусловлены интоксикацией.
Важно знать о масках рака легкого в виде рецидивирующих обтурационных пневмоний (или пневмонита) - быстротечных, рецидивирующих с развитием сопутствующего сегментарного или долевого ателектаза. Особенно подозрительны они у курящих мужчин, старше 45 лет.
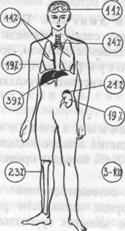
ßРис.3. Частота метастазирования рака легких.
В поздних стадиях симптоматика рака легкого обусловлена вторичным поражением плевры, возвратного и диафрагмального нервов, сосудов, инфекции. В этом периоде отмечаются асимметрия грудной клетки, отставание в акте дыхания, лимфаденит, притупление при перкуссии и др.. Данная симптоматика имеет лишь прогностическое значение. Частота метастазирования рака легкого представлена на рис. 3.
Диагностика периферического рака легких. Следует знать, что:
• Периферический рак легкого может относительно долго протекать без выраженных клинических проявлений.
• Боли на стороне поражения (не связаны с актом дыхания, часто при прорастании в плевру или грудную стенку) в 20-50% оцениваются неправильно, как следствие остеохондроза или межреберной невралгии.
• Одышка отмечается в 50% наблюдений и зависит от сдавления бронхов или кровеносных сосудов.
• Кашель и кровохарканье являются поздними симптомами.
• Общие симптомы (интоксикация - слабость, утомляемость, астения) неспецифичны.
• Для рака Панкоста характерным является поражение верхушки легкого: боли в плечевом суставе, синдром Горнера (птоз, миоз, энофтальм), прогрессирующая атрофия мышц верхней конечности; костная патология ключицы, 1 ребра или позвоночника (определяемая рентгенологически, как разрушение), нарушение чувствительности верхней конечности.
Дифференциальный диагноз. При центральном дифференциальныую диагностику следует проводить с хронической неспецифической пневмонией, пневмосклерозом, бронхоэктатической болезнью, туберкулезом. При периферическом раке - с доброкачественными опухолями легких, кистами, опухолями плевры и метастатическими опухолями.
Паранеопластические синдромы. В ряде клинических наблюдений раковые клетки легкого выделяют биологически активные вещества, которые у 2-4% больных проявляются следующими основными синдромами:
• Гипертрофической остеоартропатией Мари-Бамбергера (вследствие инкреторной активности раковых клеток) • утолщение и склероз длинных трубчатых костей, припухлость суставов, пальцы в виде "барабанных палочек" - исключить обменно-дистрофический полиартрит.
• Артралгией, ревматоидными явлениями, гинекомастией, миастенией, кушингоидноподобным синдромом.
• Коагулопатиями и мигрирующими тромбофлебитами.
Рентгенодиагностика рака легкого. Рентгенодиагностика рака легкого информативна в 80% клинических наблюдений и является основным методом диагностики. При этом могут применяться обзорный снимок грудной клетки в 2-х проекциях, томо-и зонография, бронхография, контрастное исследование пищевода, ангиография, КТ).
Для центрального рака легкого характерным является:
• Понижение прозрачности легочной ткани и феномен "парадоксального корня легкого" (за счет сдавления опухолью сосудов корня имеется его сужение).
• Бронхостеноз. Масками бронхостеноза являются: рецидивирующий пневмонит, хронический бронхит, рецидивирующая пневмония.
• Ателектаз в виде треугольной тени (в этой стадии выявляется у 50% больных).
• При бронхографии выявляют обрыв ("культю") бронха.
Для периферического рака легкого типичны:
• Круглое образование (чаще 1 - 4см в диаметре) с лучистостью по периферии - corona maligna (раковый лимфангоит).
• Время удвоения диаметра опухоли - около 120 суток. У 70 % больных раком легкого нет лимфатической дорожки к корню (как при туберкулезе).
• Рак Панкоста - дугообразно выпуклая к низу тень: узурация 1 ребра, ключицы или шейного отдела позвоночника.
Цитологический и гистологический методы диагностики рака легкого включают:
• Анализ мокроты на атипичные клетки. При этом мокрота исследуется утром 4-5 раз. При центральном раке информативность метода составляет 70-80%, при периферическом - 50-60%.
• Цитологическое исследование (отпечатки опухоли, смыв бронхов, прямая биопсия, транстрахеобронхиальная пункция лимфатических уз лов). Исследование информативно: при центральном раке в 95%; при периферическом - в 80% клинических наблюдений.
Трансторакальные пункционные биопсии (при округлых образованиях в любой зоне легкого, либо при подозрении на метастаз) (рис.4). Торакоскопическую биопсию. Интраоперационная биопсия. Биопсии лимфатических узлов.
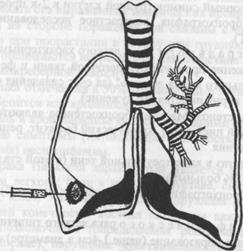
ßРис.4. Трансторакальная биопсия периферического рака легкого.
В 1996 году в РФ диагноз рака легкого подтвержден морфологически у 46,5 % больных.
Лечение рака легкого. Среди методов лечения рака легкого выделяют оперативный, лучевой, комбинированный и симптоматическое лечение.
Оперативный метод лечения: операбельность составляет около 20-35% по отношению к выявленным больным. Наиболее часто используется лоб-билобэктомия, пульмонэктомия с регионарной лимфаденэктомией. Реже применяют сегментэктомию и торакоскопические резекции. Основными радикальными операциями при раке легкого являются пневмонэктомия и лобэктомия, а также их варианты: расширенная или комбинированная пневмонэктомия, лобэктомия с циркулярной резекцией бронхов, билобэктомия и др. Основным условием радикализма вмешательства является отстояние линии пересечения бронха на 1,5-2 см от видимого края опухоли и отсутствие опухолевых клеток определяемых микроскопически в крае пересеченного бронха и сосудов.
Ограниченность опухолевого процесса долей (периферический рак или центральный рак сегментарных бронхов, дистального отдела долевого бронха) без регионарных метастазов или с одиночными метастазами бронхолегочные лимфоузлы является показанием к лобэктомии.
В последние годы при периферических опухолях допустимым считают атипичные резекции легкого с использованием торакоскопических технологий.
Показаниями к типичной пневмонэктомии являются поражение долевых (промежуточного справа) бронхов с вовлечением в процесс главного бронха при центральном раке, периферический рак со значительным поражением соседней доли, множественные метастазы в лимфоузлах нескольких регионарных зон, а также опухолевая инфильтрация сосудов корня легкого независимо от локализации и характера роста первичной опухоли (II-III стадии).
При распространенном раке легкого с вовлечением соседних органов, лимфоузлов средостения приходится идти на расширенные комбинированные пневмонэктомии.
Лучевая и химиотерапия (циклофосфан, метотрексат, натулан и др.) имеют вспомогательное значение.
Результаты лечения и прогноз. Необходимо помнить, что чем раньше выявлена опухоль, тем лучше результаты лечения. Так при опухоли TINoMo пятилетняя выживаемость составляет 60-80%. При этом среди выявленных на профосмотрах операбельны 96%, а среди самостоятельно обратившихся больных - всего 20-50%. Результаты лечения в зависимости от выполненных оперативных вмешательств представлены ниже:
• Пневмонэктомия (оперируется около 38% больных). Послеоперационная летальность 4-7%. 5 лет переживают 25% больных.
• Лоб-билобэктомия (61% больных). Послеоперационная летальность 2-3%. 5 лет переживает 35% больных.
Среди постановки на 1 группу инвалидности рак легкого занимает 1 место - 8,6% (затем - рак желудка - 8,6% и рак молочной железы -3,9%).
 2015-08-21
2015-08-21 2287
2287