Стенокардии, очаговая дистрофия миокарда
Гипоксия миокарда при стенокардии проявляется изменениями конечной части желудочкового комплекса ЭКГ. При стенокардии зубец Т уплощен или инвертирован (при интрамуральной или субэпикардиальной ишемии). При субэндокардиальной ишемии возможно увеличение амплитуды зубца Т.
Более выраженная субэндокардиальная ишемия и повреждение миокарда характеризуются депрессией сегмента ST, который в типичных случаях расположен горизонтально. Изредка при стенокардии имеется подъем сегмента ST в виде дуги выпуклостью кверху, что свойственно субэпикардиальной ишемии и повреждению миокарда.
При развитии ишемии миокарда могут наблюдаться различные нарушения ритма и проводимости. В некоторых случаях выявляется инверсия зубца U.
У многих больных стенокардией, особенно на ранних стадиях заболевания, на ЭКГ, зарегистрированной в состоянии покоя, нет патологических изменений. Они выявляются во время приступа стенокардии или при функциональных тестах, специально применяемых для диагностики ишемической болезни сердца.
 Наиболее часто для этого используют пробы с физической нагрузкой, в частности лестничную пробу Мастера, дозированную ходьбу под контролем телеэлектрокардиографии, велоэргометрию и тредмилметрию. Эти тесты значительно повышают частоту выявления электрокардиографических признаков коронарной недостаточности и позволяют отличить их от некоронарогенных изменений.
Наиболее часто для этого используют пробы с физической нагрузкой, в частности лестничную пробу Мастера, дозированную ходьбу под контролем телеэлектрокардиографии, велоэргометрию и тредмилметрию. Эти тесты значительно повышают частоту выявления электрокардиографических признаков коронарной недостаточности и позволяют отличить их от некоронарогенных изменений.
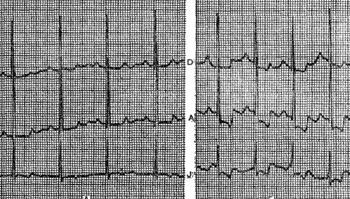
На рисунке приведена ЭКГ больного А., 49 лет, с диагнозом: ишемическая болезнь сердца, стенокардия напряжения. На ЭКГ, зарегистрированной в состоянии покоя, отмечались незначительная депрессия сегмента ST в отведениях А и D и неглубокий отрицательный зубец Т в отведении J. Во время ходьбы на тредмиле при скорости движения дорожки 5 км/ч появилась выраженная депрессия сегмента ST во всех трех отведениях по Нэбу с глубокой отрицательной фазой зубцов Т в отведениях D и J. Болей в сердце при этом обследуемый не ощущал, но выявленные изменения на ЭКГ позволили подтвердить диагноз ишемической болезни сердца.
Для диагностики ишемической болезни сердца используют психоэмоциональные нагрузочные тесты, а также пробы с медикаментозными средствами, вызывающими спазм коронарных артерий; в частности эргометрином, или с препаратами, учащающими сердечный ритм и увеличивающими потребность миокарда в кислороде, например с изупрелом. Для этой цели используют также учащающую предсердную электростимуляцию с помощью пищеводного электрода [Сидоренко Б. А и др., 1984].
Изменения сегмента ST и зубца Т характерны не только для стенокардии. Уплощение или инверсия зубца Т и депрессия сегмента ST могут наблюдаться при многих состояниях, например при дистрофии миокарда различного генеза, миокардитах, нарушениях электролитного баланса и т. д. Для уточнения происхождения этих электрокардиографических изменений используют различные медикаментозные пробы.
Так, положительная динамика конечной части желудочкового комплекса после приема нитроглицерина (положительная нитроглицериновая проба) свидетельствует в пользу ишемической болезни сердца. Улучшение электрокардиографической картины после приема хлорида калия, наоборот, не типично для стенокардии. Индераловая (обзидановая) проба, с нашей точки зрения, не пригодна для дифференциальной диагностики, так как положительная электрокардиографическая динамика после приема пропранолола бывает у больных как нейроэндокринной миокардиодистрофией, так и ишемической болезнью сердца.
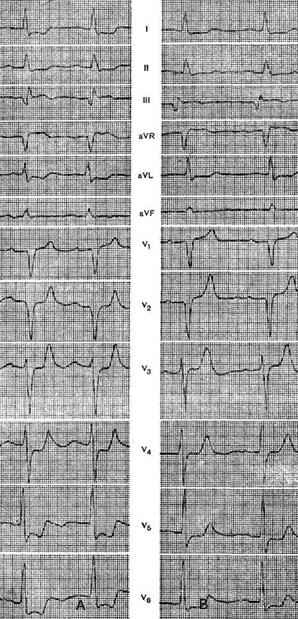
На рисунке показаны ЭКГ больной Д., 63 лет, с диагнозом: ишемическая болезнь сердца, постинфарктный кардиосклероз, стенокардия, гипертоническая болезнь II стадии. На ЭКГ, зарегистрированной во время ангинозного приступа, отмечалась выраженная депрессия сегмента ST в отведениях I, II aVL, V4-V6.
Там же наблюдались двухфазные зубцы Т с выраженной отрицательной фазой. Сразу после внутривенного струйного введения 10 мг индерала боли в сердце исчезли, на ЭКГ, зарегистрированной через 10 мин после инъекции, отмечалась четкая положительная динамика.
Изменения ЭКГ, свойственные приступу стенокардии, как правило, исчезают через несколько минут или часов после его окончания. Если эти изменения сохраняются несколько суток, то говорят о развитии острой очаговой дистрофии миокарда. Для этой формы ишемической болезни сердца наряду с динамикой сегмента ST весьма характерна инверсия зубцов Т в отведениях, регистрирующих потенциалы пораженной зоны. Острая очаговая дистрофия может стать промежуточным звеном между стенокардией и мелкоочаговым инфарктом миокарда.
Инфаркт миокарда
Под инфарктом миокарда понимают «коронарогенный» некроз участка мышцы сердца. Развитию инфаркта, как правило, предшествуют острая ишемия и повреждение миокарда. В остром периоде инфаркта зоны повреждения и ишемии окружают некротический очаг. Электрокардиографические проявления ишемии, повреждения и некроза миокарда зависят от локализации, глубины этих процессов, их давности, размеров поражения и других факторов.
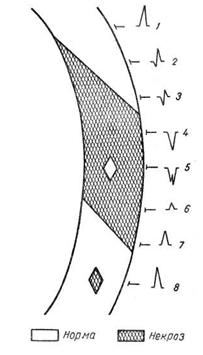
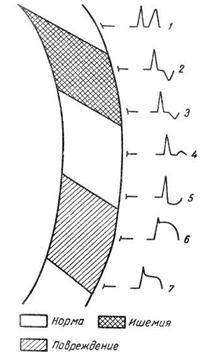
Считается, что острая ишемия миокарда проявляет себя главным образом изменениями зубца Т, а повреждение – смещением сегмента ST, хотя эти процессы часто сочетаются и разграничить их трудно.
При субэндокардиальной ишемии миокарда вектор реполяризации имеет нормальное направление (от эпикарда к эндокарду), а разность потенциалов между субэпикардиальными и субэндокардиальными слоями увеличена. В отведениях, регистрирующих ЭКГ со стороны эпикарда, выявляется положительный зубец Т увеличенной амплитуды.
При субэпикардиальной ишемии вектор реполяризации направлен от эндокарда к эпикарду, в связи с чем над зоной поражения регистрируются отрицательные зубцы Т. Изолированная субэпикардиальная ишемия миокарда бывает редко.
Значительно чаще имеется распространение субэндокардиальной ишемии на субэпикардиальные отделы, т. е. трансмуральная ишемия. В связи с этим, хотя электрокардиографическая картина субэпикардиальной и трансмуральной ишемии почти одинакова, появление инверсии зубца Т нужно расценивать как вероятный признак трансмуральной ишемии.
В отведениях, регистрирующих потенциалы зоны, противоположной области ишемии, отмечаются реципрокные изменения зубца Т, направленного в обратную сторону по отношению к зубцам Т, регистрируемым в области ишемии.
Как отмечалось выше, ишемия миокарда может проявляться не только изменениями зубца Т, но и смещением сегмента ST, причем чаще наблюдается его депрессия. Субэндокардиальное повреждение миокарда проявляется на ЭКГ депрессией сегмента ST в соответствующих отведениях, при субэпикардиальном и трансмуральном повреждении отмечается подъем сегмента ST над изоэлектрической линией. Трансмуральное повреждение, так же как и ишемия, встречается значительно чаще изолированного субэпикардиального.
В некоторых случаях при обширном глубоком повреждении миокарда на ЭКГ наблюдается высокий подъем сегмента RT, начинающегося от вершины зубца R и направляющегося косо вниз. Такая картина может имитировать расширение комплекса QRS вследствие внутрижелудочковой блокады.
Некроз миокарда
Некроз миокарда обычно проявляется на ЭКГ изменениями комплекса QRS. Образование некротического очага в миокарде ведет к прекращению электрической активности пораженного участка, что обусловливает отклонение суммарного вектора QRS в противоположную сторону. В результате этого в отведениях с положительным полюсом над некротической зоной выявляются патологически глубокий и широкий зубец Q и снижение амплитуды зубца R, что характерно для субэндокардиальных крупноочаговых инфарктов. Чем глубже некроз, тем более выражены эти изменения.
При трансмуральном инфаркте миокарда на ЭКГ в отведениях от эпикардиальной стороны регистрируется комплекс типа QS. Над островком неповрежденного миокарда, окруженного некротическим процессом, бывает направленная вверх зазубрина на зубце QS.
Субэпикардиальный некроз может проявляться лишь снижением амплитуды зубца R без образования патологического зубца Q. Наконец, интрамуральный инфаркт может вовсе не вызывать изменений комплекса QRS. ЭКГ больного инфарктом миокарда претерпевает изменения в зависимости от стадии заболевания.
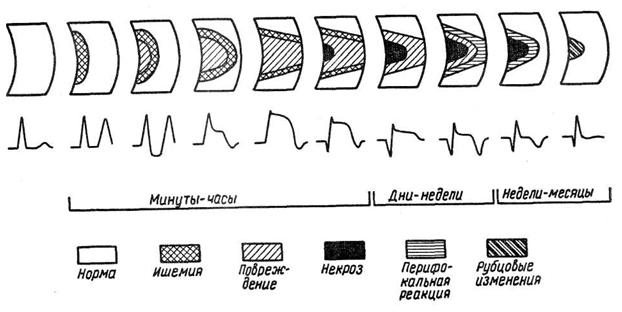
Динамика ЭКГ на различных стадиях заболеваниях схематично представлена на рисунке.
На стадии ишемии, которая обычно продолжается от нескольких минут до 1–2 ч, над очагом поражения регистрируется высокий зубец Т. Вслед за этим наступает стадия повреждения. В начале этой стадии отмечается кратковременная депрессия сегмента ST вследствие повреждения субэндокардиальных отделов миокарда. Затем при распространении ишемии и повреждения на субэпикардиальные отделы выявляются подъем сегмента ST и инверсия зубца Т. Продолжительность этой стадии обычно составляет несколько часов, но может колебаться от 1 ч до 3 сут.
Процессы, происходящие в это время, могут быть обратимыми, электрокардиографические изменения могут исчезнуть, но чаще процесс переходит в следующую стадию с образованием некроза в миокарде. Электрокардиографически это проявляется возникновением патологического зубца Q и уменьшением амплитуды зубца R. Очаг некроза окружен зонами повреждения и ишемии, поэтому на ЭКГ наряду с указанными признаками выявляются подъем сегмента ST и инверсия зубца Т. В течение нескольких часов зона некроза увеличивается, что сопровождается дальнейшим увеличением зубца Q и уменьшением зубца R вплоть до появления зубца QS при трансмуральном поражении.
Через несколько суток на ЭКГ может исчезнуть инверсия зубца Т, который становится сглаженным или положительным. Это отражает уменьшение или исчезновение ишемии миокарда вокруг пораженного участка. Повреждение сохраняется дольше, поэтому сегмент ST остается приподнятым над изоэлектрической линией.
Через 5–16 сут от начала заболевания зубец Т вновь становится отрицательным, более глубоким, чем прежде. Считают, что вторая инверсия зубца Т обусловлена аутоиммунной и воспалительной реакцией миокарда, окружающего некротический очаг [Чернов А. 3., Кечкер М. И., 1979], хотя другие авторы [Орлов В. Н., 1983] связывают данное явление с переходом повреждения миокарда в ишемию. Глубокий, остроконечный отрицательный зубец Т называют коронарным [Лукомский П. Е., 1973, и др.].
В последующие недели в пораженном участке происходят процессы организации и репарации. Зона повреждения уменьшается и исчезает, уменьшается и воспалительная реакция. В связи с этими процессами сегмент ST постепенно становится изоэлектричным, а зубец Т– менее глубоким. Эту стадию заболевания называют подострой. В дальнейшем происходит рубцевание некротического очага. Этот процесс продолжается несколько недель и может затягиваться на несколько месяцев.
На ЭКГ при этом постепенно уменьшается зубец Q, который иногда полностью исчезает, увеличивается, приближаясь к исходной, амплитуда зубца R. Зубец Т может остаться инвертированным или сглаженным, но иногда становится положительным. Таким образом, электрокардиографические признаки перенесенного инфаркта миокарда могут в последующем сохраняться, но в некоторых случаях ЭКГ нормализуется.
Электрокардиограмма при инфарктах различной локализации
Инфаркты передней стенки левого желудочка В большинстве случаев инфаркт локализуется в миокарде левого желудочка. Инфаркт миокарда правого желудочка встречается значительно реже. В миокарде левого желудочка выделяют переднюю, боковую и заднюю стенки, поражение которых находит отражение в различных отведениях ЭКГ.
При крупноочаговых инфарктах передней стенки суммарный вектор возбуждения желудочков направлен в сторону, противоположную очагу некроза, т. е. кзади. Вследствие этого на ЭКГ появляется патологический зубец Q и уменьшается амплитуда зубца R в отведениях V1-V4. Там же выявляются подъем сегмента ST и характерные изменения зубца Т. Аналогичные изменения желудочкового комплекса обычно отмечаются в отведениях I, II и aVL, особенно при распространении инфаркта на боковую стенку. В отведениях III и aVF при этом наблюдается реципрокная депрессия сегмента ST. Иногда даже распространенные трансмуральные инфаркты передней стенки не сопровождаются четкими изменениями желудочкового комплекса в отведениях от конечностей.
Характерные для инфаркта миокарда изменения, выявляемые в отведениях V1–V3, отражают поражение передней стенки и прилегающей к ней части межжелудочковой перегородки, признаки инфаркта в отведении V4 указывают на поражение верхушки. При изолированном верхушечном инфаркте характерные признаки выявляются только в отведении V4.
Динамика электрокардиографических изменений при переднеперегородочном рецидивирующем инфаркте миокарда показана на серии ЭКГ больного Ф. Больной госпитализирован по поводу нестабильной стенокардии. На ЭКГ при поступлении отмечались признаки недостаточности кровоснабжения передней и боковой стенок левого желудочка в виде депрессии сегмента ST в отведениях V3–V6. Несмотря на проводимую терапию, на следующий день возник ангинозный приступ, сопровождающийся появлением инверсии зубца Т в отведениях V2–V4, что было расценено как развитие острой очаговой дистрофии в переднесептальной области.
Еще через день возникли интенсивные боли за грудиной, на ЭКГ при этом появились признаки крупноочагового переднеперегородочного инфаркта миокарда: уменьшилась амплитуда зубца R в отведениях V1–V4, появился высокий подъем сегмента ST в отведениях V1–V3. Кроме того, развились блокада левой передней ветви и неполная блокада левой ножки, что проявилось резким отклонением оси сердца влево, появлением глубокого зубца S в отведениях V4-V6 с расширением комплекса QRS до 0,12 с.
На ЭКГ, зарегистрированной через 2 дня после предыдущей, отмечалась обычная «инфарктная» динамика: появился патологический зубец Q в отведении V2, еще больше уменьшилась высота зубца R в V1, зубец Т в отведениях V2–V5 стал отрицательным, исчезли признаки блокады левой ножки.
Еще через 4 дня у больного снова возник ангинозный приступ, сопровождавшийся электрокардиографической динамикой: опять появились высокий зубец Т и подъем сегмента ST в отведениях V1-V3, в отведениях V4-V6 этот зубец стал положительным (псевдоположительная динамика), снова появились признаки блокады левой передней ветви. Очевидно, у больного был рецидив переднесептального инфаркта миокарда.
Инфаркт высоких отделов передней стенки левого желудочка
При инфаркте высоких отделов передней стенки патологический зубец Q в отведениях V1 - V4 может не выявляться. В этих отведениях обычно отмечаются лишь снижение амплитуды зубца R, иногда инверсия зубца Т. Для диагностики высокого переднего инфаркта миокарда следует регистрировать ЭКГ в грудных отведениях на уровне второго-третьего межреберий (V2–V3), где обычно выявляются типичные инфарктные изменения.
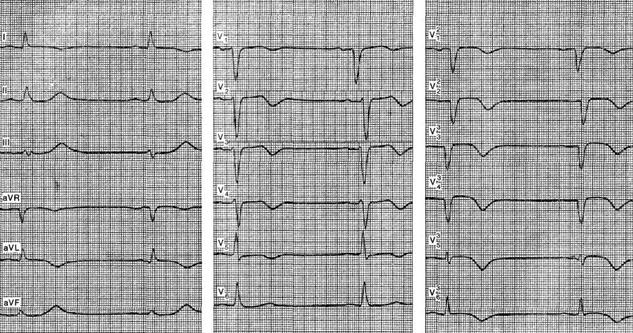
Примером электрокардиографической картины «высокого» переднеперегородочного трансмурального инфаркта может служить представленная на рисунке ЭКГ больного 73 лет. В обычных отведениях четких признаков крупноочагового инфаркта нет. Отмечаются расширение зубца Q в отведении aVL, инверсия зубца Т в отведениях I, aVL, V1 - V5. В отведениях V2 – V4 наблюдаются снижение амплитуды зубца R и небольшой подъем сегмента ST, что заставляет подозревать острый переднесептальный инфаркт.
В высоких грудных отведениях регистрируется типичная картина трансмурального переднеперегородочного инфаркта с распространением на боковую стенку. Инфаркты боковой стенки левого желудочка имеют ряд общих электрокардиографических признаков с передними инфарктами. В связи с этим в некоторых зарубежных руководствах боковой инфаркт рассматривается как вариант инфаркта передней стенки [Schamroth L., 1984, и др.]. При боковом инфаркте характерные изменения желудочкового комплекса (патологический зубец Q, подъем сегмента ST и т. д.) наблюдаются в отведениях I, II, aVL, V5 – V7.
Инфаркт высоких отделов боковой стенки может не сопровождаться отчетливыми изменениями желудочкового комплекса в обычных отведениях или проявляется патологическим зубцом Q только в отведении aVL. Диагностике высокого бокового инфаркта способствует регистрация ЭКГ в отведениях V3 и V6, где характерные для инфаркта изменения более отчетливы.
Изолированное поражение боковой стенки встречается редко, чаще инфаркт передней или задней стенки распространяется на боковую.
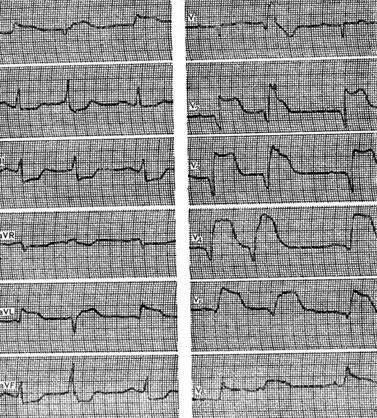
На рисунке приведена ЭКГ больного 67 лет с диагнозом: ишемическая болезнь сердца, острый обширный переднеперегородочный и боковой инфаркт миокарда. На ЭКГ отмечаются патологический зубец Q и резкий подъем сегмента ST в отведениях I, aVL, V2 - V6, депрессия сегмента ST в отведениях III, aVR, aVF, политопная экстрасистолия.
Инфаркты задней стенки левого желудочка
Различают нижний, или диафрагмальный, и верхний, или базальный, отделы задней стенки. Соответственно выделяют заднедиафрагмальный (задненижний) и заднебазальный инфаркт миокарда.
Заднедиафрагмальный инфаркт миокарда встречается значительно чаще, чем заднебазальный. При заднедиафрагмальном инфаркте патологический вектор ориентирован вверх к отрицательным полюсам отведений aVF, II и III, поэтому в указанных отведениях выявляется патологический зубец Q. Там же отмечается характерная динамика сегмента ST и зубца Т. В отведениях от передней стенки повреждение диафрагмальной области миокарда проявляется реципрокной депрессией сегмента ST.
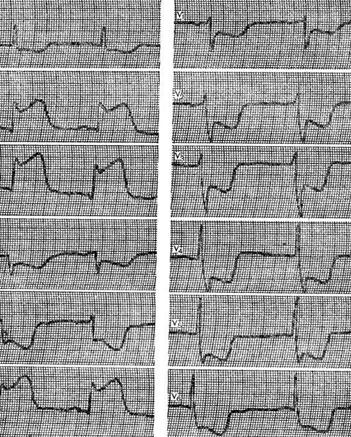
Примером может служить представленная на рисунке ЭКГ больного 62 лет с диагнозом: ишемическая болезнь сердца, острый заднедиафрагмальный инфаркт миокарда, гипертоническая болезнь III стадии. На ЭКГ можно видеть резкий подъем сегмента ST, начало формирования зубца Q в отведениях II, III и aVF и выраженную депрессию сегмента ST в отведениях I, aVR, aVL, V1 - V6.
При заднебазальном, или задневерхнем, инфаркте патологический вектор QRS направлен вперед, что проявляется только увеличением амплитуды зубца R в отведениях V1, V2 и V3. Патологический зубец Q в обычных отведениях ЭКГ не наблюдается. Он может быть выявлен при регистрации ЭКГ в пищеводных отведениях, а иногда в отведениях V7, V8 и V9.
Изолированное поражение заднебазальной области – большая редкость. Чаще эта область поражается при обширных задних инфарктах, когда, кроме заднебазальной, в процесс вовлекаются и заднедиафрагмальная область, а нередко и верхние отделы боковой стенки.
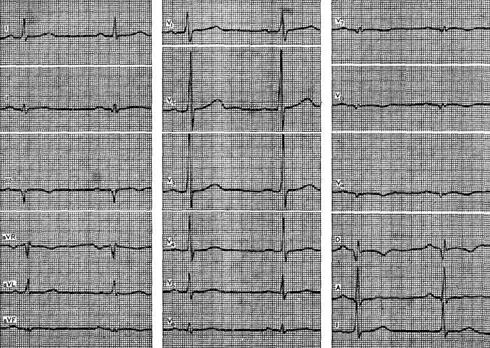
На рисункепоказана ЭКГ больного 56 лет с диагнозом: ишемическая болезнь сердца, распространенный задний инфаркт миокарда. На представленной ЭКГ, которая зарегистрирована на 4-й день заболевания, выявляется патологический зубец Q в отведениях II, III, aVF, V6 – V9, D и заметное увеличение амплитуды зубца R в отведениях V1 - V3. Указанные признаки позволяют диагностировать обширный задний инфаркт с вовлечением диафрагмального и базального отделов, с распространением на боковую стенку левого желудочка.
Циркулярный верхушечный инфаркт. При этом инфаркте поражаются передняя, задняя и боковая стенки левого желудочка в его нижней части, а также межжелудочковая перегородка. На ЭКГ выявляются признаки переднеперегородочного, бокового и заднедиафрагмального инфаркта, в частности регистрируются патологические зубцы Q или QS в отведениях I, II, III, aVL, aVF, а также V1 – V6.
Инфаркт правого желудочка
Изолированный инфаркт правого желудочка является большой редкостью. Чаще наблюдается поражение правого желудочка одновременно с инфарктом передней или задней стенки левого желудочка. У больных с заднедиафрагмальным инфарктом миокарда вовлечение в процесс правого желудочка, как правило, отражается на ЭКГ в отведениях V3R и V4R.
Наиболее информативным признаком вовлечения правого желудочка является подъем сегмента ST в этих отведениях в первые дни заболевания.
Комплекс QRS при этом имеет форму QR или QS. У больных с заднедиафрагмальным инфарктом миокарда, особенно при правожелудочковой недостаточности, в дополнение к обычным отведениям целесообразно использовать отведения V3R и V4R.
У больных с переднеперегородочным инфарктом миокарда с вовлечением правого желудочка этот признак не информативен для распознавания инфаркта правого желудочка, так как может наблюдаться при передних инфарктах без вовлечения правого желудочка.
Инфаркт предсердий
Изолированное поражение предсердий наблюдается очень редко. Чаще инфаркт задней стенки левого желудочка распространяется на предсердия. При инфаркте предсердия обычно бывают нарушения предсердного ритма и проводимости, в частности мерцание и трепетание предсердий, предсердная пароксизмальная тахикардия, синоаурикулярная и внутрипредсердная блокада и др.
Нередко у таких больных эти нарушения стойкие или упорно рецидивирующие. Однако указанные расстройства ритма и проводимости возможны и без инфаркта предсердий.
При инфаркте предсердий бывает изменение формы зубца Р, что иногда удается выявить только при анимальном анализе ЭКГ в динамике. Одним из признаков инфаркта предсердий является смещение сегмента PQ вверх или вниз от изоэлектрической линии.
Электрокардиограмма при мелкоочаговых инфарктах миокарда
При мелкоочаговых инфарктах комплекс QRS ЭКГ не претерпевает существенных изменений, т. е. не выявляется патологического зубца Q и снижения амплитуды зубца R. Изменения касаются главным образом формы зубца Т и положения сегмента ST.
В отведениях, регистрирующих потенциалы пораженной области, зубцы Т чаще инвертированные, глубокие: сегмент ST, как правило, смещен ниже изоэлектрической линии, что характерно для субэндокардиальных мелкоочаговых инфарктов. В отличие от очаговой дистрофии миокарда при мелкоочаговых инфарктах эти изменения более стойкие, сохраняются обычно не менее 2 нед, но дифференциальная диагностика этих состояний возможна только при одновременной оценке клинических и лабораторных данных.
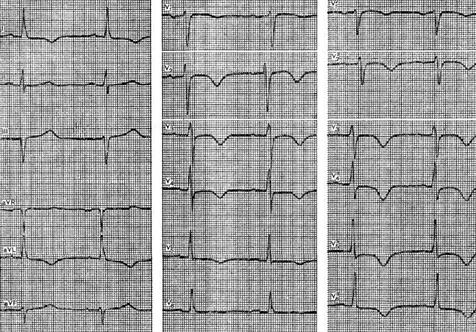
Примером изменений при мелкоочаговом некрозе может служить ЭКГ больной 55 лет с диагнозом: ишемическая болезнь сердца, мелкоочаговый переднебоковой инфаркт миокарда с распространением на высокие отделы. При типичной клинической картине и лабораторных показателях на ЭКГ отмечалась инверсия зубцов Т в отведениях I, aVL, V1 - V6, V2 – V3. Патологических изменений комплекса QRS не наблюдалось.
Электрокардиограмма при аневризме сердца
Наиболее типичным электрокардиографическим признаком аневризмы сердца является стабилизация изменений, свойственных острому или подострому периоду инфаркта миокарда, на протяжении многих месяцев и лет. В большинстве случаев на ЭКГ видно трансмуральное поражение какого-либо отдела левого желудочка, т. е. зубец QS и подъем сегмента ST в различных отведениях в зависимости от локализации поражения.
Нередко там же отмечаются глубокие коронарные зубцы Т. Иногда зубец QS выявляется только при регистрации ЭКГ с места патологической пульсации. Во многих случаях есть нарушения внутрижелудочковой проводимости, эктопические аритмии.
Основные признаки аневризмы сердца чаще наглядно выявляются при аневризмах передней стенки левого желудочка, несколько меньше – при поражении боковой стенки. На рисунке приведена ЭКГ больного 61 года с диагнозом: ишемическая болезнь сердца, кардиосклероз после перенесенного трансмурального инфаркта миокарда, стенокардия покоя и напряжения, недостаточность кровообращения НА степени.
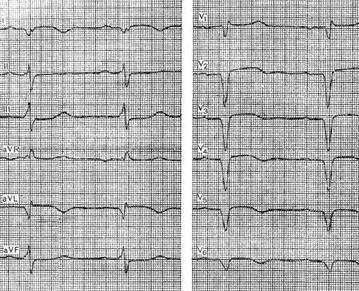
На ЭКГ можно видеть картину неполной блокады правой ножки пучка Гиса (увеличение времени внутреннего отклонения в отведении V1). Зубцы QS с невысоким подъемом сегмента ST в отведениях I, V2 – V6, патологический зубец Q в отведении aVL, инверсия зубца Т во всех этих отведениях при отсутствии динамики в течение ряда месяцев указывают на обширную хроническую аневризму передней и боковой стенок левого желудочка.
При аневризме заднедиафрагмального отдела левого желудочка может регистрироваться зубец QS с подъемом сегмента ST в отведениях III и aVF, но нередко эти признаки нечеткие. Возможна картина острого нетрансмурального поражения с характерным для аневризмы сердца отсутствием динамики на ЭКГ.
При аневризмах высоких отделов боковой стенки и заднебазальных отделов левого желудочка типичные изменения ЭКГ в общепринятых отведениях нередко вовсе отсутствуют.
Дифференциальная электрокардиографическая диагностика инфаркта миокарда
Электрокардиографическая диагностика инфаркта миокарда в некоторых случаях весьма затруднительна, так как изменения ЭКГ, напоминающие признаки очагов ишемии, повреждения и некроза, бывают при ряде физиологических и патологических состояний [Halhuber M. J. etal., 1978; Goldberger A. L., 1984, и др.].
Позиционные изменения желудочкового комплекса иногда имитируют на ЭКГ признаки инфаркта. В частности, как указывалось выше, при повороте сердца вокруг продольной оси по часовой стрелке (правым желудочком вперед) возможен глубокий зубец Q в отведениях III и aVF, превышающий 1/4 амплитуды зубца R, наряду с выраженным зубцом S в отведениях I и aVL. При этом может наблюдаться также инверсия зубца T в III отведении. Эти признаки можно ошибочно расценить как указания на некротические или рубцовые изменения заднедиафрагмальной области левого желудочка.
Поворот сердца вокруг продольной оси против часовой стрелки (левым желудочком вперед) может сопровождаться появлением глубокого зубца Q в отведениях I и aVL, а также V5 и V6, что имитирует признаки очаговых изменений боковой стенки левого желудочка.
При повороте сердца вокруг поперечной оси верхушкой вперед регистрируется выраженный зубец Q в отведениях I, II и III.
Позиционные изменения желудочкового комплекса отличаются от признаков инфаркта миокарда отсутствием характерной для инфаркта динамики сегмента ST и зубца Т ЭКГ, а также уменьшением глубины зубца Q при регистрации ЭКГ на высоте вдоха или выдоха.
Гипертрофия и дилатация желудочков сердца иногда имитируют электрокардиографические признаки инфаркта миокарда. Так, при гипертрофии левого желудочка и межжелудочковой перегородки может регистрироваться глубокий зубец Q в левых грудных отведениях, а также в отведениях I и aVL или II и III, иногда отмечается желудочковый комплекс типа QS в правых отведениях. Нередко имеются смещение сегмента ST выше или ниже изоэлектрической линии, инверсия зубца Т, что имитирует признаки ишемии и повреждения миокарда.
Глубокий зубец Q, депрессия или подъем сегмента ST возможны при гипертрофических миокардиопатиях, в частности при субаортальном стенозе. При гипертрофии правого желудочка в отдельных случаях может регистрироваться комплекс типа QS в правых грудных отведениях ЭКГ. Иногда бывает глубокий зубец Q в отведениях III и aVF наряду с глубоким зубцом S в отведениях I и aVL.
Синдром QIIISI, который способен имитировать картину заднедиафрагмального инфаркта миокарда, нередко наблюдается также у больных с острым легочным сердцем. Дифференциальной диагностике инфаркта миокарда и имитирующих его проявлений гипертрофии и дилатации желудочков помогают другие изменения ЭКГ, свойственные указанным состояниям (типичная для инфаркта динамика, свойственное гипертрофии увеличение амплитуды зубцов R и S и т.д.).
Блокада ветвей пучка Гиса
Блокада ветвей пучка Гиса нередко затрудняет диагностику инфаркта миокарда по ЭКГ. Наибольшие затруднения вызывает блокада левой ножки, при которой возможны желудочковый комплекс типа QS и подъем сегмента ST в правых грудных отведениях.
Это может, с одной стороны, имитировать признаки острого переднего инфаркта миокарда, а с другой – скрывать его электрокардиографические проявления. При блокаде левой ножки изменяется направление начального вектора QRS, поэтому, несмотря на инфаркт передней стенки, патологический зубец Q в грудных отведениях нередко не регистрируется, хотя при обширных переднеперегородочных инфарктах этот зубец может выявляться.
Другие признаки, которые могут указывать на передний инфаркт миокарда при блокаде левой ножки:
- отсутствие прироста или уменьшение амплитуды зубца R в отведениях V1 - V4 известное под названием феномена «провала» зубца R (данный признак в области переходной зоны следует оценивать осторожно);
- резкий подъем сегмента ST в грудных отведениях;
- динамика сегмента ST и зубца Т.
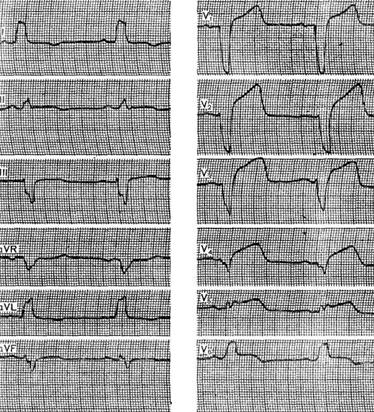
Примером может служить ЭКГ больной 61 года с диагнозом: ишемическая болезнь сердца, переднеперегородочный и боковой инфаркт миокарда, блокада левой ножки. На этой ЭКГ кроме признаков блокады левой ножки, виден резкий подъем сегмента ST во всех грудных отведениях в том числе V5 и V6, амплитуда зубца R в отведениях V2–V4 заметно не увеличивается. Это позволяет диагностировать острый переднебоковой инфаркт миокарда.
При блокаде правой ножки пучка Гиса трудности в диагностике инфаркта миокарда возникают сравнительно редко. Лишь в некоторых случаях типичный для данного нарушения проводимости желудочковый комплекс типа rSR1 при очень малой выраженности зубца r можно ошибочно принять за комплекс типа QR. Такой комплекс в отведениях III и aVF может привести к ошибочной диагностике заднедиафрагмального инфаркта, а в правых грудных отведениях может имитировать передний инфаркт миокарда.
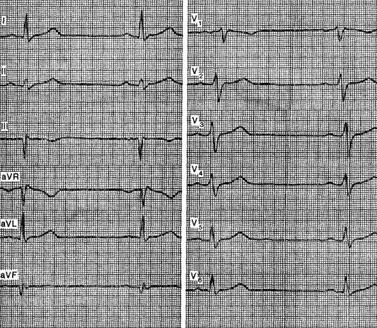
На рисунке приведена ЭКГ больного 44 лет с диагнозом: постмиокардитический кардиосклероз, неполная блокада правой ножки. Можно видеть как при малой выраженности зубца R в отведении III возникает картина напоминающая признаки заднедиафрагмального инфаркта или Рубцовых изменений. Еще более ярко эта картина выражена в отведении aVF Однако отсутствие в анамнезе указаний на ишемическую болезнь сердца и инфаркт миокарда, динамика ЭКГ и неполная блокада правой ножки позволяют отнести данные изменения к нарушению внутрижелудочковой проводимости.
Блокада правой ножки нередко затрудняет определение глубины и распространенности инфаркта. Так, при этом нарушении проводимости в случаях трансмурального переднего инфаркта желудочковый комплекс в правых грудных отведениях имеет форму не QS, a QR. Все сказанное можно отнести и к блокаде правой ножки с сопутствующим поражением левой передней ветви. Что касается блокады правой ножки и левой задней ветви, то в некоторых случаях такое нарушение проводимости полностью маскирует обширный инфаркт миокарда.
Феномен WPW очень часто имитирует электрокардиографические признаки инфаркта миокарда, так как регистрируемая в некоторых отведениях отрицательная?-волна имеет вид патологического зубца Q. При синдроме WPW типа А отрицательная?-волна чаще бывает в отведениях I и aVL, а при синдроме типа В она может выявляться в отведениях II, III, aVF, а также V1.
Среди наблюдаемых нами 85 больных с феноменом WPW отрицательная Л-волна имитировала патологический зубец Q у 54 человек, что составляет 63,5%. Инфаркт миокарда можно исключить, если феномен WPW преходящий и на ЭКГ периодически регистрируются комплексы QRS обычной формы. Временного устранения феномена WPW можно добиться с помощью внутривенного введения атропина, новокаинамида или аймалина (последний наиболее эффективен в этом отношении).
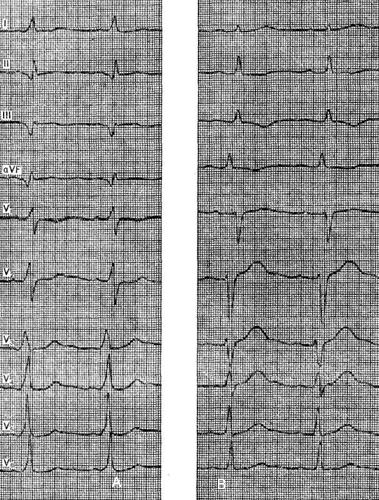
Примером может служить больная Ш., 30 лет, которая обратилась в поликлинику с жалобами на нерезкие боли в области сердца. На ЭКГ были найдены изменения, позволившие заподозрить инфаркт задней стенки левого желудочка. С этим диагнозом больная была госпитализирована. При поступлении на ЭКГ отмечался патологический зубец Q в отведениях II, III и aVF. Укорочение интервала Р - Q до 0,1 с, расширение комплекса QRS до 0,12 с и?-волна позволили диагностировать феномен WPW. С диагностической целью больной ввели внутривенно 50 мг аймалина, после чего исчез феномен предвозбуждения а вместе с ним и «патологический зубец Q».
Вместе с тем данный феномен может полностью маскировать электрокардиографические проявления инфаркта миокарда или затруднять определение глубины и локализации поражения.
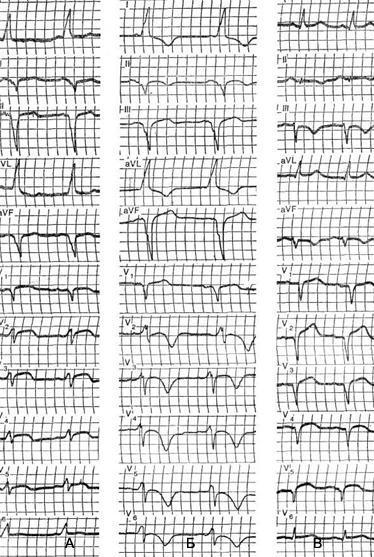
На рисунке представлены ЭКГ больного Ч., 43 лет, госпитализированного в связи с затяжным приступом сильных болей за грудиной. В прошлом ЭКГ не регистрировали. При поступлении на ЭКГ был выявлен феномен WPW типа В, причем в отведениях II, III и aVF имелся зубец QS, что заставляло подозревать заднедиафрагмальный инфаркт миокарда. Одновременно отмечался куполообразный подъем сегмента ST в отведениях V1-V5, указывающий на повреждение миокарда переднесептальной области. На следующий день появилась глубокая инверсия зубцов Т в отведениях I, II aVL, V2-V6, подтверждающая поражение передней и боковой стенок левого желудочка.
На ЭКГ, зарегистрированной еще через день картина феномена WPW исчезла, но выявились признаки обширного трансмурального переднебокового инфаркта миокарда (зубец QS и подъем сегмента ST в отведениях V1–V5). Признаков крупноочагового поражения задней стенки не было.
Кроме описанных, многие другие состояния могут сопровождаться изменениями конечной части желудочкового комплекса на ЭКГ, что вызывает необходимость исключения инфаркта миокарда. Так, высокий подъем сегмента ST бывает при перикардитах, миокардитах, синдроме ранней реполяризации желудочков; депрессия сегмента ST и инверсия зубца Т возможны при хронической ишемии, дистрофии миокарда, изменениях электролитного баланса, черепно-мозговых травмах и многих других заболеваниях.
Нередко возникают трудности при дифференциальной диагностике острого инфаркта миокарда с другими формами ишемической болезни сердца. Выше уже говорилось о различиях электрокардиографических проявлений стенокардии, очаговой дистрофии и мелкоочаговых инфарктов миокарда. Иногда трудно диагностировать по ЭКГ повторные инфаркты в области рубца. В таких случаях диагностике помогает сопоставление старых и новых ЭКГ и выявление динамики. Чаще всего она состоит в изменениях сегмента ST и зубца Т, причем возможна так называемая ложноположительная динамика [Руда М. Я., Зыско А. П., 1977, и др.]. Реже выявляется углубление зубца Q или уменьшение амплитуды зубца R.
Иногда при очаговых изменениях в противоположных друг другу областях левого желудочка нивелируются электрокардиографические признаки инфаркта вследствие взаимодействия противоположно направленных патологических векторов. В таких случаях даже обширные инфаркты миокарда могут не сопровождаться заметными изменениями ЭКГ.
Следует помнить, что инфарктоподобные изменения ЭКГ могут быть обусловлены неправильным наложением электродов на конечности.
 2015-08-13
2015-08-13 8949
8949