Багатоформна ексудативна еритема (erythema exudativum multiforme) — захворювання алергічної природи, що має гострий циклічний перебіг, схильне до рецидивів, проявляється поліморфізмом висипань на шкірі та СОПР.
Єдина точка зору на етіологію та патогенез багатоформної ексудативної еритеми (БЕЕ) ще не склалася: ряд авторів вважають її поліетіологічним захворюванням, інші — захворюванням вірусної природи, але більшість дотримуються точки зору про інфекційну чи неінфекційну алергічну природу.
За клінічними проявами виділяють 2 основні форми БЕЕ — інфекційно-алергічну та токсико-алергічну. При інфекційно-алергічній формі у більшості спостережень вдається визначити причинний алерген мікробного походження. Найбільш реальним джерелом сенсибілізації організму є осередки хронічної інфекції, а провокаційним моментом, як правило, слугують ГРЗ, переохолодження, гіпертермія, загострення хронічного тонзиліту та захворювань внутрішніх органів, синусити, травми.
Токсико-алергічна форма розвивається головним чином після приймання лікарських препаратів (сульфаніламідні, протизапальні засоби, антибіотики) або під впливом побутових алергенів (деякі харчові продукти, пилок рослин та ін.).
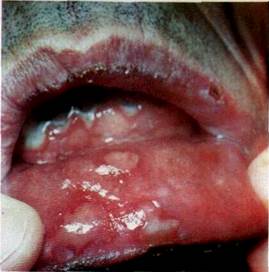
Клініка. Інфекційно-алергічна форма БЕЕ починається як гостре інфекційне захворювання — з підвищення температури тіла до 39 °С, загальної слабості, болю голови, у горлі, ломоти в м'язах, ревматоїдних явищ у суглобах. З'являються макуло-папульозні симетричні висипання на шкірі, губах та СОПР. Остання набрякає, гіпереміюється. На перших етапах розвитку захворювання на тлі цих змін виникають пухирі й пухирці, які виповнені серозним чи серозно-геморагічним ексудатом (мал. 112). Ці елементи можуть спостерігатися до 2—З діб. У зв'язку з розривом пухирі спорожнюються, на їх місці
| Мал. 112 Багатоформна ексудативна еритема Пухирі на яснах і слизовій оболонці нижньої губи |
формуються численні ерозії', які подекуди зберігають сірувато-білі уривки решток кришки пухиря. Ерозії зливаються між собою в значні болючі дефекти CO, покриті жовтаво-сірим фібринним нальотом, який дещо нагадує опік CO. Зняття нальоту спричинює появу різкої болючості і супроводжується кровотечею. Уривки пухиря при спробі визначити симптом Нікольського відриваються одразу по краю ерозій (негативний симптом) без відшарування здорового епітелію (мал. 113).
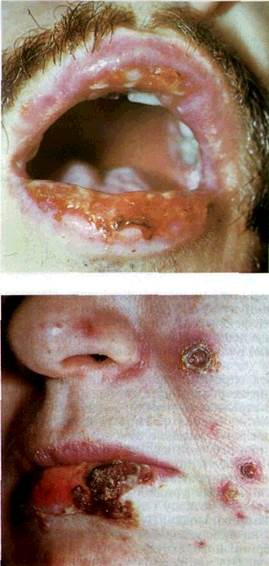
Як правило, при БЕЕ страждають передні відділи CO (губи, щока, язик, м'яке піднебіння, носова частина глотки). Це ускладнює приймання їжі, погіршує загальне самопочуття. Неможливість через біль гігієнічного догляду за зубами і повна відсутність самоочищення ведуть до накопичення на зубах, язиці великої кількості нальоту, решток їжі. При цьому на поверхні ерозій зберігається частина уривків пухирів, фібринозного нальоту, все це піддається розпаду і зумовлює появу значної інтоксикації й неприємного запаху. Дуже страждають губи, особливо червона кайма, на якій утворюються масивні геморагічні кірки. Частина фібринозного ексудату, особливо за ніч, висихає і губи склеюються Під час спроби відкрити рот виникають нестерпний біль і кровотеча. Крім СОПР, CO очей, носа, статевих органів, досить часто при БЕЕ спостерігаються висипання на шкірі (обличчя та шия, шкіра тильних поверхонь кистей, долонь, ділянки колінних та ліктьових суглобів, гомілки, передпліччя) (мал 114) Залежно від тяжкості загального самопочуття і поширеності ураження CO виділяють легку, середньої тяжкості та тяжку форми БЕЕ
Перебіг захворювання становить пересічно 2—3 тиж, завер-
| Мал. 113. Багатоформна ексудативна еритема. Ерозії на слизовій оболонці губ, покриті фібринозним нальотом |
| Мал.114 Багатоформна ексудативна еритема. Ерозії і кірки на червоній каймі губ та шкірі обличчя |
шується епітелізацією ерозій без рубців. Рецидиви при БЕЕ інфекційно-алергічної природи виникають в основному сезонно (восени,, навесні) протягом багатьох років поспіль і перебігають як гостра форма захворювання.
То кс й ко-алер гіч н а форма БЕЕ виникає як підвищена чутливість до лікарських засобів у разі їх вживання або контакту з ними. Їй не властива сезонність. Виникнення
рецидивів, їх частота пов'язані з контактом з алергеном. Тяжкість та тривалість перебігу рецидивів визначаються характером антигену та станом імунної системи.
При токсико-алергічніи формі БЕЕ (на відміну від інфекційно-алергічної форми, при якій CO уражається приблизно у 30% хворих) СОПР є майже обов'язковим місцем висипання елементів ураження. Висип цілком ідентичний такому при інфекційно-алергічній формі, але більш поширений, причому при рецидивах процес носить фіксований характер: висипання з'являються в тих місцях, де вони були в період попереднього загострення. Пухирі при рецидивах виникають на зовні незміненій СОПР. Одночасно можуть з'являтися висипання на шкірі біля заднього проходу, на геніталіях, і ерозії на їх місці гояться дуже повільно. Особливо тяжка форма БЕЕ, для якої крім ураження СОПР характерні порушення CO очей (кон'юнктивіт, кератит) і сечостатевих органів (уретрит, вагініт), носить назву синдрому Стівенса — Джонсона.
Діагностика. При діагностиці БЕЕ крім анамнезу і клінічних методів обстеження використовують аналіз крові, цитологічне дослідження матеріалу з уражених ділянок СОПР, а для встановлення факту мікробної (чи медикаментозної) алергізації проводять шкірно-алергічні проби, реакцію лейкоцитолізу з різними алергенами (стафілокок, стрептокок, кишкова паличка, протей та ін.). Докладніше див. у розділі «Алергологічні методи обстеження».
Зміни у клінічному аналізі крові хворих на БЕЕ, як правило, відповідають гострому запальному процесу — лейкоцитоз, зрушення формули вліво, висока ШОЕ. Часто відзначаються еози-нофілія (еозинофільний лейкоцитоз) і моноцитопенія, лімфо-цитопенія, хоч останні можуть бути і в межах норми.
Цитологічні зміни відповідають гострому неспецифічному запаленню CO з наявністю вільних макрофагів; при токсико-алергічніи формі переважають еозинофіли (ацидофільні гранулоцити) та лімфоцити.
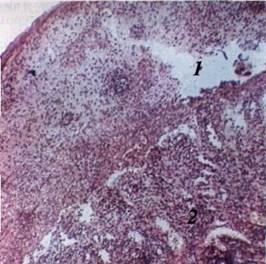
Морфологічні зміни при БЕЕ: в епітелії — міжклітинний набряк, спостерігаються також набряк і запальна інфільтрація сосочкового шару підлеглої сполучної тканини. Судини, особливо лімфатичні, оточені щільним інфільтратом переважно з лімфоцитів та частково з нейтрофільних та ацидофільних гранулоцитів. Циркуляторні порушення ведуть до утворення підепітеліальних порожнин (пухирів) з серозним вмістом, в якому знаходиться невелика кількість нейтрофільних гранулоцитів та еритроцитів. Епітелій, що утворює кришку пухиря, перебуває у стані некрозу (мал. 115).
Диференціальна діагностика. При постановці остаточного Діагнозу БЕЕ слід диференціювати від герпетичного стоматиту, пухирчатки, хвороби Дюрінга, вторинного сифілісу. Головною відмінністю гострого герпетичного стоматиту від БЕЕ є елемент
| Мал. 115 Патопстоло-гічна картина при бага-тоформній ексудативній еритемі /—міжклітинний набряк епітелію 2 — набряк і периваску-іярна інфільтрація власної пластинки Мікрофотографія Забарвлювання гематоксиліном і еозином 36 об 10, ок 4 |
ураження — пухирець, що швидко лопається, при цьому на його місці утворюється ероия з обідком запалення по периферії.
Елементів ураження може бути багато: поодинокі й злиті в більш поширену ерозію з поліциклічними обрисами. При цитологічному дослідженні виявляють гігантські клітини герпесу — монстри Для БЕЕ характерний поліморфізм висипу (еритема, папула, ерозія, пухирець, пухир, кокарда).
Від пухирчатки БЕЕ відрізняє: молодий вік хворих, гострий початок, сезонний характер захворювання, перебіг 2—4 тиж, різка болючість ерозій, наявність геморагічних кірочок на губах, негативний симптом Нікольського, відсутність акантолітичних клітин (клітин Тцанка) в цитологічних препаратах Гістологічна відмінність — субепітеліальне утворення пухирів
За наявності ураження СОПР та шкіри виникають труднощі в диференціації БЕЕ від хвороби Дюрінга (герпетиформний дерматит Дюрінга). Для БЕЕ ураження шкіри не є обов'язковим, крім того, на СОПР хвороба Дюрінга розвивається рідко, а якщо й трапляється, то елементи ураження мономорфні (пухирі, пухирці), найчастіше локалізуються на незміненій або злегка пперемійованій CO піднебіння, щік, язика, рідше на губах, тимчасом як при БЕЕ поліморфні елементи висипають на набряклій і гіперемійованій CO.
Лікування перш за все передбачає з'ясування і усунення причини захворювання — фактора сенсибілізації 3 цією метою при лікуванні проводять комплекс заходів, що виключають можливість контакту з алергеном або значно послаблюють його вплив Обов'язкова санація осередків хронічної інфекції в травному
каналі, носовій частині глотки, пародонті, періодонті та ін. Безпосередньо вплинути на стан сенсибілізованого організму та СОПР можливо проведенням специфічної або неспецифічної десенсибілізації.
Для лікування інфекційно-алергічної форми БЕЕ специфічну десенсибілізацію проводять тими мікробними алергенами, до яких виявлена гіперчутливість. Починають з підпорогових доз (1: 64 000 — 1: 32 000), поступово збільшуючи їх до нормальних титрів. Уведення проводять при нормальній переносності через З доби. Внаслідок використання такого методу лікування в організмі виробляються блокуючі антитіла до алергену, утворюється анти-алергічний імунітет. З цією ж метою проводять специфічну терапію стафілококовим анатоксином за схемою: 0,1; 0,3; 0,5; 0,7;
1,0; 1,0; 1,2; 1,5; 1,7; 2,0 мл з інтервалом 3—4 доби. Вводять анатоксин у ділянку внутрішньої поверхні плеча на відстані 10—15 см від ліктьового суглоба.
У разі неможливості виявлення алергену проводять неспецифічну десенсибілізуючу терапію, яку слід починати з так званої деспургаційної дієти. Залежно від стану хворого доцільно призначити препарати кальцію (кальцію хлорид — 10 мл 10% розчину внутрішньовенне, кальцію глюконат — по 0,5 г 3—4 рази на день), антигістамінні препарати (фенкарол, тавегіл, піпольфен, димедрол та ін.) з урахуванням хронобіології їх дії — приймання ударної дози припадає на 20-ту — 21-шу годину;
гістаглобін (за схемою) та по 10 мл 30% розчину натрію тіосульфату через день (на курс лікування — 10—12 введень).
Тяжкий перебіг хвороби є прямим показанням до призначення кортикостероїдів (преднізолон по 20—ЗО мг на добу протягом 5—7 днів або ж тріамцинолон чи дексаметазон).
Корисним є проведення курсу лікування лізоцимом (по 100—150 мг 2 рази на добу, 15—20 ін'єкцій). Досить швидко нормалізується тяжкий стан і зменшуються кількість і ступінь тяжкості рецидивів при прийманні декарису (по 150 мг протягом 3 діб поспіль) або іншого імуностимулювального засобу (тималін, вілозен). У разі значної загальної реакції і високої температури тіла з метою пригнічення вторинної мікрофлори доцільно вдатися до введення антибіотиків широкого спектра дії з обов'язковим призначенням вітамінів (аскорбінової кислоти, тіаміну, рибофлавіну, рутину) в терапевтичних дозах.
Місцеве лікування проводять із дотриманням принципів терапії виразково-некротичних процесів СОПР: застосовують зрошення антисептичними розчинами (етоній, ектерицид), рідинами, що підвищують імунобіологічну опірність СОПР (лізоцим, інтерферон, штучний лізоцим); призначають препарати, що розріджують і розщеплюють некротичні тканини та фібринозний наліт (ферменти: трипсин, хімотрипсин, тери-літин, проназа, ДНК-аза). Ці засоби призначають як окремо, так і в комбінаціях з антибіотиками у різних формах — роз-
чинів, емульсій, ротових ванночок, пов'язок тощо. На різних етапах розвитку запальних явищ використовують протизапальні препарати та засоби, що стимулюють процеси епітелізації.
Особливістю лікування БЕЕ є використання лікарських препаратів, які справляють місцевий протиалергічний вплив (димедрол, тималін, кортикостероїдні засоби), у вигляді аплікацій або аерозолю.
 2015-09-06
2015-09-06 2653
2653








