Червоний вовчак (еритематоз; lupus erythematodes) — автоімунне захворювання, при якому ураження шкіри та СОПР являють собою стійкі, чітко обмежені червоно-рожеві плями запального характеру, круглої, овальної або гірляндоподібної форми. Плями повільно збільшуються по периферії й зливаються, утворюючи червоні симетричні осередки, що супроводиться інфільтрацією глибоких шарів, гіперкератозом та розвитком у центрі осередку рубцевої атрофії.
Хворіють на червоний вовчак (ЧВ) переважно жителі міст, найчастіше жінки 20—35-літнього віку. Уражаються в основному відкриті частини тіла, найчастіше — обличчя (симетричне ураження щік і спинки носа у формі метелика). Одночасно уражається СОПР. Ізольовані ураження СОПР трапляються рідко і становлять значні труднощі для діагностики.
Етіологія. Певний час ЧВ вважали захворюванням туберкульозного походження (через схожість його клінічної картини з такою туберкульозного вовчака). Деякі автори розглядають його як ангіоневроз, наслідок інтоксикації, вірусне захворювання, прояв інфекційної алергії, вогнищеву інфекцію (бо з видаленням вогнищ інфекції настає поліпшення перебігу процесу, навіть одужання) чи як прояв колагенової хвороби (має місце системне ураження мезенхіми).
За сучасними уявленнями, ЧВ є автоімунним захворюванням: навіть при обмеженій формі за допомогою методу імуно-флуоресценції виявляють автоантитіла на межі між епітелієм і сполучною тканиною, а при системній формі — цілий ряд різноманітних антитіл, зокрема фактор червоного вовчака (LE), протиядерні фактори, антимітохондріальні, специфічні щодо щитоподібної залози й інші антитіла. Поряд з антитілами, які циркулюють у сироватці крові, з'являються і автоагресивні лімфоцити як одна з причин значної частини тканинних уражень.
Для виникнення захворювання потрібні два чинники — спадкова природжена схильність і який-небудь чинник, здатний спровокувати захворювання. У більшості випадків такими є вірусна інфекція, деякі лікарські засоби (похідні гідралазину, антибіотики) та сильне сонячне опромінення.
Клініка. Перебіг ЧВ має 3 стадії: еритематозна (запальну), утворення бляшок і кінцеву (рубцеву).
Еритематозна стадія характеризується появою запальних плям різної величини. Згодом їх поверхня набрякає, припухає, і осередок ущільнюється.
| Мал.126 Хронічний дископодібний червоний вовчак, типова форма |

Стадія утворення бляшок. На периферії плям внаслідок інфільтрації і набряку їх основи утворюється трохи підвищений край, який зовні у вигляді кільця оточує пляму яскраво-червоним, чітко окресленим обідком, а в напрямку середини плями похило спускається до центру (ураження за виглядом нагадує блюдце). Поверхня плям покривається тонкими, схильними до гіперкератозу лусочками, нерідко з радіарними телеангіектазіями у центрі.
Рубцева стадія. Запальні явища навколо бляшок поступово зникають. Після загоєння осередків ЧВ на СОПР лишаються атрофічні рубці. Однак при діагностиці ЧВ треба зважати на те, що деякі форми захворювання можуть перебігати без еритеми й атрофії, інші — без вираженого кератозу і атрофії.
Клінічний перебіг ЧВ має 2 форми: хронічну (дископодібну, або обмежену), яка локалізується на шкірі й CO, та гостру (системну), для якої характерне системне ураження всього організму (артрити, ендокардит, плеврит, нефрит). При хронічній (дископодібній) формі ЧВ, крім ураження відкритих частин шкіри обличчя (у вигляді метелика), вушних раковин, волосистої частини голови, часто уражається червона кайма губ, переважно нижньої. Можливі 4 клінічні форми такого ураження:
1. Типова — червона кайма інфільтрована, з чітким краєм, темно-червоного кольору або синюшна, окремі вогнища (овальної форми чи у вигляді стрічки) чи вся червона кайма щільно виповнена гіперкератозними лусочками. При спробі їх зняти виникають біль і кровотеча. Процес триває декілька місяців, навіть років і завершується утворенням атрофічного рубця (мал. 126).
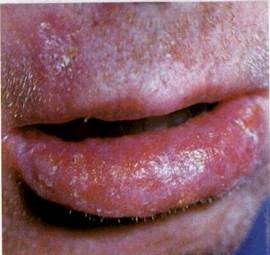
| Мал. 127. Хронічний дископодібний червоний вовчак, ерозивно-виразкова форма |
Іі..
2. Без клінічио вираженої аїрофії — окремі ділянки червоної к:іііми мають слабко виражену інфільтрацію і телеангіектазії.
3. Ерозивно-виразкова — мають місце значна інфільтрація губ, еритема та утворення тріщин, ерозій, виразок, навколо яких виявляють гіперкератоз (мал. 127).
4. Глибока (Ірганга — Капоші) — представлена вузлуватим утворенням на червоній каймі, на поверхні якого спостерігаються виражена еритема та гіперкератоз.
У порожнині рота (на CO щік по лінії змикання зубів, на твердому і м'якому піднебінні і дуже рідко на язиці) симетрично виникають дископодібні еритематозні вогнища. Згодом вони інфільтруються і виступають у вигляді бляшок, на поверхні яких можуть виникати ерозії чи виразки. По краю виразок можуть з'являтися променисті телеангіектазії. На поверхні бляшок спостерігається кератоз у вигляді помутніння епітелію або білого лінійного малюнку, що нагадує ЧПЛ. На язиці бляшка має синюшно-червоний колір, позбавлена сосочків, на ній можливі тріщини.
При системному червоному вовчаку на губах і на СОПР, рідко на язиці з'являються яскраво-червоні з набряком бляшки, які супроводяться відчуттям печіння. При гострому перебігу на СОПР виникають пухирці з кров'янистим вмістом. Згодом на їх місці утворюються ерозії, кірки, і осередки ураження загоюються з атрофією.
Всі форми ЧВ на СОПР супроводжуються відчуттям печіння та болю, які посилюються під час їди.
Перебіг ЧВ хронічний, тривалий, з загостренням переважно у сонячний період. Інколи ЧВ ускладнюється бешихою, а на
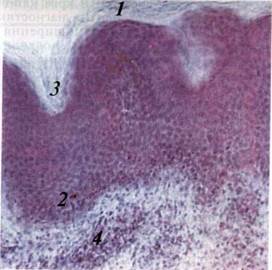
| Мал. 128. Патогістологіч-на картина при хронічному дископодібному червоному вовчаку: / — гіперкератоз: 2 — акантоз: З — осередок атрофії: 4 — круглоклітинний інфільтрат у власній пластинці слизової оболонки. Мікрофотографія. Забарвлювання гематоксиліном і еозином. 36.: об. 9, ок. 10 |
ураженій червоній каймі губ та на місцях, де проведена рентгенотерапія. можливий розвиток раку.
Патогістологічне дослідження виявляє хронічний запальний процес: набряк, розширення судин, лімфоїдно-клітинний інфільтрат, дистрофічні зміни сполучнотканинних волокон у власній пластинці. В епітелії — гіперкератоз без явищ паракера-тозу. У фазі зворотного розвитку спостерігаються явища атрофії в усіх шарах шкіри і СОПР (мал. 128).
Діагностика. Діагноз ЧВ СОПР за умови існування осередків ураження на шкірі встановити нескладно: за наявністю еритеми, кератозу та рубцевої атрофії.
Диференціальна діагностика. Ізольовані ураження СОПР потребують диференціації ЧВ від туберкульозного вовчака, при якому виразка болюча, з підритими краями; діаскопія виявляє горбики (симптом яблучного желе).
Від ЧПЛ, лейкоплакії і папульозного сифілісу еритематоз відрізняють за такими ознаками:
1) краї еритематозної плями при ЧВ чітко обмежені, підвищені і похило спускаються до центру;
2) бляшки оточені червоним обідком, вогнище вкрите тонкими лусочками, схильними до кератозу;
3) у центрі вогнища часто є телеангіектазії, поверхневі ерозії, виразки, екскоріації;
4) вогнище нагадує блюдце із заглибленням у центрі;
5) має місце несправжній поліморфізм: є і еритема, і кератоз, і рубці, і атрофія;
6) при зворотному розвитку осередку ураження при ЧВ утворюється тонкий деревоподібний атрофічний рубець.
| При стертих формах ЧВ крім клінічного обстеження проводять біопсію, люмінесцентну діагностику та пряму РІФ. Лікування. Найбільше поширення в лікуванні ЧВ мають протималярійні препарати у поєднанні з кортикостероїдами, препаратами золота та вітамінами (акрихін, метилтестостерон, кризанол, нікотинова й аскорбінова кислоти, токоферолу ацетат, вітаміни групи В). Призначають також сполучення протималярійних препаратів (хінін) з внутрішньом'язовими ін'єкціями бійохінолу; паралельно змащують осередки на шкірі 5% спиртовим розчином йоду. Місцеве застосовують антисептичні та місцевоанестезуючі засоби. Ерозії та виразки обробляють кортикостероїдними мазями. При ураженнях червоної кайми досить ефективними є повторні сеанси кріотерапії. Профілактика. Хворі на еритематоз повинні перебувати на диспансерному обліку. Важливим заходом запобігання рецидив вам є санація з максимальним усуненням вогнищ одонтогенної інфекції. У весняно-літній період рекомендується уникати сонячного опромінення, перегрівання та подразнювальних засобів косметики. Осередки ЧВ змащують фотозахисними мазями. |
| РОЗДІЛ 13 Зміни слизової оболонки порожнини рота при екзогенних інтоксикаціях Ураження СОПР можливе при токсичній дії деяких ліків та професійних шкідливостей. Медикаментозні інтоксикації спричинюються передозуванням лікарського засобу або помилковим вживанням ліків. Професійні інтоксикації можуть виникати у випадках недотримання заходів захисту і техніки безпеки при роботі в тих галузях промисловості й сільського господарства, в яких технологічний процес передбачає застосування чи утворення шкідливих речовин. Найбільший інтерес у стоматологічній практиці становлять інтоксикації організму металами (ртуттю, свинцем, вісмутом, цинком, сурмою та ін.), при яких у ротовій порожнині розвиваються катаральний і виразковий стоматити. РТУТНИЙ СТОМАТИТ Ртутний стоматит (stomatitis mercu-rialis) спостерігається в осіб, в організм яких тим чи іншим шляхом потрапила ртуть. При безпосередньому контакті металева ртуть не справляє на організм токсичного впливу, вона проникає в нього у вигляді пари через дихальні органи, травний канал, крізь шкіру або шляхом ін'єкції ртутних препаратів з лікувальною метою. Ртутний стоматит розвивається внаслідок порушення живлення тканин, пов'язаного з ушкодженням капілярів |
CO. Розвиток захворювання відбувається таким чином. Ртуть, що проникла в капіляри, сполучається з сірководнем, який виділяється із залишків їжі в процесі їх розкладання. При цьому утворюється сірчиста ртуть, яка у вигляді чорної смуги відкладається в клітинах епітелію по ясенному краю. Вона подразнює CO і з часом призводить до її змертвіння. Спочатку виникає асептичний некроз, згодом приєднується фузоспірилярна інфекція і розвивається виразковий гінгівостоматит. Розвиткові виразкового гінгівіту сприяють різні подразники — зубний камінь, гострі краї каріозних порожнин, незадовільної якості пломби і протези.
Клініка. Першим симптомом ртутного стоматиту є підвищене виділення слини, яке пов'язане з подразненням слинних залоз ртуттю, що виділяється ними. Хворий скаржиться на металічний смак у роті, відчуття жару, сильний пульсуючий біль у яснах, біль голови. Ясна запалені, гіперемійовані, набряклі. По краю ясен і ясенних сосочків з'являється сірувато-білий смердючий наліт, який складається з некротизованих епітеліальних клітин і детриту. В разі поглиблення некротичного процесу утворюються виразки.
При тяжких ртутних інтоксикаціях процес поширюється на CO щік, язика, на ^мигдалики і зів, а нерідко на CO твердого піднебіння й губ. Його перехід на CO ретромолярної ділянки супроводжується тризмом, часто при цьому спостерігається запалення великих слинних залоз. Процес може поширюватися на альвеолярну кістку, де розвивається часткова секвестрація альвеол, а відтак відбувається розхитування і випадання зубів. Салівація в цей період різко збільшується (до 3—4 л на добу), слина стає смердючою. Оскільки хворий не встигає її проковтувати, то слина витікає з порожнини рота. Процес супроводжується підвищенням температури тіла, загальною слабістю. Такий розвиток захворювання спостерігається у випадках значного накопичення ртуті за короткий відтинок часу.
Хронічному перебігу, крім ртутного стоматиту, підвищеної салівації, хронічного гінгівіту, притаманні такі загальні порушення, як біль голови, недокрів'я, розлади травлення, безсоння, блідість шкірних покривів, парестезії.
Діагностика ртутного стоматиту не становить труднощів. Характерними симптомами є підвищена салівація, збільшені й різко болісні лімфатичні вузли, сіро-чорна кайма навколо зубів. Анамнестичні дані полегшують діагностику. Правильність постановки діагнозу підтверджується виявленням підвищеної кількості ртуті у сечі.
Прогноз сприятливий. За умови, що ртуть більше не потрапляє в організм, при проведенні відповідної терапії через 12—14 днів настає видужання.
Лікування. Негайне припинення надходження ртуті в організм, а також вжиття заходів щодо якнайшвидшого виведення її
з організму. Для цього призначають теплі ванни, лужні мінеральні води. Виведенню ртуті з організму сприяє застосування калію йодиду, натрію тіосульфату. Призначають ін'єкції уніті-олу, який зв'язує ртуть і утворює з нею нерозчинні сполуки, індиферентні для організму. Вони добре виводяться з сечею і слиною.
Ртутний стоматит лікують за описаною вище методикою лікування виразкового стоматиту. Необхідно провести ретельну санацію порожнини рота, хворий має дотримувати всіх вимог її гігієни. Для зменшення салівації показаний атропін (по 5—6 крапель 1% розчину 2 рази на день). Усередину призначають полівітаміни.
 2015-09-06
2015-09-06 899
899








