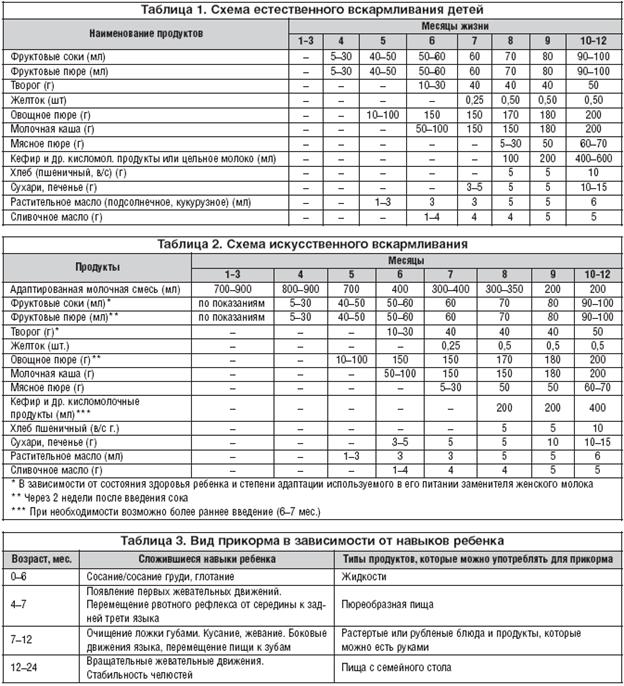
Рациональное кормление беременной и кормящей матери, особенно при наличии у неё склонности к аллергии (разнообразное питание с исключением яиц, сахара, шоколада, меда, конфет, орехов, колбас, рыбных консервов). Правильное вскармливание ребёнка в соответствии с возрастом.
Соблюдение режима дня ребёнка, прогулки, закаливание, массаж и гимнастика.
| Алгоритм действий при оказании неотложной помощи при анафилактическом шоке у детей |
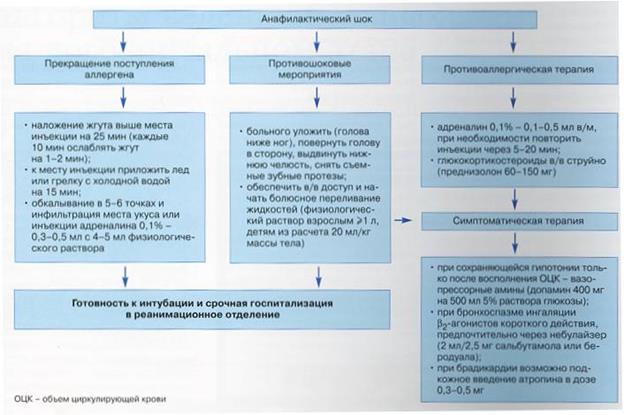
| 1. Прекратить введение вещества, вызвавшего анафилаксию. 2. Уложить ребенка в положение с приподнятым ножным концом кровати, тепло укрыть, обложить грелками, голову повернуть набок, дать увлажненный кислород. 3. Место инъекции «крестообразно» обколоть 0,1% раствором адреналина из расчета 0,1 мл/год жизни, разведенного в 5 мл изотонического раствора натрия хлорида. Наложить жгут выше места инъекции аллергена (если это возможно) на 30 минут, не сдавливая артерии. При введении аллергенного препарата в нос или в глаза необходимо их промыть водой и закапать 0,1% раствором адреналина и 1 % раствором гидрокортизона 4. Одновременно в любой другой участок тела вводить 0,1% раствор адреналина (0,1 мл/год жизни) через каждые 10-15 минут до улучшения состояния, при его прогрессивном ухудшении ввести 0,2% раствор норадреналин в/в в 20 мл 5-10% раствора глюкозы. 5. В/в вводить преднизолон (2-4 мг/кг) или гидрокортизон (10-15 мг/кг), при необходимости через 1 час повторить. 6. При обструктивном синдроме в/в струйно 2,4% раствор эуфиллина 3-4 мг/кг. 7. В/м вводить 2% раствор супрастина или 2,5% раствор тавегила (0,1 мл/год жизни). 8. При сердечной недостаточности 0,06% раствор коргликона (0,01 мг/кг) в/в медленно в 10 мл 10% глюкозы, лазикс (1-2 мг/кг) в/м. Госпитализация обязательна даже при исчезновении угрожающих жизни состояниях в связи с возможностью вторичного шока. В стационаре продолжить мероприятия, указанные выше. При необходимости проводят восполнение ОЦК путем капельного введения 5% раствора глюкозы, полиглюкина и реополиглюкина, при отсутствии стабилизации АД вводят в/в капельно 0,2% раствор норадреналина (0,5-1 мл),0,1% раствор мезатона (1-2 мл), преднизолон (2-4 мг/кг). В тяжелых случаях при остановке дыхания больного переводят на ИВЛ. Литература: Тактика оказания экстренной неотложной помощи в педиатрии. Под редакцией проф. В.Н.Чернышова Необходимые медикаменты: 0,18 % р-р адреналина гидротартрат 0,5 % р-р глюкозы 0,2 % р-р норадреналина гидротартрат р-р реополиглюкина 0,9% р-р натрия хлорида 3% р-р преднизолона 2,4 % р-р эуфиллина 2 % р-р супрастина 0,06 % р-р коргликона 1 % р-р фуросемида |
Приложение
к Приказу ГУЗАО
от 23 ноября 2000 г. N 291
АЛГОРИТМ ОКАЗАНИЯ НЕОТЛОЖНОЙ ПОМОЩИ ПРИ
АНАФИЛАКТИЧЕСКОМ ШОКЕ
Раздел 1. АНАФИЛАКТИЧЕСКИЙ ШОК (АШ) - угрожающая жизни
системная реакция организма, обусловленная аллергическими
(опосредованными Ig E) реакциями организма в ответ на введение
лекарственных веществ, пищевых продуктов, на укусы насекомых,
пчел и змей. Способ проникновения антигена в организм и его
количество не влияют на скорость и тяжесть развития АШ.
При анафилактоидной реакции возбуждающий фактор после
попадания в организм действует на неиммунологические активирующие
системы. Отличить анафилактические реакции от анафилактоидных
клинически невозможно.
Профилактика АШ
1. При назначении любого лекарственного препарата уточнить
были ли ранее аллергические реакции на медикаменты, пищевые
продукты. Обратить внимание на наследственность по аллергии.
2. Оценить необходимость назначения того или иного препарата
(исключить полипрогмазию).
3. При возможности вводить лекарственные препараты медленно и
в разведении.
4. При наличии аллергии на конкретный препарат категорически
запрещено его применение и применение препаратов этой группы.
5. Наличие в кабинете, где проводится инъекции, необходимого
оборудования и медикаментов для оказания неотложной помощи.
6. Знание персоналом клиники, тактики и алгоритма оказания
неотложной помощи при АШ.
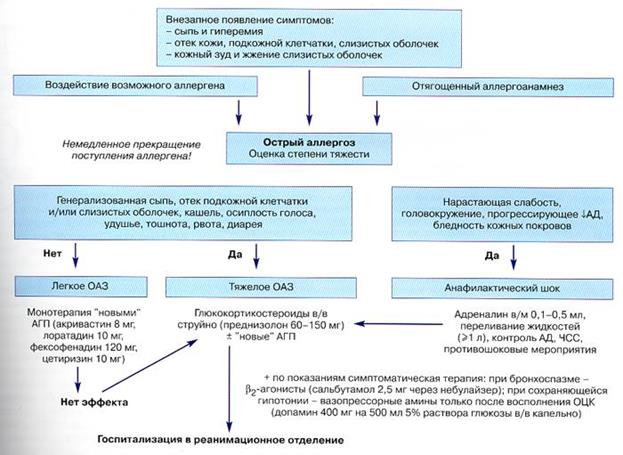
Диагностика АШ
Клиническая симптоматика АШ характеризуется внезапным
ухудшением состояния ребенка через 1 - 30 минут после воздействия
аллергена.
Ранние клинические проявления АШ связаны с поражением кожных
покровов, сердечно - сосудистой, дыхательной и нервной системы и
желудочно - кишечного тракта.
Кожные симптомы: изменения цвета кожного покрова или цианоз
слизистых, акроцианоз, возможно похолодание конечностей,
внезапное ощущение чувства жара и/ или зуда, возможно появление
крапивницы, отека тканей (отек Квинке) любой локализации.
Сердечно - сосудистые симптомы: быстрый, слабый пульс и
аритмии, боли в области сердца, снижение АД ниже возрастной нормы
вплоть до коллапса. Норма систолического АД у детей старше 3 лет:
90 + 2п (п-возраст в годах).
Респираторные симптомы: чувство стеснения в груди, осиплость
голоса, свистящее и аритмичное дыхание, кашель, одышка.
Неврологические симптомы: беспокойство, чувство страха,
быстро сменяющееся угнетением сознания, вплоть до его потери
(кома), возможны судороги.
Желудочно - кишечные симптомы: резкие боли в животе, тошнота,
рвота.
Неотложная помощь при АШ проводится на месте возникновения
шока, лицами оказавшимися рядом (лучше 2 - 3 человека), не
дожидаясь развития развернутой или терминальной стадии
заболевания строго в соответствии с нижеприведенным алгоритмом.
Эффективность лечебных мероприятий зависит от быстрого,
комплексного и одновременного их проведения.
Раздел 2. НЕОТЛОЖНАЯ ПОМОЩЬ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
(ФАП, УЧАСТКОВАЯ БОЛЬНИЦА)
Основная терапия
1. Прекратить введение препарата, вызвавшего шок, если игла в
вене, ее не вынимать и терапию проводить через эту иглу.
2. Отметить время попадания аллергена в организм, появления
жалоб и первых клинических проявлений аллергической реакции.
З. При возможности привлечь для помощи 1 - 3 человек, имеющих
навык оказания неотложной помощи (мед. работник, вет. работник,
зоотехник, учитель, вплоть до родителей).
4. Через посредника вызвать более опытного мед. работника и
сообщить врачу ЦРБ о имеющемся подозрении на анафилактическую
реакцию (должен быть телефон дежурного врача ЦРБ и врача
реанимации).
5. Уложить больного в горизонтальное положение с приподнятым
ножным концом. Тепло укрыть. Положить голову набок, выдвинуть
челюсть вперед при западении языка.
6. Оценить состояние пациента, жалобы. Измерить пульс,
артериальное давление (АД), температуру (поставить термометр).
Оценить характер одышки, распространенность цианоза. Провести
осмотр кожных покровов и слизистых. При снижении АД на 20% от
возрастной нормы - заподозрить развитие анафилактической реакции.
7. Обеспечить доступ свежего воздуха или дать кислород. При
нарушении ритма дыхания или его затруднении проводить
искусственную вентиляцию легких (ИВЛ).
8. Наложить жгут на место выше введения препарата, если это
возможно.
9. Положить холод на место инъекции или укуса.
10. При введении аллергического препарата в нос или в глаза,
промыть их водой и закапать 0,1% раствор адреналина 1 - 2 капли.
11. При подкожном введении препарата, вызвавшего шок обколоть
крестообразно место инъекции 0,3 - 0,5 мл раствора адреналина (1
мл 0,1% раствора адреналина развести в 3 - 5 мл физиологического
раствора).
12. Ввести 0,1% раствор адреналина 0,1 мл/год жизни, но не
более 1 мл на 10 мл физиологического раствора (в/венно, п/к, в
мышцы дна полости рта - под язык).
13. Восполнение объема циркулирующей крови (ОЦК)
физиологическим раствором со скоростью 20 - 40 мл/кг в час (при
невозможности обеспечить данную скорость через одну вену,
проводить инфузии в 2 - 3 вены одновременно). При подъеме АД
уменьшить скорость инфузии в 2 - 3 раза.
14. Глюкокортикоиды: преднизолон 5 - 10 мг/кг или
гидрокортизон (солукортеф) 10 - 15 мг/к или метилпреднизолон
(солю - медрол, преднол) 10 - 30 мг/кг. При необходимости
повторить через 2 - 4 часа.
15. При сохраняющейся гипотонии повторное введение адреналина
в прежней дозе через 20 минут до 3 раз в час.
Вторичная терапия
16. Гипосенсибилизирующие средства (димедрол 1% раствор 0,1
мл/кг не более 5 мл).
17. При бронхоспазме 1 - 2 дозы сальбутамола (беротека) с
интервалом 20 минут, не более 8 доз, или эуфиллин в/венно 2,4%
раствор 1 мл/год жизни не более 10 мл.
18. При судорогах в/венно медленно под контролем АД и пульса
диазепам (или седуксен, реланиум, сибазон) 0,5% раствор 0,05 - 0,1
мл/кг не более 2 мл.
19. Постоянный контроль за жизненно важными функциями
организма (АД, пульс, дыхание) с интервалом 5 - 10 минут. Быть
готовым для проведения сердечно - легочной реанимации при развитии
терминальных состояний.
20. Экстренный вызов реаниматолога на себя, транспортировка в
сопровождении реаниматолога с проведением интенсивной терапии в
дороге и готовностью к проведению сердечно - легочной реанимации.
Противопоказания для транспортировки:
- систолическое АД ниже 80 мм. рт. ст.
- судороги
- некупированная дыхательная недостаточность
- терминальное состояние
В сопроводительном листе указать: паспортные данные, причину
анафилактической реакции и время ее возникновения, оказанную
помощь с указанием времени введения препарата и дозы.
Раздел З. НЕОТЛОЖНАЯ ПОМОЩЬ НА ГОСПИТАЛЬНОМ ЭТАПЕ
(ЦРБ, ОДКБ И ДР. ЛПУ)
Основная терапия
Выполняет тот кто первым оказался на месте случившегося, как,
правило, мед. сестра.
1. Прекратить введение препарата, вызвавшего шок, если игла в
вене, ее не вынимать и терапию проводить через эту иглу.
2. Отметить время попадания аллергена в организм, появления
жалоб и первых клинических проявлений аллергической реакции.
3. При возможности привлечь для помощи 1 - 3 человек из
окружающего медицинского персонала.
4. Через посредника вызвать врача отделения и реаниматолога
(должен быть телефон реанимации).
5. Уложить больного в горизонтальное положение с приподнятым
ножным концом. Тепло укрыть. Положить голову набок, выдвинуть
челюсть вперед при западении языка.
6. Оценить состояние пациента, жалобы. Измерить пульс,
артериальное давление (АД), температуру (поставить термометр).
Провести осмотр кожных покровов и слизистых. При снижении
систолического АД на 20% от возрастной нормы - заподозрить
развитие анафилактической реакции.
7. Обеспечить доступ свежего воздуха или дать кислород. При
нарушении ритма дыхания или его затруднении проводить
искусственную вентиляцию легких (ИВЛ).
8. Наложить жгут на место выше введения препарата, если это
возможно.
9. Положить лед на место инъекции.
10. При введении аллергического препарата в нос или в глаза,
промыть их водой и закапать 0,1% раствор адреналина 1 - 2 капли.
11. При подкожном введении препарата, вызвавшего шок,
обколоть крестообразно место инъекции 0,3 - 0,5 мл раствор
адреналина (1 мл 0,1% раствора адреналина развести в 10 мл
физиологического раствора).
12. До прихода врача подготовить систему для внутривенных
вливаний с 400 мл физиологического раствора, флакон
физиологического раствора для разведения лекарств, 2 мл и 5 мл
шприцы 5 - 6 штук, ампулы с адреналином, глюкокортикоидами
(преднизолон или гидрокортизон, солу-медрол, преднол), димедролом.
13. По команде врача вводится внутривенно струйно на
физиологическом растворе 0,1% адреналина 0,1 мл на год жизни,
но не более 1 мл (при невозможности ввести в/венно возможно
введение в мышцы дна полости рта - под язык или подкожно), при
сохраняющейся гипотонии - повторить ч/з 20 мин.
14. Восполнение ОЦК физиологическим раствором со скоростью
20 - 40 мл/кг в час. (при невозможности обеспечить данную скорость
через одну вену, проводить инфузии в 2 - 3 вены одновременно). При
подъеме АД на 20% или нормализации давления скорость инфузии
уменьшается. При сохраняющейся артериальной гипотензии -
продолжение инфузионной терапии с прежней скоростью и оценкой
результатов каждые 5 - 10 минут.
15. Глюкокортикоиды: преднизолон 5 - 10 мг/кг или
гидрокортизон (солукортеф) 10 - 15 мг/кг, метилпреднизолон
(солю-медрол, преднол) 10 - 30 мг/кг. При необходимости повторить
через 2 - 4 часа.
16. Транспортировка в реанимационное отделение в
сопровождении врача реаниматолога с постоянной инфузией и
контролем за жизненноважными функциями.
Вторичная терапия
Проводится, как правило, в реанимационном отделении (все
лекарства вводятся внутривенно, при необходимости катетеризируется
центральная вена).
1. Продолжение восполнения ОЦК. Скорость зависит от степени
нормализации АД.
2. Адреналин - постоянная инфузия. Скорость также зависит от
степени нормализации АД: 0,005 - 0,05 мкг/кг/мин. Если на фоне
титрования адреналина сохраняется артериальная гипотензия или
тахикардия переходят на титрование раствора норадреналина 0,05
мкг/кг/мин. до получения желаемого эффекта.
3. Димедрол 1% раствор 0,05 - 0,1 мл/кг, не более 5 мл.
4. При бронхоспазме 1 - 2 дозы беротека (сальбутамола) с
интервалом 15 - 20 минут, но не более 8 доз, или эуфиллин 5 - 6
мг/кг разовая доза в течение 20 минут, затем титрование 0,5
мг/кг/час на физиологическом растворе.
5. При судорогах - диазепам 0,5% раствор 0,05 - 0,1 мл/кг под
контролем АД и пульса.
6. При нестабильной гемодинамике и/или нарастании дыхательной
недостаточности - перевод больного на ПВЛ с большим пиковым
давлением на вдохе (15 - 25 см водного столба), ПДКВ - 5 см
водного столба, концентрацией кислорода 60 - 100%.
7. Введение седативных средств перед интубацией и при
судорогах должно быть очень осторожное, так как они снижают АД.
Рекомендуется диазепам, фентанил, калипсол.
8. Обязательная госпитализация в реанимационное отделение
даже при эффективной основной терапии, т. к. через 12 - 24 часа
после первой реакции может наблюдаться реакция замедленного типа.
9. Сообщить (для ЦРБ) в РКЦ ОДКБ (тел.: 33-43-45, 33-45-47)
или ОКБ (тел. 23-03-36, 24-10-71) и согласовать лечение и
тактику ведения.
10. Провести обследование больного: развернутый анализ крови,
ЭКГ, рентгенография легких, ПАК, белок крови, калий, натрий,
кальций, глюкоза, мочевина, креатинин.
11. Контроль за жизненно важными функциями (мониторинг).
12. Контроль психоневрологического статуса.
13. Контроль диуреза.
14. После перевода в профильное отделение выписка из
стационара не ранее 12 - 15 дня после шока. В дальнейшем контроль
аллерголога через месяц.
Раздел 4. СПИСОК МЕДИКАМЕНТОВ И ОБОРУДОВАНИЯ В
ПРОЦЕДУРНЫХ КАБИНЕТАХ, НЕОБХОДИМЫХ ДЛЯ ЛЕЧЕНИЯ
АНАФИЛАКТИЧЕСКОГО ШОКА
1. Раствор адреналина 0,1% - 1 мл N 10 амп.
2. Физиологический раствор (0,9% р-р натрия хлорида) флаконы
400 мл N 5.
3. Глюкокортикоиды (преднизолон или гидрокортизон) в ампулах
N 10.
4. Димедрол 1% р-р - 1 мл N 10 амп.
5. Эуфиллин 2,4% р-р - 10 мл N 10 амп. или сальбутамол для
ингаляций N 1.
6. Диазепам 0,5% р-р 5 - 2 мл. - 2 - 3 амп.
7. Кислородная маска или S-образный воздуховод для проведения
ИВЛ.
8. Система для внутривенных инфузий.
9. Шприцы 2 мл и 5 мл N 10.
10. Жгут.
11. Вата, бинт.
12. Спирт.
13. Сосуд со льдом.
 2015-09-06
2015-09-06 609
609







