При заболеваниях и травмах ЦНС могут наиболее часто встречаемые двигательные расстройства: парезы и параличи. Их подразделяют на:
- спастические (центральные) при травмах и заболеваниях спинного и головного мозга. Характеризуются гипертонусом мышц, гиперрефлексией и возникновением патологических рефлексов, связанных с органическими поражениями нервной системы;
- вялые (периферические) при поражении передних рогов спинного мозга, передних корешков и периферических нервов. Характеризуются атаксией, атонией, атрофией и арефлексией. Считаются более тяжелыми т.к. возникают трофические расстройства, более глубокие поражения, нарушения кровоснабжения органов малого таза.
Особенности ФУ при вялых и спастических параличах (В. Н. Мошков и С.И. Уарова-Якобсон).
| ФУ и массаж | Формы пареза | |
| вялая | спастическая | |
| Лечебный массаж | Глубокий и активный | Поверхностный, расслабляющий |
| Подводный массаж | Показан | Показан |
| Идеомоторные упражнения | Показаны | Показаны |
| Упражнения для «изолированных» паретичных мышц | Показаны в восстановительном периоде | Показаны |
| Упражнения для профилактики усиления рефлекторной возбудимости | Не показаны | Необходимы |
| Упражнения, при которых сближаются точки прикрепления мышц | Показаны | Необходимы для подготовки к расслаблению |
| Упражнения на растяжение | Противопоказаны | Показаны |
| Упражнения на расслабление | Не существенны | Показаны |
| Упражнения на равновесие | Показаны | Показаны |
| Упражнения на координацию | Показаны | Показаны |
| Упражнения с сопротивлением | Показаны | Противопоказаны |
| Упражнения в облегченных условиях | Показаны | Показаны |
| Упражнения на точность выполнения | Показаны | Показаны |
| Упражнения в водной среде | Показаны | Показаны |
| Лечение положением | Показано, 15-20 минут | Показано, 3-4 часа |
| Упражнения на развитие опорной функции | Показаны | Показаны |
| Упражнения для развития жизненно важных навыков | Показаны | Показаны |
Травматическая болезнь спинного мозга — механическое повреждение позвоночника, сопровождающееся морфологическим нарушением целостности спинного мозга. По локализации выделяют повреждения позвоночника в сочетании с травмой спинного мозга на уровне шейного, грудного и поясничного отделов. По характеру повреждений спинного мозга различают сотрясение, ушиб, размозжение с частичным нарушением анатомической целостности или с его перерывом, гематомиелии, эпидуральное, субдуральное и субарахноидальное кровоизлияния, травматический радикулит. По функциональному состоянию спинного мозга после травмы — полное, частичное нарушение проводимости или ее сохранение. Особую группу повреждений позвоночника, сочетающуюся с травмой спинного мозга и (или) его корешков, составляют повреждения во время родов у детей, например при ягодичном предлежании плода.
Клиническая картина травмы спинного мозга зависит от уровня, периода, степени повреждения и тяжести состояния больного. Наиболее часто при закрытых травмах позвоночника встречаются сотрясение, ушиб, гематомиелия (кровоизлияние в вещество спинного мозга) и сдавление спинного мозга. Значительно реже наблюдается его анатомический перерыв.
Симптомокомплексы повреждений различных отделов спинного мозга. При повреждении шейного отдела спинного мозга синдром полного нарушения проводимости сначала проявляется вялой тетраплегией с выпадением сухожильных и периостальных рефлексов на руках и ногах, выпадением брюшных рефлексов, отсутствием всех видов чувствительности книзу от уровня повреждения спинного мозга и нарушением функций тазовых органов в виде стойкой задержки мочи и кала. При синдроме частичного нарушения проводимости шейного отдела спинного мозга неврологические нарушения выражены менее грубо, отмечается диссоциация между степенью выпадения движений, чувствительностью и нарушением функций тазовых органов, а также рефлекторными нарушениями. В тяжелых случаях может наблюдаться паралич диафрагмы, расстройство глотания и отек продолговатого мозга, что является неблагоприятным признаком.
При повреждении грудного отдела спинного мозга возникает вялый паралич (при менее грубом его повреждении — парез) мышц ног с выпадением брюшных рефлексов, а также сухожильных рефлексов на нижних конечностях. Нарушения чувствительности обычно носят проводниковый характер (соответствуют уровню повреждения спинного мозга), расстройства функций тазовых органов заключаются в задержке мочи и кала. При повреждении верхнегрудного отдела спинного мозга возникает паралич и парез дыхательной мускулатуры, что приводит к резкому ослаблению дыхания. Повреждение на уровне III—V грудных сегментов спинного мозга нередко сопровождается нарушением сердечной деятельности.
При повреждении пояснично-крестцового отдела спинного мозга наблюдается вялый паралич мышц ног на всем их протяжении или мышц дистальных отделов, а также нарушаются все виды чувствительности ниже места повреждения. Одновременно выпадают подошвенные, ахилловы рефлексы, а при более высоких поражениях — и коленные. В то же время брюшные рефлексы сохраняются. Задержку мочи и кала нередко сменяет паралитическое состояние мочевого пузыря и прямой кишки, в результате чего развивается недержание кала и мочи.
Повреждение корешков конского хвоста сопровождается вялым параличом или парезом дистальных отделов ног с последующей атрофией соответствующих мышц. В области, иннервируемой поврежденными корешками (на ногах и промежности), наблюдаются расстройства поверхностной чувствительности (гипестезия или гиперестезия, реже анестезия). Одновременно исчезают или резко угнетаются рефлексы: коленные, ахилловы, подошвенные, анальный.
При отсутствии анатомического перерыва спинного мозга его проводниковые функции постепенно восстанавливаются, появляются активные движения в парализованных конечностях, улучшается чувствительность, нормализуется функция тазовых органов.
Помимо неврологических нарушений при повреждении спинного мозга развиваются трофические нарушения кожи, приводящие к образованию пролежней и язв, трофические нарушения в суставах паретичных конечностей, сопровождающиеся болезненностью при активных движениях, что ведет к рефлекторному их щажению. Ограничение подвижности в паретичной конечности с развитием в дальнейшем спастической контрактуры приводит к структурным изменениям в суставах и мышцах, которые создают застойные очаги возбуждения и патологические афферентные импульсы вызывают развитие порочных условно-рефлекторных связей, что формирует состояние дополнительной патологической доминанты в нервных центрах. В результате эти изменения могут достигать такой степени, что ограничивают и деформируют активные движения больше, чем сам парез.
Таким образом, травматическое поражение спинного мозга – не только местное, но и общее заболевание, в которое вовлекаются различные органы и системы организма. Это обуславливает необходимость проведения лечения с первых часов травмы. Перспективы восстановления двигательных функций больного зависят от ряда факторов. Если нарушения движений обусловлен нейродинамическими факторами, явлениями спинального шока и др., то есть основание полагать, что двигательная функция может быть восстановлена в прежнем ее виде. Для достижения этой цели полезны различные мероприятия, нормализующие крово- и лимфообращение в спинном мозге, разнообразные лекарственные вещества и средства ЛФК. В случае, если возродить двигательную функцию в прежнем ее виде невозможно, она должна быть перестроена и компенсирована таким образом, чтобы больной вновь стал приспособлен к условиям труда и быта. Это означает, что сохранившиеся структуры спинного мозга должны взять на себя функцию погибших структур, а больной - научиться ими управлять.
В течение посттравматического процесса различают четыре периода:
1. острый период (2—3 сутки), характеризуется полным нарушением проводимости спинного мозга — спинальным шоком;
2. ранний период (2—3 недели), характеризуется картиной полного нарушения проводимости спинного мозга; нарушениями крово- и ликворообращения, отеком и набуханием спинного мозга;
3. промежуточный период (2—3 месяца) обусловлен исчезновением явлений спинального шока, обнаруживается истинный характер и объем повреждений спинного мозга (ушиб, гематомиелия и др.);
4. поздний период (3—4 месяца и более) наблюдается восстановление функций спинного мозга, выраженное в зависимости от тяжести его поражение, может длиться до 5-10 лет после травмы.
Первые три периода больной проходит реабилитацию в стационаре, где получает комплексное лечение, включая оперативное вмешательство (если оно показано), медикаментозную терапию, ЛГ, физиотерапию, массаж, рациональное питание. Четвертый период в основном приходится на санаторно-курортное лечение.
По данным некоторых авторов (С.Н. Попов, В. П. Правосудов) ЛГ может назначаться по истечении острого периода, т.е. через 2-3 суток после травмы или операции. В то же время ряд авторов (В.А. Епифанов) указывает, что ФУ не показаны больным ранее второй недели (в промежуточный период) после травмы позвоночника и спинного мозга. По всей видимости, сроки начала ЛГ должны определяться индивидуально в зависимости от тяжести травмы и функциональных возможностей больного.
Задачи ЛФК:
· выведение больного из тяжелого психического состояния;
· нормализация обмена веществ, крове- и лимфообращения;
· восстановление нормального акта дыхания;
· профилактика пролежней и деформаций костно-суставного аппарата;
· профилактика и лечение мышечных контрактур и атрофий;
· восстановление контролируемых актов дефекации, мочеиспускания, потенции;
· предотвращение порочных движений;
· выработка компенсаций;
· подготовка к трудовой деятельности.
В процедуру ЛГ в раннем периоде включаются:
· коррекцию положением туловища и паретичных конечностей на функциональной кровати, каждые 2-3 часа положение больного надо менять во избежание застойных явлений и пролежней;
· дыхательные упражнения, брюшное дыхание;
· пассивные движения в суставах, сначала в направлении от центра к периферии, через неделю в обратном направлении;
· сокращение мышц брюшного пресса;
· упражнения, активизирующие функцию кровообращения тонизирующего характера;
· массаж;
· идеомоторные упражнения.
В промежуточном периоде наряду с ранее выполнявшимися упражнениями в занятия вводятся:
· облегченные активные упражнения в различных ИП, Л.И. Красков предложил аппарат, облегчающий выполнение этих движений при ослабленной мускулатуре;
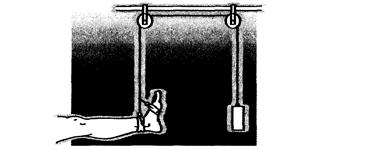
Приспособление для исключения массы конечности за счет противовеса.
· дифференцированные ФУ в зависимости от характера, развивающихся параличей (см. особенности ФУ при вялых и спастических параличах);
· упражнения, подготавливающие к физической нагрузке, которая создается в вертикальном положении (стояние, ходьба и др.);
· упражнения, укрепляющие плечевой пояс и мышцы спины;
· упражнения на координацию для непаретичной мускулатуры;
· упражнения, расширяющие двигательные навыки и способствующие более благоприятному формированию компенсаторных механизмов;
· упражнение на сокращение ягодиц с одновременным втягиванием мышц промежности и заднего прохода;
· упражнения, увеличивающие подвижность в поясничном отделе.
Реабилитация в позднем периоде включает:
· укрепление мышечного корсета, за счет гимнастических упражнений и тренировки на тренажерах для решения одной из основных задач – сидеть без опоры;
· упражнения, способствующие поддержанию равновесия в положении стоя;
· упражнения, позволяющие укрепить непаретичную мускулатуру для облегчения выработки компенсаторных движений при невозможности полноценного восстановления утраченных;
· упражнения на растягивание и расслабление в сочетании с массажем для снятия спастических явлений;
· обучение ходьбе начинается с занятий на специализированной кровати с переменным углом расположения ложа, затем переходят к занятиям на гимнастических матах и использованием укороченных костылей, ходьбе между параллельных брусьев, при помощи «ходилок», костылей и палочек;
· вестибулярную гимнастику – упражнения на точность, меткость, обучение тонкой дифференцировке усилий;
· упражнения, повышающие опороспособность нижних конечностей и укрепление свода стопы;
· упражнения, воспитывающие пространственное представление, координацию движений;
· трудотерапия (сборка деталей часов, машинопись, слесарные и столярные мастерские).
Критериями восстановления утраченных функций у спинальных больных является: самостоятельное или с помощью костылей и палочек передвижение на значительное расстояние (не менее 250 м), контролируемых актов дефекации и мочеиспускания, возможностью освоить новую профессию соответственно своим физическим данным, владением всеми приемами самообслуживания.
Неврит лицевого нерва – поражение лицевого нерва (7 пара черепных нервов), различными причинами (инфекции, травмы, интоксикации).
Проявляется:
· периферическим парезом или параличом мимической мускулатуры, соответствующей половины;
· асимметрией лица;
· контрактурами мимических мышц;
· клонико-тоническими или тикозными спазмами;
· как следствие нарушается мигание век, слезотечение, не полное закрытие глаз, невнятная речь, потеря вкуса.
Задачи ЛФК:
1. улучшение кровоснабжения в области лица, шеи и воротниковой зоны;
2. восстановление функции мимических мышц;
3. предотвращение контрактур и содружественных движений;
4. восстановление правильного произношения.
Выделяют ранний, основной и резидуальный период.
В раннем периоде (1-10 дней) в комплексном лечении используют коррекцию положением, массаж и ЛГ.
Коррекция положением включает следующие рекомендации:
· сон на стороне поражения;
· в течение 10-15 мин 3-4 раза в день сидеть, склонив голову в сторону поражения, поддерживая кистью с опорой на локоть;
· для устранения асимметрии лица проводят лейкопластырное натяжение со здоровой стороны на пораженную от 30-60 мин 2-3 раза в день и дробно доводят до 3 часов в день.
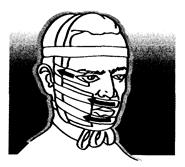
Массаж проводят воротниковой зоны, затылка, включая области сосцевидного отростка, шеи, головы и лица.
В занятие ЛГ на фоне ОРУ включают специальные упражнения:
1. дозированное напряжение и расслабление отдельных групп мышц (скуловой, мышцы смеха) и целых групп мышц (скуловой, щечной, круговой мышцы глаза);
2. изолированное напряжение и расслабление мимических мышц или артикулирующих мышц, с произношением губных звуков (п, б, м, ф, у, о и др.) с минимальным, но заметным мышечным напряжением.
В основной период (от 10 дней до 2-3 месяцев) начинается спонтанное восстановление функции мышц. В реабилитацию включают:
1. коррекцию положением до 4-6 часов в день;
2. массаж, усиливая кровообращение и трофические процессы в паретичных тканях;
ЛГ состоит из специальных упражнений, проводится перед зеркалом и может осуществляться в сопротивлении основному движению руками методиста:
- надувание щек;
- пофыркивание;
- произношение звуков – п, а, о, у, и, б, ц, с, ч, к, т;
- покачивание головой в стороны;
- приподнимание бровей, нахмуривание;
- закрытие глаз, растяжение углов рта;
- выпячивание вперед губ, раздувание ноздрей и т. д.
В резидуальном периоде (после 3 месяцев) используют:
-лечение положением;
-массаж;
-ЛГ основного периода: ОРУ, дыхательные и специальные упражнения – основная задача воссоздание симметрии лица. В этом периоде увеличивается тренировка мимических мышц. Больных обучают одним пальцем растягивать спазмированные мышцы.
Неврозы (neuroses; греч. neuron нерв + -ōsis) — обратимые пограничные психические нарушения, осознаваемые больными, обусловленные воздействием психотравмирующих факторов и протекающие с эмоциональными и соматовегетативными расстройствами.
Основной причиной возникновения неврозов является психическая травма, однако имеют значение и особенности личности. Чем больше предрасположенность к развитию неврозов, тем меньшее значение имеет психическая травма. Понятие «личностная предрасположенность к неврозам» включает унаследованные от родителей такие черты характера, как эмоциональная неустойчивость, тревожность, ранимость; особенности формирования личности и уровень ее зрелости; различные астенизирующие факторы, предшествующие возникновению неврозов (например, соматические болезни, переутомление, недосыпание). Большое значение имеют особенности формирования личности. Так, отмечено, что психические травмы, перенесенные в детском возрасте, способствуют появлению неврозов у взрослых. При развитии неврозов отмечается определенная последовательность появления симптомов. Так, на первых этапах ведущими являются вегетативные нарушения, в дальнейшем присоединяются сенсомоторные (соматические), затем эмоциональные. Клинически принято различать три основные формы неврозов: неврастению, истерический невроз, невротическая депрессия.
Неврастения проявляется повышенной возбудимостью и раздражительностью в сочетании с быстрой утомляемостью и истощаемостью психической деятельности. На первом этапе развития заболевания наиболее выражены вегетативные нарушения: у больных при любой физической или эмоциональной нагрузке появляются сердцебиение, повышенная потливость, похолодание конечностей, нарушается сон и аппетит. Эти расстройства, внезапно возникнув, быстро исчезают. Больной легко засыпает, но быстро пробуждается от действия незначительного раздражителя, испытывает острый голод, но после приема нескольких ложек пищи аппетит пропадает. На следующем этапе отмечаются чрезмерная чувствительность к различным внешним раздражителям и ощущениям со стороны внутренних органов. Больные плохо переносят перепады температуры окружающей среды, а также яркий свет, громкие звуки. Ощущения работы внутренних органов начинают доходить до сознания больного. Он чувствует биение сердца, перистальтику кишечника и т.п. Интеллектуальная деятельность затруднена. Больные не могут сосредоточиться на более или менее длительный срок. Включившись в работу, через несколько минут ловят себя на мысли, что думают о другом, не в состоянии воспроизвести прочитанное, забывают имена, даты, номера телефонов. При низкой работоспособности они пытаются наверстать упущенное, берутся сразу за несколько дел, но не могут довести их до конца из-за отвлекаемости и быстрой истощаемости.
Истерический невроз характеризуется повышенной внушаемостью и самовнушаемостью больного. Этим объясняется многообразие и изменчивость истерических расстройств; они напоминают проявления самых различных болезней. При истерическом неврозе также отмечается последовательность в развитии симптоматики — от вегетативных и сенсомоторных нарушений до эмоциональных. При вегетативном приступе часто наблюдается тотальный тремор («трясучка»). Обычно отмечаются онемение конечностей, покалывание, жжение, иногда снижение чувствительности; слабость в ногах и руках, пошатывание при ходьбе; заикание, запинки в речи. В психотравмирующей ситуации могут возникать истерические моносимптомы, например, отсутствие речи. Эмоциональные расстройства характеризуются лабильностью эмоций, быстрой сменой настроения, склонностью к бурным аффективным реакциям (например, плачем, переходящим в рыдания). При длительном течении истерического невроза у больных в оценке происходящих событий появляются черты эмоциональной логики, поведение становится демонстративным, театральным, возникают стремление привлекать к себе внимание, эгоцентризм.
Невротическая депрессия чаще развивается у лиц с такими чертами характера,как прямолинейность, ригидность, бескомпромиссность. Им свойственна эмоциональная насыщенность переживаний со стремлением удержать внешние проявления чувств. Невротическая депрессия протекает как легкая форма депрессии; преобладает грустное настроение, адинамия, нередко с явлениями навязчивости. При ней, как и при других неврозах, на первом этапе отмечается значительная выраженность вегетативно-соматических нарушений (так называемый этап соматических жалоб). Отрицательные эмоции, вызванные психотравмирующими ситуациями, подавляются. В этих случаях на первом этапе невротической депрессии возникают вегетативно-соматические расстройства; колебания АД, сердцебиения, головокружения, дисфункции желудочно-кишечного тракта, нарушения сна. С такими жалобами они обычно обращаются к терапевту, не фиксируя внимания на психогенном характере расстройств. В дальнейшем нарастает пониженное настроение, которое сами больные редко связывают с травмирующей ситуацией, а терапевт объясняет его соматическим состоянием, т.к. у больных часто наблюдается стойкая артериальная гипотензия и симптомы спастического колита.
В комплексной реабилитации больных с неврозами ЛФК отдают немаловажное значение, т.к. ФУ благотворно влияют на психику человека, укрепляют его волевые качества, эмоциональную сферу; являются средством воздействия на нарушенные регуляторные механизмы; способствуют нормализации взаимоотношений между различными системами организма. Систематическое выполнения ФУ улучшает проприоцептивную афферентацию, способствует нормализации корковой деятельности и моторно-висцеральных взаимоотношений, выравниванию соотношения сигнальных систем организма. Методика ЛФК дифференцируется в зависимости от типа невроза в условиях стационара используются УГГ, малоподвижные и подвижные игры, психотерапевтическое воздействие, массаж.
Основная задача занятий - общеукрепляющее воздействие. С этой целью рекомендуются упражнения умеренной интенсивности для всех мышечных групп, сочетающиеся с углубленным дыханием, с сопротивлением и отягощениями, со снарядами и на снарядах. При повышенной возбудимости больных, когда нет необходимости активизировать кору, усиливая ее влияние на подкорку и первую сигнальную систему (истерический невроз), темп занятий, тон методиста и музыкальное сопровождение должны быть спокойными. Упражнения следует преимущественно объяснять, а не показывать. Целесообразно использовать целые гимнастические комбинаций, упражнения на внимание, равновесие, прыжки, метание, а также некоторые игры и эстафеты. При истерических контрактурах и параличах следует использовать упражнения и игры, требующие интенсивной активной работы мышечных групп, не вовлеченных в контрактуры и параличи, а также концентрации внимания. Больных, у которых невроз проявляется преимущественно в заторможенности и угнетенности (невротическая депрессия), необходимо постоянно и настойчиво активизировать. Рекомендуется использовать хорошо знакомые больному эмоционально-окрашенные упражнения, не фиксируя внимание на точности выполнения упражнений. Исправлять ошибки следует, демонстрируя хорошее выполнение упражнений. Необходимо широко использовать игровой метод проведения занятий. Тон методиста и музыкальное сопровождение должны быть живыми, бодрыми. Больных с очагами застойного возбуждения (неврастения) во время занятий необходимо отвлекать от навязчивых мыслей, создавать другую доминанту. Рекомендуется поочередное сокращение и расслабление мышц, массаж рук и ног, упражнения, требующие некоторого напряжения, упражнения с сопротивлением. В основную часть занятий могут быть включены элементы спортивных игр, эстафетный бег с заданиями. Методист не должен давать этим больным непосильных заданий. Важным элементом в процедуре ЛГ является музыкальное сопровождение, которое может помочь как повышению тонуса у больных, так и усилению релаксации.
Наиболее благотворно на больных неврозами действует санаторный режим. Реабилитационные мероприятия в санаторно-курортных условиях характеризуются общеукрепляющим воздействием на весь организм и направлены на закаливание организма, повышение работоспособности и психологической устойчивости. С этой целью широко используются прогулки, экскурсии, спортивные игры, занятия в бассейне, элементы спорта, туризм. В арсенал средств обязательно включается общий массаж, различные виды психотерапии и бальнеотерапия.
Контрольные вопросы:
1. Какие двигательные расстройства при заболеваниях и травмах нервной системы вы знаете?
2. Понятие о нарушении мозгового кровообращения, клинические проявления, ЛФК по периодам.
3. Особенности ЛФК при вялых параличах и парезах.
4. Особенности ЛФК при спастических параличах и парезах.
5. В чем проявляются травмы спинного мозга. Клинические проявления в зависимости от уровня поражения спинного мозга.
6. Методика ЛФК при неврите лицевого нерва.
7. Понятие о неврозах, их виды. Общие основы методики ЛФК.
 2015-10-14
2015-10-14 6117
6117








