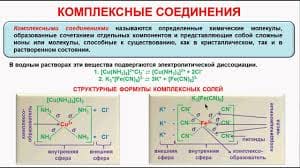
Основной принцип этапного лечения раненных в голову - максимально быстрая доставка в ВПНхГ, минуя даже этап оказания квалифицированной хирургической помощи.
Первая помощь. На рану головы накладывается асептическая повязка. Для предупреждения аспирации крови и рвотных масс при рвоте и носовом кровотечении, производят очистку верхних дыхательных путей. При западении языка санитар раскрывает раненому рот либо тройным приемом, либо роторасширителем, с помощью языкодержателя выводится язык, салфеткой очищается полость рта и глотки от рвотных масс и осуществляется введение воздуховода (дыхательной трубки ТД-10). Раненых, находящихся в бессознательном состоянии, выносят в положении на боку или на животе (под грудь подкладывает-ся свернутая шинель, вещмешок и т. д.). При тяжелых ранениях в голову промедол из шприц-тюбика не вводится из-за угрозы угнетения дыхания.
Доврачебная помощь осуществляется фельдшером, который контролирует правильность проведенных ранее мероприятий и исправляет их недостатки. Устранение асфиксии осуществляется теми же способами, что и при оказании первой помощи. При нарушении дыхания производится искусственная вентиляция легких с помощью ручного дыхательного аппарата, ингаляция кислорода. Если повязка промокает кровью, она туго подбинтовывается.
Первая врачебная помощь. В ходе медицинской сортировки выделяются четыре группы раненых с огнестрельными либо неогнестрельными травмами черепа и головного мозга.
1. Нуждающиеся в неотложных мероприятиях первой врачебной
помощи в перевязочной - раненые с продолжающимся наружным кровотечением из ран головы и раненые с асфиксией.
2. Раненые, которым первая врачебная помощь может быть оказана
на сортировочной площадке с последующей эвакуацией в 1-ю очередь - раненые с признаками сдавления головного мозга и раненые с тяжелым повреждением головного мозга.
3. Раненые, которым первая врачебная помощь может быть оказана на сортировочной площадке с последующей эвакуацией во 2-ю очередь - раненые с нетяжелым повреждением головного мозга.
4. Агонирующие - раненые с крайне тяжелым повреждением головного мозга - направляются в сортировочную палатку в специально оборудованное место (отгораживается простынями от остальных раненых). Следует помнить, что группа агонирующих на этапе оказания первой врачебной помощ и выделяется только при массовом поступлении раненых. В обычных условиях любой раненый с определяемым АД должен быть эвакуирован в омедб.
В перевязочной раненым в бессознательном состоянии очищают верхние дыхательные пути. Для предотвращения западения языка вводят воздуховод. В случае неэффективного самостоятельного дыхания врач анестезиолог-реаниматолог производит интубацию трахеи, искусственную вентиляцию легких. При невозможности интубации трахеи выполняется коникотомия или трахеостомия.
При обильном пропитывании повязки кровью ее туго подбинтовывают. Продолжающееся кровотечение из видимых в ране артерий мягких тканей останавливается их перевязкой или наложением давящей повязки с введением в рану салфеток, смоченных 3% раствором перекиси водорода.
Остальным раненным в голову помощь оказывается в сортировочно-эвакуационном отделении. Всем раненым вводятся антибиотики и столбнячный анатоксин, по показаниям применяются сердечно-сосудистые средства. Наркотические анальгетики при проникающих черепно-мозговых ранениях не вводятся, так как они угнетают дыхательный центр. Переполненный мочевой пузырь у раненых с нарушениями сознания опорожняют катетером.
После оказания первой врачебной помощи раненые направляются в эвакуационную, откуда эвакуируются в соответствии с сортировочным заключением. Следует стремиться эвакуировать раненных в голову вертолетом сразу в ВПНхГ.
Квалифицированная медицинская помощь. Основной принцип оказания квалифицированной хирургической помощи раненым с тяжелыми ранениями и травмами головы - не задерживать их на этом этапе эвакуации. В процессе медицинской сортировки выделяется пять групп раненых с огнестрельными и неогнестрельными травмами черепа и головного мозга.
1. Нуждающиеся в неотложных мероприятиях квалифицированной хирургической помощи: раненые с асфиксией направляются в перевязочную для тяжелораненых, где для таких раненых развернут специальный стол стоматолога; раненые с интенсивным наружным кровотечением направляются в операционную. После оказания помощи - эвакуация в ВПНхГ в 1-ю очередь.
2. Носилочные раненые с отсутствием сознания, но стабильными жизненно важными функциями (с тяжелым повреждением головного мозга, сдавлением головного мозга) - нуждаются в подготовке к эвакуации в условиях палаты интенсивной терапии, реже - эвакуационной
(только восстановление и поддержание дыхания, вплоть до интубации и ИВЛ), после чего осуществляется эвакуация в ВПНхГ в 1-ю очередь.
3. Носилочные раненые с сохраненным сознанием {с нетяжелым повреждением головного мозга) - направляются в эвакуационные палатки для эвакуации во 2-ю очередь в ВПНхГ.
4. Ходячие раненные в голову - направляются в сортировочную палатку для легкораненых, где
они готовятся к эвакуации во 2-ю Рис. 11.8. Расширение костной раны очередь в ВПГЛР.
5. Агонирующие - раненые с крайне тяжелым повреждением головного мозга с угасающими жизненно важными функциями и признаками смертельного ранения (диагональные, диаметральные с истечением мозгового детрита) - направляются в палату симптоматической терапии, выделяемую специально в госпитальном отделении.
В операционную направляются раненые с продолжающимся наружным кровотечением, остановки которого нельзя добиться путем тугого подбинтовывания повязки. Оперативные вмешательства, выполняемые по поводу продолжающегося наружного кровотечения, должны включать только меры по остановке кровотечения. При достижении гемостаза оперативное вмешательство должно быть остановлено, рана укрыта повязкой и раненый направлен в ВПНхГ, где специалистом будет выполняться исчерпывающая хирургическая обработка черепно-мозговой раны.
Операция по поводу продолжающегося наружного кровотечения проводится под общим обезболиванием и может складываться из трех элементов: остановки кровотечения из раны мягких тканей; трепанации кости в области перелома (при продолжении кровотечения из-под кости); остановки кровотечения из твердой мозговой оболочки, синусов и (или) раны головного мозга.
Первым этапом операции является рассечение раны мягких тканей. При этом кровотечение из мягких тканей останавливается диатермоко-агуляцией или перевязкой и прошиванием кровоточащего сосуда. Затем осматривают костную рану, и если кровотечение продолжается из-под кости, то необходимо расширить костную рану, что производится костными щипцами-кусачками (рис. 11.8). Размеры трепанационного отверстия могут быть различными, но чаще всего до границы неповрежденной твердой мозговой оболочки. Кровотечение из сосудов твердой мозговой оболочки останавливается диатермокоагуляцией или прошиванием.
Для остановки кровотечения из синуса твердой мозговой оболочки применяются следующие способы. При полных или почти полных перерывах производится перевязка синуса. Выполнена она может быть только при достаточных размерах костного дефекта путем разрезов твердой
Рис. 11.9. Перевязка верхнего Рис. 11.10. Игла проведена сквозь
сагиттального синуса. серп мозга (falx cerebri)
Игла подведена под синус
мозговой оболочки по бокам синуса, после чего обходят вокруг него круглой иглой с шелковой нитью и завязывают лигатуру (рис. 11.9, 11.10). Нельзя производить перевязку синуса сзади от роландовой борозды и особенно в месте слияния синусов, так как это может явиться причиной летального исхода.
Наиболее простой и наиболее часто применяемый способ - тампонада синуса, которую можно осуществить кусочком мышцы, либо марлевыми турундами (рис. 11.11). Зашивание синуса уда ет ся только при небольших линейных ранах. Наложение боковой лигатуры возможно также только при небольших повреждениях. При очень тяжелом состоянии раненого можно наложить зажимы на рану синуса и оставить их на период эвакуации. При этом следует стремиться сохранить просвет синуса.
Если кровотечение продолжается из-под твердой мозговой оболочки, ее рассекают тонкими ножницами через рану. Из раневого канала тонким пинцетом удаляют видимые костные осколки. Для остановки кровотечения из сосудов мозга используется диатермокоагуляция, тампонирование турундами с перекисью водорода. Новым методом, предложенным Ю. А. Шулевым, является остановка кровотечения из глубокой мозговой раны фибрин-тромбиновой смесью, которая готовится непосредственно перед введением в рану и в виде слепка заполняет раневой канал, останавливая кровотечение. Человеческий фибриноген (1,0) в 20,0 мл 0,9% раствора хлористого натрия и 200 НИЕ-Е тромбина-в 3,0 мл того же раствора через эластичную пластмассовую трубку, соединенную с тройником, двумя шприцами одновременно вводятся в рану, полость которой заполняется образующейся смесью (рис. 11.12).
После остановки кровотечения рана рыхло тампонируется салфетками, не ушивается, и раненый эвакуируется в ВПНхГ для окончательного хирургического лечения.
При асфиксии в перевязочной санируют верхние дыхательные пути, удаляя из них рвотные массы, слизь и сгустки крови, вводят воздуховод или интубируют трахею. При одновременном ранении челюстно-лицевой
Рис. 11.11. Остановка кровотечения Рис. 11.12. Схема заполнения
при ранениях верхнего сагиттального раневого канала
синуса тугой тампонадой фибрин-тромбиновой смесью
области или шеи может быть показана атипичная или типичная трахеостомия.
Методика выполнения трахеостомии следующая: положение раненого на спине с запрокинутой назад головой, под лопатки подложен валик. Под местной анестезией 0,5% раствором новокаина производят продольный разрез кожи, подкожной клетчатки и фасции шеи по срединной линии шеи от щитовидного хряща до точки сразу выше вырезки над грудиной. Кожу, подкожную клетчатку и мышцы разводят тупо зажимом в стороны. Обнаженный перешеек щитовидной железы отводят кверху, при невозможности - пересекают и перевязывают. Затем вскрывают претрахеальную фасцию и обнажают переднюю стенку трахеи. Трахея захватывается за 1- е кольцо однозубым крючком в направлении снизу вверх, приподнимается, после чего рассекается. Трахею вскрывают Т-образным разрезом: между 2-м и 3-м кольцами поперечно (длина разреза до 1,0 см), затем в продольном направлении - через 3- е и 4-е кольца длиной до 1,5-2,0 см. После того, как разрез трахеи произведен, в нее вводится трахеорасширитель, отверстие расширяется, а затем в него вставляется заранее подготовленная трахеотомическая трубка (рис. 11.13). Зашивание раны должно производиться без натяжения для предотвращения возникновения подкожной эмфиземы. Накладывают только кожные швы. Трахеотомическая канюля удерживается на месте путем подвязывания ее вокруг шеи марлевой тесьмой.
При признаках тяжелой острой дыхательной недостаточности выполняется искусственная вентиляция легких.
Всем остальным раненным в голову медицинская помощь (подбинтовывание повязок, инъекция ненаркотических анальгетиков при болях, повторное введение антибиотиков по показаниям и др.) осуществляется в сортировочно-эвакуационном отделении в объеме первой врачебной помощи.
Раненные в голову после подготовки к эвакуации должны быть эвакуированы в госпитальную базу немедленно при наличии транспорта,
Рис. 11.13. Этапы выполнения продольной трахсостомии:
а - линия разреза; б - разведение мыши: в - захват трахеи однозубым крючком; г - разрез трахеи; д - вид после введения в трахею трахеостомической трубки
Рис. 11.14. Приливно-отливное дренирование после операции первичной хирургической обработки черепно-мозговой травмы
поскольку нейрохирургические операции на этапах оказания квалифицированной медицинской помощи не выполняются. Все носилочные раненые эвакуируются в ВПНхГ, ходячие -в ВПГЛР.
Специализированная хирургическая помощь при огнестрельных и неогнестрельных травмах черепа и головного мозга основана на двух основных принципах: 1) оказание в максимально ранние сроки после ранения; 2) полноценный, исчерпывающий и завершенный характер оперативных вмешательств (рис. 11.14). Всем носилочным
| Рис. 11.14. Приливно-отливное дренирование после операции первичной хирургической обработки черепно-мозговой травмы |
раненым с огнестрельными и неогнестрельными травмами головного мозга специализированная нейрохирургическая помощь оказывается в ВПНхГ.
Ходячие раненые с огнестрельными и неогнестрельными травмами головы, у которых в омедб не выявлено очаговых симптомов повреждения головного мозга и исключен проникающий характер ранения, направляются для лечения в ВПГЛР, где для них имеется специализированное неврологическое отделение.
Контрольные вопросы
1. Назовите признаки проникающего ранения черепа и головного мозга.
2. Какие критерии лежат в основе выделения открытых черепно-мозговых травм и проникающих ранений черепа? Назовите возможные осложнения проникающих ранений головы?
3. Чем отличается клиническая картина ушиба головного мозга средней степени тяжести от сотрясения головного мозга?
4. В чем отличие клинической картины ушиба головного мозга средней степени тяжести от ушиба легкой степени?
5. Назовите основное клиническое отличие тяжелых черепно-мозговых повреждений от нетяжелых.
6. Какие степени нарушения сознания характерны для тяжелых ушибов головного мозга и чем они отличаются?
7. Назовите основные причины развития сдавления головного мозга.
8. Какая клиническая картина характерна для развития сдавления головного мозга?
9. Какими методами устраняется асфиксия на этапе оказания первой врачебной помощи?
10. Какие раненные в голову относятся к категории «агонирующих»?
11. Какой наиболее опасный источник продолжающегося наружного кровотечения бывает в мозговой ране? Как при этом остановить кровотечение на этапе оказания квалифицированной медицинской помощи?
Ситуационные задачи
 2013-12-31
2013-12-31 829
829