Пельвиоперитонит — локальное инфекционно-воспалительное поражение серозного покрова (брюшины) малого таза.
Причины пельвиоперитонита. Развитию пельвиоперитонита предшествует какой-либо инфекционно-воспалительный процесс в малом тазу. В этом случае пельвиоперитонит является вторичным и служит осложнением аднексита, сальпингита, пиовара, пиосальпинкса, гонореи, метроэндометрита, аппендицита, сигмоидита. Клиническая гинекология различает вторичный пельвиоперитонит, обусловленный воспалительными заболеваниями, и первичный пельвиоперитонит, развивающийся при проникновении инфекции в полость малого таза.
Классификация. По характеру экссудата: ●серозный; ●фибринозный; ●гнойный
По распространенности: 1.местный перитонит 2.ограниченный перитонит 3.диффузный (тотальный) перитонит
По стадиям (по К. С. Симоняну (1971)): 1.реактивный перитонит (образование экссудата)
2.токсический перитонит 3.терминальный перитонит (полиорганная недостаточность)
Симптомы пельвиоперитонита
Развитие острое с резкого нарастания температуры до 39-40° С, появления болей внизу живота, озноб, тахикардии, тошноты, задержки газов, болезненного мочеиспускания, вздутия живота.
Объективно при пельвиоперитоните выявляются симптомы интоксикации, ослабленная перистальтика, сухой, обложенный сероватым налетом язык. Положительные признаки раздражения брюшины более выражены в нижних отделах живота.
При гинекологическом обследовании в первые дни отмечают ригидность и болезненность заднего свода влагалища, в последующие дни — выпячивание заднего свода из-за скопления в нём экссудата. Небольшое количество экссудата может резорбироваться или нагнаиваться и вскрываться в прямую кишку, или в брюшную полость, создавая угрозу перитонита.
Диагностика пельвиоперитонита
Анамнез.Анализ периферической крови при пельвиоперитоните выявляет повышенную СОЭ, лейкоцитоз со сдвигом формулы влево, токсическую анемию. СРБ резко положительный.
При пальпации живота определяется напряжение мышц живота, верхняя граница воспалительного инфильтрата в малом тазу, положительные перитонеальные симптомы. Бимануальное влагалищное исследование сопровождается резкой болезненностью в области матки и придатков; из-за выпота - выпячивание заднего свода влагалища, смещение матки кпереди и кверху.
УЗИ влагалищным датчиком позволяет уточнить распространенность воспаления, выявить наличие выпота в малом тазу. Для исключения острой патологии в брюшной полости выполняется обзорная рентгенография. С целью идентификации микробных агентов проводится бактериологическое исследование отделяемого влагалища и шеечного канала, ИФА-диагностика. Однако, поскольку микрофлора влагалища может не отражать процессы, развивающиеся в малом тазу, при пельвиоперитоните оправдано проведение диагностической лапароскопии или пункции через задний свод влагалища для забора экссудата.
Показания к госпитализации.
●Острое начало воспалительного процесса в малом тазу. ●Симптомы раздражения брюшины.
●Повышенная температура тела. ●Симптомы интоксикации. ●Болевой синдром.
Медикаментозное лечение
Антибактериальная терапия антибиотиками широкого спектра действия (гентамицин, оксациллин, амоксиклав, цефалоспорины, метронидазол и др.).
Дезинтоксикационная терапи я (Полидез, Реополиглюкин, белковые препараты и др.).
Обезболивающие средства (свечи с экстрактом белладонны, метамизол натрия, диклофенак).
Седативные средства, витамины, фолиевая кислота; антигистаминные и десенсибилизирующие средства (хлоропирамин, клемастин, глюконат кальция).
Пациенткам с пельвиоперитонитом показаны лечебные пункции через задний свод влагалища с эвакуацией выпота, введением антибиотиков, антисептиков. При обнаружении гнойного экссудата для его эвакуации показано проведение задней кольпотомии или лапароскопии с дренированием полости малого таза и проведением внутрибрюшных инфузий.
При подозрении на перфорацию матки, некроз опухолевых узлов, пиосальпинкс, пиовар, тубоовариальный абсцесс производится экстренное чревосечение. При осложненном течении пельвиоперитонита может быть произведена аднексэктомия, надвлагалищная ампутация матки с придатками,пангистерэктомия.
Вопрос 15
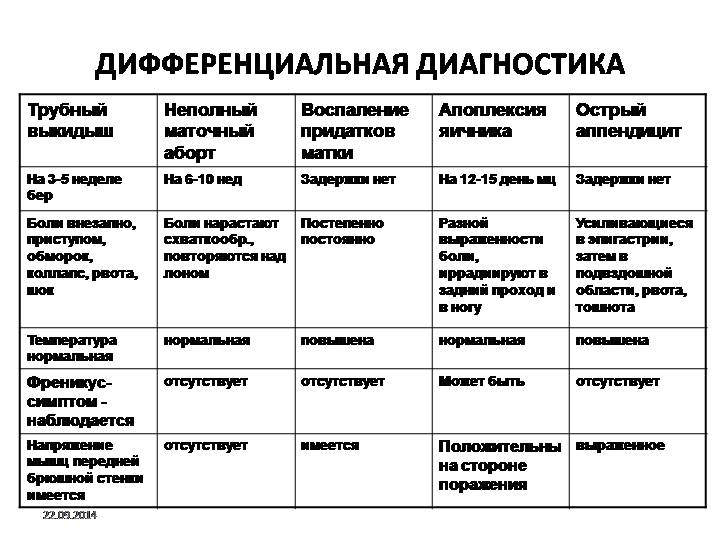
Вопрос 16
Под консервативным подразумевается медикаментозное лечение миомы матки, позволяющее остановить ее рост, предотвратить осложнения и в некоторых случаях уменьшить размеры узлов.
Показания для консервативной терапии:
· фибромиома до 12 недель в размере;
· субсерозные и интерстициальные миомы матки;
· отсутствие ярких клинических проявлений;
· предположительно скорое наступление климакса, после которого происходит регресс миомы;
· наличие противопоказаний к оперативному вмешательству.
При миоме матки назначаются гормональные препараты, которые могут относиться к разным группам. Конкретное лекарственное средство назначает врач после полного обследования.
Препараты для лечения миомы матки:
· Комбинированные оральные контрацептивы (ярина, жанин) при небольших миомах матки останавливают их рост, а при размерах узлов до 1,5 см могут вызвать их уменьшение. Курс лечения противозачаточными таблетками при миоме матки должен продолжаться не менее 3 месяцев;
· Гестагены помогают нормализовать состояние эндометрия, но на миому оказывают незначительное воздействие. По этой причине их чаще всего используют при небольших субмукозных миомах, сопровождающихся гиперплазией эндометрия. Курс лечения длительный — около 2 месяцев. Препараты: дюфастон, утрожестан, норколут.
· В последние годы гинекологи при миоме матки часто рекомендуют внутриматочную спираль (ВМС) «Мирена», содержащую гестаген (левоноргестрел). Препарат выделяется в полость матки ежедневно, не оказывая общего влияния на организм, но останавливая рост миомы. ВМС устанавливается на 5 лет и дополнительно предохраняет от нежелательной беременности;
· Антигонадотропины подавляют синтез яичниками стероидных гормонов, что способствует уменьшению размеров опухоли. Назначаются курсом на 2 месяца. Используются редко из-за невысокой эффективности и большого количества побочных эффектов. Препараты: даназол, гестринон;
· Агонисты гонадропин-рилизинг-гормона снижают количество в крови эстрогена, который играет главную роль в патогенезе миомы матки. Курс лечения составляет 3–6 месяцев. При более длительном применении может наступить менопауза. Препараты: бусерелин, золадекс, декапептил, диферелин.
Вопрос 17
 2020-04-12
2020-04-12 202
202








