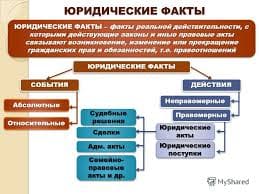
1. Рекомендации предназначены для медицинских работников, участвующих в заборе или транспортировке клинических образцов пациентов, которые соответствуют определению предполагаемого случая COVID-19.
2. Организация лабораторной диагностики COVID-19 до особого распоряжения осуществляется в соответствии с требованиями санитарного законодательства по работе с микроорганизмами II группы патогенности.
3. Респираторный материал: мазок из носа и задней стенки ротоглотки или эндотрахеальный аспират у больных из реанимационных отделений отбирается с целью исследования методом ПЦР.
Парные сыворотки крови для серологического исследования: первый образец, отобранный в острый период заболевания (первая неделя болезни) и второй — через 14-28 дней от момента отбора первого образца. Исследование антител в парных сыворотках крови будет проводиться ретроспективно и дополнительно к исследованиям респираторных мазков или эндотрахеального аспирата.
4. Отбор клинического материала и его упаковку осуществляет медицинский работник учреждения здравоохранения, прошедший инструктаж и обученный правилам биологической безопасности при отборе клинических образцов у пациентов с подозрением на COVID-19. Все образцы, отобранные для лабораторных исследований от больных с ОРВИ, в том числе для исследования на грипп, должны рассматриваться как потенциально инфицированные.
Отбор проб для исследования необходимо, при наличии возможности, осушествлять в течение первых 3-4-х суток после появления клинических признаков заболевания, когда у пациента предполагается наиболее высокое содержание вируса в эпителиальных клетках слизистой оболочки верхних дыхательных путей.
Для отбора мазков из носа и задней стенки ротоглотки необходимо использовать вискозные тампоны на пластиковых палочках. Свободный конец палочки не позволяющий плотно закрутить крышку на пробирке, необходимо срезать ножницами. После каждого среза, во избежание контаминации проб, ножницы необходимо подвергать офломбированию.
Для посмертной диагностики используют секционный материал: поражённые участки лёгких и трахеи.
Для профилактики инфицирования медицинских работников при проведении аспирации из дыхательных путей или проведении других аэрозолеобразующих процедур (например, интубация, сердечно-лёгочная реанимация, бронхоскопия) необходимо:
- ограничить число лиц, присутствующих при процедуре, абсолютным минимумом, необходимым для сбора образцов, ухода и поддержки пациента;
- выполнять процедуры в хорощо проветриваемом помещении при использовании приточно-вытяжной вентиляции;
- использовать респираторы (типа NIOSH-certified N95, EU FFP2, другие аналогичные или с более высоким уровнем защиты (пневмощлем), обязательно следовать требованиям санитарных правил по использованию СИЗ, в том числе проверять плотность прилегания респиратора перед каждым использованием;
- использовать средства защиты глаз (защитные очки или защитную маску для лица), противочумный халат и перчатки, водонепроницаемый фартук (если предполагается, что при проведении процедуры может выделиться больщое количество жидкости).
Все использованные материалы должны быть утилизированы надлежащим образом. Дезинфекция рабочих зон и обеззараживание возможных разливов крови или инфекционных жидкостей организма должны проводиться в соответствии с утвержденными процедурами с использованием дезинфекционных средств на основе хлора.
6. Отобранный материал доставляется в лабораторию особо опасных инфекций Республиканского центра санитарно-эпидемиологического надзора Г осударственной санитарно-эпидемиологической службы Министерства здравоохранения Донецкой Народной Республики.
7. Перевозка образцов должна осуществляться в соответствии с требованиями санитарного законодательства по отношению к микроорганизмам II группы патогенности.
Транспортная ёмкость должна быть с плотно завинчивающейся крышкой, проверенной на герметичность. Края крышки, соприкасающиеся с пробиркой необходимо герметизировать любым пластификатором, или обмотав их по кругу лейкопластырем, скотчем; емкость обязательно маркируют.
Транспортную емкость, обернутую ватой или другим гигроскопичным материалом, в количестве достаточном для адсорбции всего образца в случае его протечки, помещают в плотный целлофановый пакет, подходящий по размеру; упаковка должна быть герметично заклеена или запаяна.
В отдельный полиэтиленовый пакет вкладывают бланк направления с указанием следующих данных: наименование направляющего материал
учреждения, Ф.И.О. больного, его возраст, место жительства, предварительный диагноз, эпидемиологический анамнез, сопутствующие заболевания (при наличии), вид материала, дата и время отбора материала.
Запрещается упаковывать образцы клинического материала от разных людей в одну упаковку.
Герметично закрытые упаковки помещают в герметично закрывающийся металлический контейнер для транспортировки биологических материалов.
Контейнер помещают в пенопластовый термоконтейнер с охлаждающими термоэлементами. К наружной стенке термоконтейнера необходимо прикрепить этикетку с указанием вида материала, условий транспортирования, названия пункта назначения.
Временные рекомендации по ходу на дому за пациентами с подозрением на COVID-19 при легком течении заболевания, и тактике наблюдения за контактными лицами
I. Общие сведения
1.1. Данные рекомендации подготовлены на основании руководства ВОЗ «Профилактика инфекций и борьба с острыми респираторными инфекциями, способными вызывать эпидемии и пандемии, при оказании медико-санитарной помощи» и предназначены:
- для специалистов учреждений здравоохранения;
- для лиц, не имеющих медицинского образования (родители, супруги, другие члены семьи, друзья знакомые, осуществляющие уход за заболевшим).
1.2. Учитывая имеющиеся в настоящее время сведения о вирусе COVID-19 и его передаче, при обращении за медицинской помощью пациентов с симптомами острых респираторных вирусных инфекций (далее - ОРВИ) рекомендовано проводить их сортировку:
- при тяжелой острой респираторной инфекции (далее - ТОРИ) и подозрении на COVID-19 необходимо немедленно начать экстренное лечение;
- при слабо выраженной симптоматике’ и при отсутствии сопутствующих хронических заболеваний, повышающих риск развития осложнений (болезни легких или сердца, почечная недостаточность, иммунодефицитные состояния), может быть проведено лечение в домашних условиях.
1.3. Лечение в домашних условиях может быть организовано для: бессимптомных контактов при отсутствии показаний для госпитализации;
-при отсутствии возможности оказания стационарной помощи (недоступность или небезопасность);
-при дефиците мощностей и ресурсов для оказания стационарной помощи;
-при осознанном отказе пациента от госпитализации.
1.4. Решение о необходимости госпитализации следует принимать на основе тщательного анализа клинической ситуации и оценки жилищных условий пациента с точки зрения безопасности его лечения в домашних условиях.
1.5. При решении вопроса лечения в домашних условиях медицинский работник должен проверить, отвечают ли жилищные условия пациента необходимым требованиям: обеспечение изоляции пациента; наличие условий для гигиенической обработки рук, дезинфекции и др.
1.6. На протяжении всего периода лечения и ухода в домашних условиях, до полного исчезновения у пациента всех клинических симптомов заболевания, следует постоянно проводить:
- мониторинг состояния здоровья пациента;
- обучение основным мерам профилактики, личной гигиены и практике безопасного ухода, с целью не допустить дальнейшего распространения инфекции среди контактных лиц в пределах домохозяйства.
 2020-05-12
2020-05-12 190
190