Последовательность действий:
1. Провести обезболивание введением внутримышечно 2% раствора промедола 2 мл.
2. Ввести внутривенно полиглюкин 500 мл, 2 мл кордиамина.
3. Обработать вокруг раны раствором антисептика.
4. Наложить на рану асептическую повязку.
5. Госпитализировать на носилках в положении лежа на спине в хирургическое отделение.
6. Следить за артериальным давлением, пульсом, дыханием.
7. Решить вопрос о профилактике столбняка.
Примечание. При остановке сердца и дыхания проводить только искусственную вентиляцию легких.
Открытые повреждения грудной клетки
Ранения грудной клетки. Открытые повреждения груди делятся на непроникающие и проникающие в зависимости от нарушения целостности париетальной плевры. Они отличаются друг от друга как по клинической картине повреждения, так и по характеру требуемого лечения.
Непроникающие повреждения груди. К отрытым непроникающим повреждениям груди относятся различные ранения мягких тканей грудной стенки без одновременного повреждения костей или с наличием их перелома.
Внешний вид раны (например, ее небольшие размеры) может быть обманчивым, так как не определяет ее направление, глубину и наличие повреждений внутренних органов. Проникающий характер ранения выявляется иногда лишь при ревизии раны.
Клиническая картина. Общее состояние пострадавшего, его активное поведение, отсутствие симптома присасывания воздуха в ране, особенно при глубоком вдохе, выдохе и кашле, а также отсутствие физикальных данных дают возможность поставить диагноз непроникающего ранения груди. При огнестрельных ранениях необходимо учитывать направление раневого канала и наличие инородных тел.
При непроникающих повреждениях груди возможно в той или иной степени повреждение и внутренних органов. Такие повреждения возникают в результате динамического воздействия силы бокового удара пули или осколка снаряда и чаще всего ограничиваются ушибом и кровоизлиянием в легкое; реже наблюдаются разрывы легкого. В области ушибленной плевры может развиться травматический плеврит, первоначально с реактивным выпотом — транссудатом, который может в дальнейшем перейти в экссудат и даже эмпиему.
При открытых непроникающих ранениях груди возможны осложнения; околораневые флегмоны, остеомиелит поврежденных костей, травматический плеврит и пневмония.
Лечение. Непроникающие ранения груди с повреждением кожи, фасциальных и мышечных слоев требуют первичной хирургической обработки ран по общим правилам лечения ран мягких тканей. При иссечении раны необходимо убедиться в отсутствии повреждения плевры и крупных сосудов.
Проникающие ранения груди возникают от холодного или огнестрельного оружия.
При открытых проникающих повреждениях груди, после нарушения целостности париетальной плевры, чаще всего наблюдаются повреждения легких, часто с наличием пневмо- и гемоторакса. Реже наблюдаются повреждения сердца и грудного отдела пищевода. При низко расположенных ранениях имеется возможность повреждения диафрагмы и органов брюшной полости (печень, желудок и др.).
Возникающий при повреждении плевры и легких пневмоторакс может быть закрытым, открытым и клапанным.
Клиническая картина. Закрытый пневмоторакс возникает в результате быстрого кратковременного поступления атмосферного воздуха в замкнутую плевральную полость в момент ранения. Образующиеся вслед за ним быстрое и плотное соприкосновение (склеивание) краев раны, смещение мягких тканей по ходу раневого канала, закупорка их сгустками крови и т. п. прекращают дальнейшую возможность поступления воздуха в полость плевры. Поэтому закрытый пневмоторакс обычно носит ограниченный характер и мало влияет на деятельность сердца и легких. Лишь большой закрытый пневмоторакс, вызывая спадение легкого и смещение органов средостения, может привести к серьезным функциональным расстройствам, которые исчезают после удаления воздуха из плевральной полости.
При открытом пневмотораксе плевральная полость через открытую рану грудной стенки сообщается с атмосферным воздухом, который при вдохе свободно входит в полость плевры, а при выдохе выходит из нее наружу. В результате этого отрицательное давление в плевральной полости исчезает и, как следствие, возникает коллапс легкого. При этом повышается нагрузка на сердце. При открытом пневмотораксе прежде всего нарушается дыхательная функция (рис. 87).
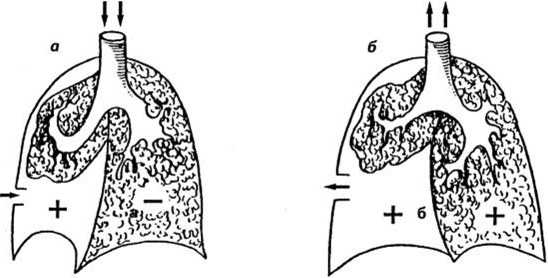
Рис. 87. Открытый пневмоторакс: а — вдох: б — выдох
Наиболее опасным и тяжелым является клапанный пневмоторакс. при котором в ране образуется механизм своеобразного клапана, пропускающего воздух лишь в плевральную полость, из которой он не имеет выхода. В результате этого количество воздуха в плевральной полости увеличивается с каждым вдохом (напряженный, нарастающий пневмоторакс). Нарастание внутриплеврального давления ведет не только к спадению, но и к коллапсу легкого. Чаще при клапанном пневмотораксе воздух может проникать в подкожную клетчатку, что приводит к развитию подкожной эмфиземы.
Проникающие ранения груди сопровождаются обычно тем или иным кровотечением. Кровь в различных количествах скапливается в полости плевры, образуя гемоторакс. При перкуссии отмечается притупление перкуторного звука в нижних отделах грудной клетки. При проникающих ранениях груди часто наблюдается гемопневмоторакс с преобладанием того или иного компонента (крови, воздуха).
Наиболее частыми признаками проникающего ранения являются одышка, боли при дыхании, кашель, кровохарканье, цианоз, изменения ритма и частоты дыхания и пульса и другие признаки пневмогемоторакса. Для ранения легкого характерно сочетание кровохарканья, подкожной эмфиземы и гемоторакса. Однако кровохарканье не является обязательным признаком повреждения легких.
При пневмотораксе при общем осмотре груди можно заметить значительное отставание при дыхательных экскурсиях пораженной стороны по сравнению со здоровой, сглаженность межреберных промежутков. Пальпация мягких тканей болезненна, перкуторно в верхних отделах грудной клетки звук с коробочным оттенком.
Лечение. Первая помощь пострадавшим с проникающими ранениями грудной клетки должна быть направлена на устранение открытого пневмоторакса. При клапанном пневмотораксе необходимо провести пункцию плевральной полости во втором межреберье по среднеключичной линии по верхнему краю ребра торакальной иглой с клапаном Петрова в возвышенном положении. Затем накладывают окклюзионную (герметизирующую) повязку на рану, проводят противошоковую терапию, срочно транспортируют в хирургическое отделение. Во время транспортировки необходимо наблюдать за сознанием пострадавшего, пульсом, дыханием.
Лечение в стационаре начинают с продолжения противошоковых мероприятий, под общим обезболиванием проводят первичную хирургическую обработку раны.
При наличии признаков гемоторакса необходимо решить вопрос о продолжающемся или остановившемся кровотечении.
Кровь, излившаяся в плевральную полость, при условии прекращения кровотечения в ближайшие часы свертывается, а затем (примерно к концу суток) вновь становится жидкой, поэтому, если при пункции плевральной полости пунктат, вылитый в пробирку, не свертывается — это говорит об остановившемся кровотечении. Если же взятая в пробирку кровь свертывается. то можно думать, что кровотечение продолжается. Небольшой гемоторакс требует консервативной терапии: покой, назначение гемостатических препаратов, антибиотиков.
Свернувшаяся кровь в плевральной полости, как правило, осложняется эмпиемой, поэтому данное состояние требует оперативного лечения (торакотомии) с целью полного удаления сгустков и промывания полости.
Спонтанный пневмоторакс развивается внезапно, часто после физического напряжения. Основной причиной его являются разрыв буллезноизмененной части легкого или же образование бронхопульмонального свища в легком, пораженном туберкулезом, опухолью или кистозным процессом. Через образовавшееся отверстие воздух попадает в плевральную полость. Если после поступления определенного количества воздуха сообщение между бронхом и плевральной полостью закрывается, то пневмоторакс называется закрытым. Иногда образуется клапанный пневмоторакс, при котором обрывок ткани плевры создает своеобразный клапан, пропуская воздух в плевральную полость и не выпуская его обратно. Это наиболее опасный вид пневмоторакса, который может привести к смерти, если вовремя не будут приняты соответствующие меры.
Клиническая картина. При возникновении спонтанного пневмоторакса внезапно возникают сильные боли в грудной клетке, усиливающиеся при дыхании и физическом напряжении. Боль может быть настолько сильной, что развивается клиническая картина шока: кожа становится цианотичной, холодной, покрывается липким потом, падает артериальное давление, пульс становится частым, поверхностным. Появляется одышка, которая при клапанном пневмотораксе быстро нарастает. Человек старается занять положение полусидя.
При осмотре можно отметить отставание одной половины грудной клетки при дыхании. При клапанном пневмотораксе пораженная сторона грудной клетки может быть несколько расширена, межреберные промежутки выбухают. Прогрессирующее повышение давления в плевральной полости при этом виде пневмоторакса приводит к значительному сдавлению легких и к смещению органов средостения в здоровую сторону. а иногда — к прекращению деятельности сердца.
Лечение. Неотложная помощь при спонтанном пневмотораксе должна состоять в купировании болевого синдрома и в ликвидации нарастающей ОДН при клапанном пневмотораксе. Для обезболивания вводится внутримышечно 2%-ный раствор промедола. Показано также проведение НЛА: введение фентанила и дроперидола по 2 мл или введение комбинации любого наркотического средства с 2 мл седуксена, димедрола, супрастина. Необходимо как можно раньше начать оксиге- нотерапию.
При клапанном пневмотораксе, обусловливающем быстрое прогрессирование одышки, нарастание признаков сердечной недостаточности (усиление тахикардии, набухание шейных вен, падение артериального давления), необходимо сделать пункцию плевральной полости. Ее делают во втором межреберье по среднеключичной линии в положении человека полусидя. После обработки кожи раствором антисептика производится анестезия кожи и подкожной клетчатки 0,25- 0,5%-ным раствором новокаина. Затем производится пункция плевральной полости иглой с широким просветом по верхнему краю ребра, по среднеключичной линии во втором межреберье. Игла фиксируется и оставляется на время транспортировки больного в стационар. При спонтанном пневмотораксе госпитализация пострадавшего обязательна.
Гемоторакс — скопление крови в полости плевры в результате внутреннего кровотечения при ранении ткани легкого, повреждении межреберных артерий (переломы ребер). Гемоторакс может развиться при раке, туберкулезе легкого, цинге.
Клиническая картина гемоторакса зависит от количества излившейся крови и темпа внутриплеврального кровотечения. Небольшое количество крови вызывает боль в груди, кашель. По мере скопления крови возникает клиническая картина сдавления легкого, смещения органов средостения: одышка, цианоз, вынужденное сидячее положение больного. Значительная кровопотеря сопровождается тахикардией, падением артериального давления, смещением сердечного толчка в здоровую сторону (при правостороннем гемотораксе). При перкуссии на стороне поражения определяется притупление легочного звука, при аускультации не выслушивается везикулярное дыхание.
Диагноз. Гемоторакс диагностируют на основании осмотра. перкуссии и аускультации. Диагноз подтверждается результатом рентгенологического исследования грудной клетки. На рентгенограмме определяется затемнение на стороне поражения. При сомнениях в диагнозе производят плевральную пункцию. Быстрое нарастание гемоторакса может привести к смерти. Если кровотечение прекратилось, гемоторакс может постепенно рассосаться в сроки до 12 нед.
Лечение. Пострадавшего эвакуируют в больницу на носилках в полусидячем положении. При тяжелом приступе кашля вводят обезболивающие средства. При нарастающей картине внутреннего кровотечения показана экстренная операция. Объем операции зависит от характера повреждения. У больного с гемотораксом производят плевральные пункции начиная со второго дня после травмы. Аспирируют максимально возможное количество крови, после чего в плевральную полость вводят антибиотики. Пункцию повторяют каждые 2 дня. Изменение цвета аспирируемой жидкости и количества гемоглобина в ней свидетельствует о прекращении кровотечения. Больным с гемотораксом назначают обезболивающие средства (включая вагосимпатическую блокаду), антибиотики внутримышечно или внутривенно, противовоспалительные препараты, отхаркивающие микстуры
| Заболевания плевры и легкого |
Заболевания плевры
Различают два вида воспаления плевры — серозный и гнойный плеврит. Последний вид плеврита еще носит название эмпиемы плевры. Серозный плеврит.Причина — травма, воспалительные процессы в легких или других близкорасположенных органах. В зависимости от характера микрофлоры, вызвавшей плеврит, различают специфический, туберкулезный и неспецифический, стафилококковый, стрептококковый и др., плевриты.
Клиническая картина. Больные предъявляют жалобы на боли в соответствующей половине грудной клетки. Дыхание становится поверхностным учащенным. Повышается температура. Грудная клетка на стороне заболевания отстает в акте дыхания. При перкуссии грудной клетки определяется притупление перкуторного звука в зоне скопления жидкости. Верхняя граница жидкости располагается дугообразно; вершина дуги обращена кверху (линия Даумуазо). Жидкость отодвигает средостение в противоположную сторону, в связи с чем на здоровой стороне грудной клетки около позвоночника, внизу определяется дополнительно притупление перкуторного звука в виде треугольника, вершиной обращенного кверху (треугольник Раухфуса). Рентгенологически можно уточнить диагноз. Лечение. Проводятся пункции плевральной полости с откачиванием содержимого и введением в плевральную полость антибиотиков. Обязательно лечение основного заболевания. Эмпиема плевры. Может возникнуть на фоне серозного плеврита или первично после прорыва абсцесса легкого в плевральную полость. Эмпиема плевры также может развиться при проникающих ранениях грудной клетки и заносе инфекции. Гнойное содержимое может захватывать всю плевральную полость (тотальная эмпиема) или ограниченный участок плевры (ограниченная эмпиема). Клиническая картина. Заболевание протекает тяжело на фоне выраженной интоксикации с подъемами температуры до 39—40°С. На стороне заболевания появляется яркий румянец щеки. Межреберные промежутки расширяются. При их пальпации отмечается болезненность. Перкуторно и рентгенологически картина аналогична таковой при серозном плеврите. При наличии в плевральной полости воздуха появляется горизонтальный уровень жидкости. При пункции плевральной полости получают гной. Лечение. Если пункционный метод не дает положительных результатов, производят дренирование плевральной полости. С этой целью через межреберье или ложе ребра после иссечения его небольшого участка вводят дренажную трубку, которую плотно фиксируют к мягким тканям. При тотальной эмпиеме дренажную трубку обычно вводят в седьмом — восьмом межреберье по задне-подмышечной линии, при ограниченной эмпиеме— в зону эмпиемы. На другом конце дренажной трубки сооружают клапаны. Обычно для этого привязывают палец от резиновой перчатки с разрезом на конце. Этот конец опускают в сосуд с антисептической жидкостью (подводный дренаж по Бюлау). Для более активного выведения жидкости из плевральной полости можно присоединить дренажную трубку к системе из двух бутылей, из которых одна наполнена жидкостью. При переливании жидкости в другую бутыль образуется отрицательное давление — сифонная система по Субботину (рис. 131), С этой же целью молено использовать водоструйный насос. 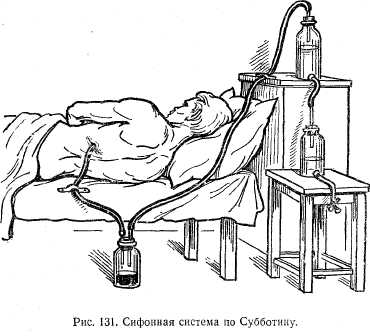 Заболевания легкого Наиболее частой хирургической патологией легких являются неспецифические воспалительные заболевания легких, туберкулез и рак легкого. Абсцесс легкого.Под абсцессом легкого понимают гнойное расплавление легочной ткани. Причиной может быть кровоизлияние в легочную ткань вследствие травмы, инородные тела дыхательных путей, абсцедирующее воспаление легких, метастатическое распространение инфекции из гнойника другой локализации. Абсцессы могут быть одиночными и множественными. Клиническая картина. Начало развития абсцесса характеризуется общим недомоганием и ознобом. Появляется кашель. Отмечаются значительное повышение температуры и боль в соответствующей половине грудной клетки. При прорыве гнойника в бронх обильно выделяется гнойное содержимое. В крови появляются лейкоцитоз и сдвиг формулы влево. В начальной стадии заболевания в проекции абсцесса отмечается притупление перкуторного звука, при прорыве и освобождении гнойника — небольшой тимпанический звук. Аускультативно определяются влажные хрипы. После прорыва гнойника процесс может принять хроническое течение. Рентгенологически в начальной стадии заболевания обнаруживается гомогенное затемнение без четких границ, при прорыве в бронх — полость с горизонтальным уровнем жидкости. Лечение. В острой стадии заболевания рекомендуется консервативное лечение: общая антибиотикотерапия и введение антибиотиков в бронхиальное дерево. Антибиотики следует сочетать с сульфаниламидами. При выраженной интоксикации проводят дезинтоксикационную терапию: 5% раствор глюкозы, физиологический раствор в количестве 3000—5000 мл. Назначают высококалорийное питание. При наличии дренирующегося абсцесса необходимо создать условия для хорошего отхождения мокроты. С этой целью применяют так называемый постураль-ный дренаж: туловище помещают ниже зоны таза, что способствует самостоятельному отхождению мокроты. В наиболее тяжелых случаях в подключичную вену вводят постоянный катетер и через него — большие дозы антибиотиков (до 40 000 000— 60 000 000 ЕД пенициллина). Защитные иммунологические силы организма можно повысить введением стафилококкового анатоксина и переливанием крови. При хронических абсцессах легкого рекомендуется оперативное лечение—лобэктомия или пульмонэктомия в зависимости от локализации и характера поражения легочной ткани. Гангрена легкого. В отличие от абсцесса легкого гангрена характеризуется неограниченным распространением процесса в легочной ткани с захватом плевры. Гистологически отмечается картина острого некроза с гнилостным распадом и отсутствием лейкоцитарной инфильтрации. Клиническая картина. Начало заболевания мало отличается от абсцесса легкого. В дальнейшем появляются выраженные боли в грудной клетке, зловонный запах изо рта. Запах настолько неприятный, что другие больные не могут находиться в этой палате. Такого больного необходимо изолировать. Температура носит гектический характер. Мокрота грязно-серого цвета, при стоянии разделяется на три слоя. Перкуторно в области гангрены выявляется тупой звук, аускультативно — разнокалиберные влажные хрипы. Лечение. Проводят массивную антибиотикотерапию препаратами широкого спектра действия. Можно применять бронхоскопию с откачиванием гнойного содержимого и местным введением антибиотиков. Назначают высококалорийную пищу, богатую белками и витаминами. Показаны переливание крови и белковых гидролизатов. При неэффективности консервативной терапии через 2—3 нед проводят оперативное лечение —пуль-монэктомию,. Бронхоэктатическая болезнь.Этим термином обозначают расширение бронхов целого сегмента, одной доли и более с наличием хронического воспалительного процесса. Бронхоэктазы бывают врожденными или развиваются на фоне хронического воспаления бронхов и легких. По характеру бронхоэктазы делят на мешотчатые, цилиндрические и смешанные. Клиническая картина характеризуется кашлем с обильным отделением мокроты, особенно по утрам. Иногда отмечается кровохарканье. Заболевание протекает с периодическим повышением температуры, общим недомоганием, снижением работоспособности, общим истощением. В далеко зашедших случаях возникают признаки амилоидного поражения внутренних органов: концевые фаланги пальцев утолщаются («барабанные палочки»), ногти становятся выпуклыми, по форме напоминают часовые стекла, в моче появляются белок и цилиндры. Аускуль-тативно выслушивается жесткое дыхание с сухими и. влажными хрипами различного калибра. Окончательный диагноз устанавливают после бронхографии (заливка бронхиального дерева контрастным веществом с последующей рентгенографией). Лечение. Консервативную терапию проводят так же, как и при других нагноительных заболеваниях легких. При длительном течении болезни, частых обострениях и тенденции к амилоидному перерождению внутренних органов, особенно при мешот-чатых бронхоэктазах, рекомендуется оперативное лечение. Объем операции зависит от распространенности процесса. Рак легкого.Наиболее часто рак легкого развивается на фоне хронических воспалительных процессов легких (хроническая пневмония, абсцессы, бронхоэктазы, туберкулез) и в результате воздействия канцерогенных веществ (дымовые выбросы, выхлопные газы автотранспорта, гудронная дорожная пыль, курение, особенно сигарет). Чаще рак легкого возникает из эпителия бронхов (95%) —• бронхогенный рак — и эпителия альвеол (5%)—альвеолярный рак. При локализации различают центральный и периферический рак. При росте опухоли в просвет бронха происходит его закупорка, что приводит к ателектазу соответствующего участка легкого. После того как процесс захватывает плевральную полость, на фоне выраженных болей появляется геморрагический выпот. Метастазирование происходит в лимфатические узлы бронхиального дерева, трахеи, парааортально, в под- и надключичные лимфатические узлы. При гематогенном распространении метастазы возникают в печени, костях, почках, головном мозге. Гистологически он делится на: 1) плоскоклеточный, 2) аде-нокарциному, 3) базальноклеточный, 4) скирр. Аденокарцинома растет более быстро по сравнению с другими формами. Клиническая картина. Рак легкого чаще наблюдается у мужчин в пожилом возрасте. Начальные признаки болезни.— сухой кашель, одышка, боли в груди. К более поздним симптомам относятся появление крови в мокроте, потеря массы, снижение питания, боли в спине и межреберная невралгия. При ателектаае появляются высокий подъем температуры, отхожде-ние гнойной мокроты. Отмечаются гипохромная анемия, умеренный лейкоцитоз,, повышение СОЭ. Большое диагностическое, значение имеют цитологическое исследование мокроты на атипичные клетки, бронхоскопия с биопсией (рис. 132), рентгенография легких и особенно томография (послойные рентгеновские снимки). Лечение. Применяют в основном хирургическое лечение — полное удаление легкого (лульмонэктомия) или его доли (лоб-эктомия). При поражении регионарных лимфатических узлов их удаляют вместе с клетчаткой средостения. При неоперабельных формах рака лучевая терапия замедляет развитие роста раковых клеток и продлевает жизнь больного. Без операции средняя продолжительность жизни 1—2 года. Заболевания легкого Наиболее частой хирургической патологией легких являются неспецифические воспалительные заболевания легких, туберкулез и рак легкого. Абсцесс легкого.Под абсцессом легкого понимают гнойное расплавление легочной ткани. Причиной может быть кровоизлияние в легочную ткань вследствие травмы, инородные тела дыхательных путей, абсцедирующее воспаление легких, метастатическое распространение инфекции из гнойника другой локализации. Абсцессы могут быть одиночными и множественными. Клиническая картина. Начало развития абсцесса характеризуется общим недомоганием и ознобом. Появляется кашель. Отмечаются значительное повышение температуры и боль в соответствующей половине грудной клетки. При прорыве гнойника в бронх обильно выделяется гнойное содержимое. В крови появляются лейкоцитоз и сдвиг формулы влево. В начальной стадии заболевания в проекции абсцесса отмечается притупление перкуторного звука, при прорыве и освобождении гнойника — небольшой тимпанический звук. Аускультативно определяются влажные хрипы. После прорыва гнойника процесс может принять хроническое течение. Рентгенологически в начальной стадии заболевания обнаруживается гомогенное затемнение без четких границ, при прорыве в бронх — полость с горизонтальным уровнем жидкости. Лечение. В острой стадии заболевания рекомендуется консервативное лечение: общая антибиотикотерапия и введение антибиотиков в бронхиальное дерево. Антибиотики следует сочетать с сульфаниламидами. При выраженной интоксикации проводят дезинтоксикационную терапию: 5% раствор глюкозы, физиологический раствор в количестве 3000—5000 мл. Назначают высококалорийное питание. При наличии дренирующегося абсцесса необходимо создать условия для хорошего отхождения мокроты. С этой целью применяют так называемый постураль-ный дренаж: туловище помещают ниже зоны таза, что способствует самостоятельному отхождению мокроты. В наиболее тяжелых случаях в подключичную вену вводят постоянный катетер и через него — большие дозы антибиотиков (до 40 000 000— 60 000 000 ЕД пенициллина). Защитные иммунологические силы организма можно повысить введением стафилококкового анатоксина и переливанием крови. При хронических абсцессах легкого рекомендуется оперативное лечение—лобэктомия или пульмонэктомия в зависимости от локализации и характера поражения легочной ткани. Гангрена легкого. В отличие от абсцесса легкого гангрена характеризуется неограниченным распространением процесса в легочной ткани с захватом плевры. Гистологически отмечается картина острого некроза с гнилостным распадом и отсутствием лейкоцитарной инфильтрации. Клиническая картина. Начало заболевания мало отличается от абсцесса легкого. В дальнейшем появляются выраженные боли в грудной клетке, зловонный запах изо рта. Запах настолько неприятный, что другие больные не могут находиться в этой палате. Такого больного необходимо изолировать. Температура носит гектический характер. Мокрота грязно-серого цвета, при стоянии разделяется на три слоя. Перкуторно в области гангрены выявляется тупой звук, аускультативно — разнокалиберные влажные хрипы. Лечение. Проводят массивную антибиотикотерапию препаратами широкого спектра действия. Можно применять бронхоскопию с откачиванием гнойного содержимого и местным введением антибиотиков. Назначают высококалорийную пищу, богатую белками и витаминами. Показаны переливание крови и белковых гидролизатов. При неэффективности консервативной терапии через 2—3 нед проводят оперативное лечение —пуль-монэктомию,. Бронхоэктатическая болезнь.Этим термином обозначают расширение бронхов целого сегмента, одной доли и более с наличием хронического воспалительного процесса. Бронхоэктазы бывают врожденными или развиваются на фоне хронического воспаления бронхов и легких. По характеру бронхоэктазы делят на мешотчатые, цилиндрические и смешанные. Клиническая картина характеризуется кашлем с обильным отделением мокроты, особенно по утрам. Иногда отмечается кровохарканье. Заболевание протекает с периодическим повышением температуры, общим недомоганием, снижением работоспособности, общим истощением. В далеко зашедших случаях возникают признаки амилоидного поражения внутренних органов: концевые фаланги пальцев утолщаются («барабанные палочки»), ногти становятся выпуклыми, по форме напоминают часовые стекла, в моче появляются белок и цилиндры. Аускуль-тативно выслушивается жесткое дыхание с сухими и. влажными хрипами различного калибра. Окончательный диагноз устанавливают после бронхографии (заливка бронхиального дерева контрастным веществом с последующей рентгенографией). Лечение. Консервативную терапию проводят так же, как и при других нагноительных заболеваниях легких. При длительном течении болезни, частых обострениях и тенденции к амилоидному перерождению внутренних органов, особенно при мешот-чатых бронхоэктазах, рекомендуется оперативное лечение. Объем операции зависит от распространенности процесса. Рак легкого.Наиболее часто рак легкого развивается на фоне хронических воспалительных процессов легких (хроническая пневмония, абсцессы, бронхоэктазы, туберкулез) и в результате воздействия канцерогенных веществ (дымовые выбросы, выхлопные газы автотранспорта, гудронная дорожная пыль, курение, особенно сигарет). Чаще рак легкого возникает из эпителия бронхов (95%) —• бронхогенный рак — и эпителия альвеол (5%)—альвеолярный рак. При локализации различают центральный и периферический рак. При росте опухоли в просвет бронха происходит его закупорка, что приводит к ателектазу соответствующего участка легкого. После того как процесс захватывает плевральную полость, на фоне выраженных болей появляется геморрагический выпот. Метастазирование происходит в лимфатические узлы бронхиального дерева, трахеи, парааортально, в под- и надключичные лимфатические узлы. При гематогенном распространении метастазы возникают в печени, костях, почках, головном мозге. Гистологически он делится на: 1) плоскоклеточный, 2) аде-нокарциному, 3) базальноклеточный, 4) скирр. Аденокарцинома растет более быстро по сравнению с другими формами. Клиническая картина. Рак легкого чаще наблюдается у мужчин в пожилом возрасте. Начальные признаки болезни.— сухой кашель, одышка, боли в груди. К более поздним симптомам относятся появление крови в мокроте, потеря массы, снижение питания, боли в спине и межреберная невралгия. При ателектаае появляются высокий подъем температуры, отхожде-ние гнойной мокроты. Отмечаются гипохромная анемия, умеренный лейкоцитоз,, повышение СОЭ. Большое диагностическое, значение имеют цитологическое исследование мокроты на атипичные клетки, бронхоскопия с биопсией (рис. 132), рентгенография легких и особенно томография (послойные рентгеновские снимки). Лечение. Применяют в основном хирургическое лечение — полное удаление легкого (лульмонэктомия) или его доли (лоб-эктомия). При поражении регионарных лимфатических узлов их удаляют вместе с клетчаткой средостения. При неоперабельных формах рака лучевая терапия замедляет развитие роста раковых клеток и продлевает жизнь больного. Без операции средняя продолжительность жизни 1—2 года.
|
Особенности ухода за больными.
Пациенту с травмой груди создают в постели положение полусидя. Большое внимание уделяется профилактике легочных осложнений. Медсестра должна уметь проводить ингаляции увлажненным кислородом через носовой катетер. С целью профилактики застойной пневмонии необходимо менять положение пациента в кровати, проводить дыхательную физкультуру, периодически отсасывать мокроту с помощью катетера и электроотсоса из дыхательных путей. При дренировании плевральной полости необходимо следить за дренажной системой: ее проходимостью, герметичностью, регистрировать количество и характер выделенной жидкости из плевральной полости, контролировать отхождение воздуха. Аппарат Боброва, с помощью которого проводится дренирование, должен находиться ниже уровня кровати.
При смене банок или транспортировке больного необходимо наложить зажим на дренажную трубку. При наличии осложнений (пневмоторакс, подкожная эмфизема, истечение крови по
дренажу, отсутствие отделяемого по дренажу) медсестра срочно вызывает врача для осмотра пациента. Перевязки проводятся ежедневно с соблюдением асептики. Медсестра следит за пульсом, артериальным давлением, частотой, ритмом и глубиной дыхания, водным балансом. После операции на 3-й день разрешают садиться в кровати, а с 4—5 дня — вставать.
После операции на сердце необходимо следить за работой сердца: подсчитывать пульс, измерять артериальное и венозное давление, температуру тела. Содержание в крови гемоглобина, остаточного азота, электролитов, определять почасовой диурез. Вставать таким пациентам разрешается на 3—4 неделе.
 2020-05-12
2020-05-12 444
444








