Оказывающие помощь при переноске раненых на носилках работают по командам.
Команды подает идущий сзади. По команде «Носилки» оказывающие помощь развертывают носилки и ставят их на землю рядом с раненым со стороны ранения головным концом к голове раненого. Сами становятся рядом с раненым с противоположной стороны, снимают с него вещевой мешок, снаряжение (все, что стесняет дыхание или мешает погрузке); вещевой мешок кладут в изголовье.
По команде «Берись» одновременно и осторожно поднимают раненого, не вставая с колен, продвигают его вперед и по команде «Опускай» осторожно кладут на носилки.

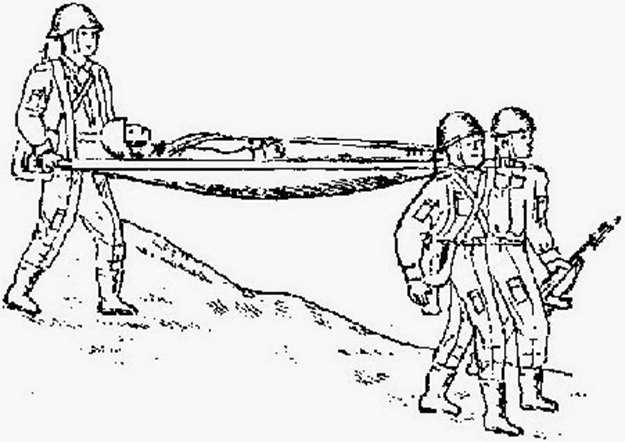
Переноска раненых на носилках
После того, как раненый уложен на носилки, подается команда «По местам». Один, оказывающий помощь, становится к головному концу носилок, лицом к раненому, другой – к ножному концу, спиной к нему. По команде «На лямки» оказывающие помощь наклоняются, сгибая колени, надевают петли лямок на ручки носилок и берутся за ручки; по команде «Поднимай» выпрямляются и поднимают носилки. Поднимать и опускать носилки с раненым нужно одновременно и осторожно.
По команде «Вперед» стоящий впереди делает шаг вперед правой ногой, а стоящий сзади – левой ногой и оба продолжают идти не в ногу.
По команде «Стой» они останавливаются. По команде «Ставь» нагибаются и ставят носилки на землю. Если надо повернуть носилки на месте, не опуская их на землю, подается команда «Налево, направо, кругом». Идущий впереди заходит влево (вправо), кругом, а второй поворачивается на месте в ту же сторону.
Раненого переносят на носилках ногами вперед. При подъеме в гору носилки поворачивают головным концом вперед. Раненых, потерявших много крови, и раненных в ноги при подъеме надо нести ногами вперед. На крутых подъемах и спусках необходимо сохранять горизонтальное положение носилок; для этого при движении в гору поднимают задний конец носилок, а при движении под гору – передний.
Раненного в челюсти укладывают лицом вниз во избежание затекания крови в дыхательные пути, что может привести к удушению, и под лоб подкладывают его согнутую в локте руку или вещевой мешок.
Раненного в живот кладут на носилки на спину, ноги его сгибают в коленях, под колени подкладывают валик из одежды.
Раненного в грудь переносят на носилках в полусидячем положении, подложив ему под спину вещевой мешок.
Раненного с повреждением позвоночника переносят на носилках с жестким непровисающим ложем (для чего к носилкам прикрепляют листы толстой фанеры, широкую доску).
Во время движения идущий впереди предупреждает идущего сзади обо всех неровностях дороги. Если на пути встречается какое-либо препятствие (ограда, забор, проволочное заграждение, окоп, ход сообщения, канава), оказывающие помощь ставят носилки на землю, становятся по обе стороны их, берутся за среднюю часть брусьев, поднимают и ставят ручки носилок на препятствие (если это забор, ограда) или оставляют носилки на земле свисающими над краем препятствия (если это ров, канава). При этом один удерживает задний конец носилок, а другой, перебравшись через препятствие, принимает носилки на себя. Стоящий у заднего конца носилок приподнимает и осторожно продвигает носилки, а затем переходит сам.
При выносе раненого оказывающие помощь должны взять с собой его оружие и снаряжение. При переносе раненого зимой его нужно хорошо укрыть и снабдить грелкой. Чтобы не перекладывать раненого с носилок, его передают на медицинском пункте вместе с ними, а взамен получают другие из обменного фонда.
Средняя скорость движения при переноске раненого на носилках по ровной местности 2-2,5 км в час. После каждого полукилометра оказывающие помощь отдыхают 3-5 минут. После отдыха меняются местами.
На местности, просматриваемой противником, переносить раненого нужно скрытно, соблюдая правила маскировки.
Перевозка пострадавших
Для эвакуации раненых и больных применяются различные транспортные средства. Наиболее трудной является эвакуация с поля боя. Вынос раненых с поля боя осуществляется санитарами, имеющимися в штатах медицинских подразделений, а также солдатами, выделяемыми для этой цели распоряжением командиров частей и подразделений. Для вывоза раненых с поля боя используются бронированные медицинские машины БММ-1, БММ-2. БММ-3, а также боевые машины (бронетранспортеры, боевые машины пехоты), что, может значительно облегчить организацию эвакуации под огнем противника. Так же для перевозки пострадавших употребляются специально приспособленные санитарные автомобили, кареты скорой помощи, санитарные повозки, санитарные автомобили, поезда, самолеты.
В тех случаях, когда нет специальных перевозочных средств, приходится приспосабливать телегу, сани, лыжи. Пострадавшие должны быть уложены в возможно более покойном положении на хорошей подстилке.
Вопросы:
1. Что такое «пути медицинской эвакуации»?
2. Какие способы оттаскивания раненых, применяемые в бою вы знаете?
3. Каким образом необходимо переносить раненых в окопах?
3. Опишите правила переноски раненого на носилках.
§10. ПЕРВАЯ ДОВРАЧЕБНАЯ ПОМОЩЬ ПРИ ОЖОГАХ, ПОРАЖЕНИИ ЭЛЕКТРОТОКОМ И ОТРАВЛЕНИИ
Первая доврачебная помощь при ожогах
Ожог – это повреждение кожных покровов, слизистых оболочек, глубже лежащих тканей, которое вызывается воздействием высокой температуры, химических веществ, электричества или лучевой энергией.
Виды поражений
В зависимости от причины появления, различают следующие виды ожогов.
Термические. Появляются при контакте с раскаленными предметами, горячим воздухом, паром, кипятком. В случае продолжительного контакта формируются глубокие ожоги. Часто они вызываются горячими вязкими веществами (смола, битум, карамельная масса), которые прилипают к поверхности тела и приводят к глубокому, длительному прогреванию тканей.
Электрические. Чаще всего встречаются во время работы с электрическим оборудованием, иногда, при ударе молнии. При данных ожогах происходит поражение кожи, нарушение функций сердца, органов дыхания и других систем жизнедеятельности человека. Небольшой контакт с электрическим током вызывает головокружение, обморок. Более значительное поражение вызывает остановку дыхания, и, даже, клиническую смерть.
Химические. Развиваются в результате контакта с химическими веществами. Глубина ожогов данного вида зависит от концентрации химического реагента и времени его воздействия на ткани тела.
Лучевые. К данному виду ожогов относятся поражения кожи ультрафиолетовыми лучами. Обычно это происходит на пляже или в солярии.
Степени ожогов
Специалисты разделяют четыре степени ожогов.
І степень. Поражается только эпидермис, который способен к быстрому восстановлению. В течение 3-5 суток после ожога рассасывается отек, проходит краснота, слущивается пораженный эпидермис. На обожженной коже не остается следов ожога.
ІІ степень ожогов. Происходят более глубокие поражения эпидермиса. На покрасневшей коже возникают волдыри, наполненные прозрачной жидкостью. Кожные покровы восстанавливаются на протяжении 8-12 суток. Цвет новой кожи вначале ярко-розовый. Через две-три недели цвет становится нормальным, исчезают следы ожога.
ІІІ степень. Подразделяется на ІІІ а и ІІІ в степени.
При степени ожогов ІІІ а повреждаются почти все слои кожи, кроме росткового (самого глубокого). На поврежденном участке появляются пузыри, которые заполнены желтоватой жидкостью или желеобразной массой. Часто формируется струп (корка, покрывающая поверхность ожога) белого или желтоватого цвета, малочувствительный к касаниям или покалываниям. Заживление происходит в течение 15-30 суток с момента ожога. После восстановления кожи через 1,5-3 месяца исчезает ее пигментация.
Степень ІІІ в характеризуется омертвлением всех слоев кожного покрова и подкожно-жировой ткани. На пораженном участке формируются крупные пузыри, заполненные кровянистой жидкостью. Часто появляется серый или коричневый струп, который располагается ниже близлежащих участков кожи.
IV степень ожогов. Кроме омертвления кожи и подкожной клетчатки происходит омертвление мышц, сухожилий, костей. Поврежденная поверхность покрывается коричневой или черной плотной коркой, которая не чувствительна к раздражениям.
После глубоких ожогов невозможно полноценное восстановление тканей. На их месте образуются рубцы.
Ожоги вызывают общее поражение организма: нарушение функций центральной нервной системы, изменения состава крови, отклонения в работе внутренних органов. Чем глубже поражение кожи и подлежащих тканей и больше площадь ожога, тем тяжелее общее состояние пораженного. Ожоги 2-3 степени с площадью поражения 8-10% поверхности тела рассматриваются как местные поражения, а при больших площадях ожоговой поверхности, при тех же степенях ожогов, развивается ожоговая болезнь.
Ожоговая болезнь развивается не сразу, не в момент получения ожога, а в последующем, когда появляются интоксикация организма, его истощение в связи с потерей через ожоговую поверхность жидкости, нарушение питания тканей и другие функциональные расстройства внутренних органов. Ранним осложнением ожогов является шок, который может продолжаться от нескольких часов до 2-3 суток.
Прогноз выживания при ожогах
Ориентировочными методами определения прогноза при ожогах являются «правило сотни» и индекс Франка.
1. Правило сотни(годится только для взрослых). Складывают возраст пациента и % ожогов тела.
Результат:
· <60 – прогноз благоприятный,
· 61-80 – прогноз относительно благоприятный,
· 81-100 – прогноз сомнительный,
· >100 – прогноз неблагоприятный.
2. Индекс Франка(считается более точным). Складывают % поверхностных ожогов с утроенной площадью глубоких.
Результат:
· <30 – прогноз благоприятный,
· 31-60 – прогноз относительно благоприятный,
· 61-90 – прогноз сомнительный,
· >91 – прогноз неблагоприятный.
Вывод: таким образом нужно понимать, что при 35-40% и выше глубоких ожогов помочь пострадавшим современная медицина практически бессильна.
При площади поверхностных ожогов >20% или глубоких >10% (у детей и стариков – от 5% глубоких) развивается ожоговая болезнь.
Первая помощь
Правила оказания первой помощи при ожогах зависит от вида поражения.
Первая помощь при ожогах термических
1. Устранение обжигающего фактора. Если на пострадавшем горит одежда, его обливают водой или накрывают плотной тканью. В случае попадания на одежду горящей жидкости, ее немедленно снимают.
2. При ожоге І или ІІ степени поврежденное место охлаждают в течение 15 минут под проточной водой. После чего его накрывают чистой влажной тканью и прикладывают холод. Нельзя обрабатывать водой место ожога III степени. Его только накрывают чистой влажной тканью.
3. Необходимо дать пострадавшему обезболивающий препарат и часто поить его водой.
Первая помощь при ожогах электрических
1. Отключить от сети прибор, который вызвал поражение или общим рубильником отключить электроэнергию.
2. Срочно вызвать скорую помощь.
3. При потере сознания пострадавшим, проверяют его дыхание и пульс. При неровном, слабом дыхании делают искусственное дыхание и закрытый массаж сердца.
4. Если пострадавший в сознании, ему дают теплый чай, 15-20 капель настойки валерианы.
Первая помощь при ожогах лучевых
1. Охлаждение. Для этого подойдут примочки и компрессы холодной чистой воды.
2. Обработка антисептическими средствами – хлоргекседин, фурацилин.
3. Обработка специальными средствами от загара. В зависимости от тяжести ожога можно применить кремы с экстрактами алоэ, ромашки, витамина Е. В более серьезных случаях эффективно применение Пантенола.
4. Обезболивание. Для уменьшения боли при ожоге принимают Ибупрофен, Парацетамол, Аспирин. Уменьшить зуд и жжение помогут антигистаминные средства.
Лечение ожогов
Начальный этап лечения ожогов заключается в правильном оказании первой помощи.
Самостоятельное лечение можно применять только к ожогам І степени, если они не осложнены сопутствующими болезнями (иммунодефицитом, сахарным диабетом) или преклонным возрастом. Для обработки ожоговой поверхности врачи рекомендуют использовать спрей с содержанием декспантенола, оказывающего заживляющее и противовоспалительное действие (ПантенолСпрей, и др.).
При II и в некоторых случаях III степени лечение ожогов проводится в стационаре. Пострадавшему назначают обезболивающие, успокоительные средства, вводят противостолбнячную сыворотку. При этом пузыри надсекают, отслоившиеся участки кожи удаляют, применяют противоожоговые повязки.
Лечение ожогов IV и в некоторых случаях III степени осуществляют в специализированных отделениях. Пострадавшему проводят противошоковую терапию, предупреждение развития инфекции. Ожоговые раны лечат открытым или закрытым способом, хирургическим методом, включая пересадку кожи.
Химический ожог
Химические ожоги появляются при агрессивном воздействии химического вещества на кожные ткани или слизистые оболочки.
Особенностью данного вида ожогов является то, что они могут проявляться как сразу после воздействия, так и через несколько часов или дней. Повреждение и разрушение тканей часто продолжается после завершения контакта с агрессивным реагентом.
Химические ожоги чаще всего вызывают следующие вещества:
· кислоты, особенно опасно поражение «царской водкой» – смесью соляной и азотной кислот;
· щелочи – едкий натр, едкий калий и другие;
· некоторые соли тяжелых металлов;
· фосфор;
· вещества, которые обладают прижигающим действием – битум, бензин, керосин и другие.
Первая помощь при химическом ожоге
1. Снимают одежду, на которую попало химическое вещество.
2. Смывают химический реагент с кожи в течение 25-30 минут под проточной водой.
3. Нейтрализуют действие химических веществ. Если ожог вызван кислотой, поврежденный участок обмывают 2% раствором соды или мыльной водой. В случае ожога щелочью место повреждения обмывают слабым раствором уксуса или лимонной кислоты.
4. Прикладывают к участку поражения холодную влажную ткань.
5. На обожженное место накладывают повязку из чистой сухой ткани или стерильного бинта.
Легкие химические ожоги заживают без специального лечения.
Первая доврачебная помощь при поражении электротоком
Нас повсюду окружают электрические приборы, и поэтому, к сожалению, нередки ситуации, когда можно получить электротравму. Последствия поражения электрическим током могут быть очень опасны для здоровья и даже жизни пострадавшего, поэтому очень важно знать, как оказывается доврачебная помощь при поражении током.
Среди всех прочих травм травмы, получаемые при поражении электрическим током, являются одними из наиболее опасных. Степень опасности таких травм зависит от силы поражения, которая в свою очередь зависит от мощности электрического заряда, от времени воздействия заряда на потерпевшего, от характера электрического тока, а также от состояния самого потерпевшего и мест его соприкосновения с источником электрического тока.
Для человеческого организма минимально чувствительным является воздействие электрического тока силой 1-1,5 мА в случае с переменным током (частота 50 Гц) или 5-7 мА – если ток постоянный. Минимальная сила тока, при воздействии которого человек уже не может самостоятельно убрать конечности от источника тока, составляет 10-15 мА для переменного тока и 50-80 мА – для постоянного. Условно смертельным для человека является порог в 300 мА для постоянного тока и 100 мА для переменного тока – при воздействии электрического тока такой силы на организм дольше 0,5 с почти в 100% случаев возникает фибрилляция сердечных мышц.
Поражение электрическим током может привести к возникновению ожогов I-IV степеней тяжести, сбоям в работе сердечной мышцы, сбоям в работе нервной системы. Если вовремя не оказать потерпевшему от поражения током первую помощь, то исход может быть даже летальным. Каковы же правила оказания доврачебной помощи при электротравмах?
Правила оказания первой помощи при поражении электричеством
Первая доврачебная помощь при поражениях электрическим током всегда оказывается только после того, как устранено воздействие поражающего фактора на потерпевшего. Это значит, что прежде чем оказывать помощь, нужно обязательно отключить источник электротока или прекратить контакт потерпевшего с токоведущими частями электроприбора.
При этом важно, чтобы сам спасающий не оказался на месте пострадавшего, поэтому он должен обезопасить себя от поражения электрическим током, к примеру, с помощью резиновых перчаток и обуви на резиновой подошве. Касаться голыми руками пострадавшего, если он все еще контактирует с источником электрического тока, ни в коем случае нельзя.
После того как удалось оттащить пострадавшего от источника тока или отключить подачу тока на электроприбор, нужно вызвать скорую помощь. Даже если видимых повреждений у пострадавшего нет, может оказаться, что поражение током дало так называемые отсроченные осложнения, поэтому осмотр пострадавшего специалистами обязателен.
Оказание первой помощи при поражении током зависит от состояния потерпевшего.
Быстро оценить клиническое состояние потерпевшего можно за 15-20 секунд по таким признакам:
· ясное, нарушенное или отсутствующее сознание;
· розовые, бледные или синюшные губы;
· нормальные или расширенные зрачки;
· нормальное, нарушенное или отсутствующее дыхание;
· хороший, плохой или отсутствующий пульс.
После оценки состояния потерпевшего необходимо выбрать правильный алгоритм оказания доврачебной помощи. Если дыхание и пульс отсутствуют, зрачки расширены, а губы и кожа имеют синюшный оттенок, то это свидетельствует о наступлении клинической смерти, следует немедленно приступать к реанимационным действиям: сделать искусственное дыхание и непрямой массаж сердца.
Если дыхание и пульс у потерпевшего есть, но они нарушены, сознание отсутствует, то необходимо принять меры по оказанию первой помощи при обмороке. Если у пострадавшего есть термические ожоги I-IV степеней тяжести, то действовать нужно в соответствии с правилами оказания доврачебной помощи при ожогах.
При оказании доврачебной помощи при поражении электрическим током важна высокая скорость реагирования, четкая последовательность действий и ясный рассудок. Лучше всего при обнаружении пострадавшего от тока позвать на помощь окружающих, чтобы распределить обязанности по его спасению среди нескольких человек: кто-то должен вызвать скорую, кто-то помочь перенести пострадавшего, избавить его от стесняющей одежды, кто-то – приступить к искусственному дыханию и наружному массажу сердца, если требуется.
От слаженности и скорости действий спасающих зависит здоровье и жизнь потерпевшего, поэтому при оказании первой помощи нужно постараться не впадать в панику. Первую помощь нужно оказывать вплоть до прибытия бригады скорой помощи или до тех пор, пока пострадавший не будет доставлен в ближайшее лечебное учреждение. Врачам нужно обязательно сообщить обо всех оказанных мерах помощи пострадавшему, чтобы они могли верно оценить его текущее состояние.
Первая доврачебная помощь при отравлениях
Токсические вещества вызывают серьезнейшие нарушения жизненной деятельности организма, что провоцирует явление, называемое интоксикацией. Интоксикация бывает двух видов: экзогенная и эндогенная. При интоксикации первого вида токсины проникают в организм из внешней среды, а при втором варианте – образуются непосредственно в самом организме.
Причины интоксикации. Интоксикацию, вызванную факторами внешней среды, могут спровоцировать разнообразные вещества. Это и некоторые химические элементы (галогены, тяжелые металлы, бериллий, мышьяк, селен) и многие классы химических соединений. Также вызывают тяжелую интоксикацию ядовитые растения, ядовитые животные, токсины микроорганизмов и другие факторы.
Отравление сероводородом. Сероводород может встречаться как в производственных, так и природных условиях: в местах естественного выхода газов, серных минеральных вод, в глубоких колодцах и ямах, где имеются гниющие органические вещества, содержащие серу. Он является главной составной частью клоачного газа. В воздухе канализационных сетей концентрация сероводорода может достигать 2-16 %. В ряде производств (химическая промышленность, текстильное, кожевенное производство) сероводород выделяется в воздух в качестве побочного продукта. Это сильный нервный яд, который только в 5-10 раз уступает по токсичности синильной кислоте.
Сероводород оказывает как местное (на слизистые оболочки), так и общетоксическое действие. При концентрациях около 1,2 мг/л и выше наблюдается молниеносная форма отравления. Смерть наступает вследствие кислородного голодания, которое вызывается блокированием тканевого дыхания в связи с угнетением клеточных окислительно-восстановительных процессов. При концентрациях сероводорода в пределах от 0,02 до 0,2 мг/л и выше отмечаются симптомы отравления со стороны нервной системы, органов дыхания и пищеварения. Появляется головная боль, головокружение, бессонница, общая слабость, снижение памяти, чиханье, кашель, стеснение дыхания и в редких случаях острый отек легких со смертельным исходом. Наблюдаются гиперсаливация, тошнота, рвота, понос. Характерно поражение слизистой оболочки глаз – конъюнктивит, светобоязнь. Роговица покрывается точечными поверхностными эрозиями. Опасность отравления увеличивается в связи с потерей обоняния, что ограничивает возможность своевременного выхода работающих из загрязненной атмосферы.
При отравлении сероводородом на ранних стадиях появляется резкое раздражение слизистых оболочек (слезотечение, чиханье, кашель, ринорея). Затем появляется общая слабость, тошнота, рвота, цианоз. Постепенно нарастает сердечная слабость и нарушение дыхания, коматозное состояние.
При благоприятном исходе отравления сероводородом через 7-14 месяцев можно обнаружить вегетативно-астенический синдром, снижение памяти, полиневритический синдром, поражение экстрапирамидной системы.
Лечение. Первая помощь пострадавшему заключается, прежде всего в том, чтобы вынести его из отравленной атмосферы на чистый воздух. Необходимо вводить сердечные и дыхательные антисептики. Рекомендуются также кровопускание, глюкоза, витамины, препараты железа.
С целью профилактики отравлений сероводородом рекомендуется перед очисткой засыпать выгребные ямы железным купоросом.
Отравление хлором. Хлор СI2 – при обычных условиях желто-зеленый газ, обладающий резким специфическим удушающим запахом. Он в 2,5 раза тяжелее воздуха и поэтому может скапливаться на низких участках поверхности, в подвалах, тоннелях. На открытой местности облако хлора будет перемещаться по направлению ветра, прижимаясь к земле. В смеси с кислородом и водородом при ударе взрывается. Раздражающе действует на верхние дыхательные пути, может вызывать отек легких. Отравление высокими концентрациями хлора может привести к молниеносной смерти, которая наступает через несколько минут после вдыхания газа. При отравлении хлором наблюдается жжение и резь в глазах, удушье, сухой кашель. Предельно допустимая концентрация 0, 001 мг/л.
Первая помощь при отравлении: пострадавшего нужно отнести в тепло, вдыхание паров двухпроцентного раствора гипосульфита или 0,5% раствора соды. Промыть глаза, нос, рот раствором соды и пить горячее молоко или кофе, запрещается делать искусственное дыхание.
Отравление СО (угарный газ). Окись углерода СО (угарный газ) – окись углерода – газ без запаха, цвета т вкуса. В смеси с воздухом взрывается. Окись углерода, попадая в организм при вдыхании, взаимодействует с гемоглобином крови, образуя стойкое соединение – карбоксигемоглобин, не способное передавать кислород тканым, в результате чего наступает кислородное голодание и удушье. При отравлении окисью углерода появляется головная боль, голова делается тяжелой, появляется ощущение сдавливания лба, как будто обручем или клещами, затем сильная боль во лбу и висках. При высокой концентрации СО в воздухе более 1 млг на литр может наступить моментальное отравление, приводящее к прекращению дыхания и кровообращения. Предельно допустимая концентрация СО 0,03 мг/л.
Первая помощь при отравлении: пострадавшего вынести на свежий воздух, давать вдыхать кислород или карбоген. При остановке дыхания делать искусственное дыхание, тепло, покой, даже легко отравленных рекомендуется транспортировать в больницу.
Отравление этиловым спиртом. Этиловый спирт (этанол) используется в производстве алкогольных напитков. Его могут также прописывать в медицинских целях для возбуждения аппетита; он является также основой, в которой растворяют многие лекарственные ингредиенты.
Неотложная помощь при острых отравлениях заключается в сочетанном проведении следующих лечебных мероприятий: ускоренном выведении токсических веществ из организма; специфической терапии, благоприятно изменяющей превращения токсичного вещества в организме или уменьшающей его токсичность; симптоматической терапии, направленной на защиту и поддержание той функции организма, которая преимущественно поражается данным токсичным веществ.
На месте пришествия необходимо установить причину отравления, выяснить вид токсического вещества, его количество и путь поступления в организм, по возможности узнать время отравления, концентрацию токсического вещества в растворе или дозировку в лекарственных препаратах.
При отравлениях токсическими веществами, принятыми внутрь, обязательным и экстремальным мероприятием является промывание желудка через зонд. Для промывания желудка используют 12-15 литров воды комнатной температуры порциями 300-500 мл.
При тяжелых формах отравлений у больных, находящихся в бессознательном состоянии (отравления снотворными препаратами и пр.), промывают желудок повторно 2-3 раза в первые сутки после отравления, так как в связи с резким замедлением всасывания в состоянии глубокой комы в желудочно-кишечном тракте может сохраняться значительное количество не всосавшегося токсического вещества. По окончанию промывания в желудок вводят 100-150 мл 30% раствора сульфата натрия или вазелинового масла в качестве слабительного средства. В коматозном состоянии больного, при отсутствии кашлевого и ларингеального рефлексов, с целью предотвращения аспирации рвотных масс в дыхательные пути промывают желудок после предварительной интубации трахеи трубкой с раздувной манжеткой.
Противопоказано назначение рвотных средств и взывание рвоты раздражением задней стенки глотки у маленьких детей (до 5 лет), у больных в сопорозном или бессознательном состоянии, а также у отравившихся прижигающими ядами.
Для всасывания находящихся в желудочно-кишечном тракте токсических активированный уголь с водой (в виде кашицы по одной столовой ложке внутрь до и после промывания желудка) или 5-6 таблеток карболена.
Вопросы:
1. Дайте определение понятию «ожог».
2. Сколько существует степеней ожогов, чем они характеризуются?
3. Дайте определение площади ожога по правилу «девяток».
4. Почему поражение электрическим током считается одним из наиболее опасных?
5. Опишите алгоритм оказания первой помощи при поражении электрическим током.
6. В чем состоит первая доврачебная помощь при различных видах отравлений?
РАЗДЕЛ 9. ОСНОВЫ гражданской обороны
Началом пути ГО в нашей стране считается 1918 год. Изданное Комитетом революционной обороны воззвание «К населению Петрограда и его окрестностей» устанавливало правила поведения населения в условиях воздушного нападения и явилось первым документом, определяющим мероприятия ГО.
Исторической датой создания Гражданской обороны является 4 октября 1932 года, когда Совнарком СССР утвердил Положение о противовоздушной обороне территории Союза ССР. Этот документ послужил основой для создания организации, призванной решать сложные и ответственные задачи по защите населения и экономики страны от нападения противника с воздуха. Необходимость в МПВО, затем – гражданской обороне, объяснялась возраставшей угрозой империалистической агрессии против нашего государства. С этого времени в стране стали проводиться мероприятия централизованной общественной организации – МПВО.
Система ГО должна была обеспечить выполнение масштабных мероприятий в условиях мирного и военного времени. И она, как свидетельствует 77-летняя история существования, со своими задачами справилась.
На первом этапе все мероприятия ПВО и ПХО были объединены в общегосударственную систему под общим руководством Наркомата по военным и морским делам.
Второй этап (ноябрь 1932-июль 1941 годов) является комплекс военно-политических и организационных мероприятий по защите населения и народного хозяйства страны. МПВО выделяется в самостоятельную систему оборонно-массового характера для решения широкого круга оборонных задач под общим руководством СНК в центре и органов Советской власти на местах.
 2020-05-11
2020-05-11 279
279








