У млекопитающих выделяют три узла автоматии: 1) синоатриальный узел, расположенный в районе венозного входа в правом предсердии (узел Кис-Фляка). Именно этот узел является реальным водителем ритма в норме.
Атриовентрикулярный узел (Ашоффа-Тавара), который расположен на границе пра вого и левого предсердий и между правым предсердием и правым желудочком. Этот узел состоит из трех частей: верхней, средней и нижней.
В норме этот узел не генерирует спонтанные потенциалы действия, а «подчиняется» синоатриальному узлу и, скорее всего, играет роль передаточной станции, а также осуществляет функцию «атриовентрикулярной» задержки.
Волокна Пуркинье—это конечная часть пучка Гиса, миоциты которой расположены в толще миокарда желудочков. Они являются водителями 3-го порядка, их спонтанный ритм — самый низкий, поэтому в норме являются лишь ведомыми, участвуют в процессе прове дения возбуждения по миокарду.
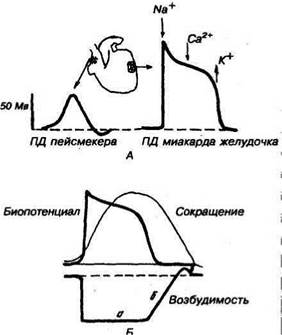
Синоатриальный узел представляет собой соединительнотканный остов, в котором расположены специализированные мышечные клетки — в основном так называемые Р-клетки, собранные в агрегаты. Каждая из клеток этого узла способна к автоматик — благодаря высокой проницаемости для ионов натрия, и способна генерировать медленную диастолическую деполяризацию. До сих пор остается неясной причина, порождающая высокую проницаемость для ионов натрия и те особенности электрической активности, которые и приводят к генерации спонтанного потенциала действия.
Единый пейсмскерный ритм строится на основе интегративного взаимодействия всех элементов гетерогенного пейсмекера.
В других узлах автоматик преобладают миоциты промежуточного типа (атриовентрикулярный узел) или миоциты, получившие название «волокна Пуркинье». Возможно, что эти две популяции клеток не способны генерировать часто ПД (атриовентрикулярный узел генерирует до 30—40 ПД в минуту, волокна Пуркинье — до 20—30 в минуту), поэтому они в норме не являются водителями ритма.
Роль водителя ритма первого порядка — синоатриального узла — огромна. Все регулирующие воздействия, меняющие ритм сердечной деятельности, оказывают свое влияние на сердце посредством воздействия на водитель ритма первого порядка. Если этот водитель «выходит» из работы, то ни симпатическая, ни парасимпатическая системы сами по себе не смогут запустить деятельность сердца. В случае, когда синоатриальный узел повреждается и при этом человеку успевают оказать квалифицированную медицинскую помощь, больному вживляют стимулятор, задающий самостоятельно ритм для работы сердца. Благодаря такому способу удалось сохранить жизнь многих пациентов.
НАРУШЕНИЯ РИТМА СЕРДЦА
Различают следующие варианты нарушения ритма сердца.
Нарушение частоты генерации потенциала действия: в норме за 1 минуту у взрослого человека совершается 60—80 уд/мин, (у новорожденного — до 140). При патологии может наблюдаться синусовая тахикардия — когда натуральный водитель ритма задает ритм, превышающий 90—100 ударов в минуту, или наоборот — синусовая брадикардия — когда частота сокращений сердца становится менее 40—50 уд/мин. У спортсменов высокой квалификации синусовая брадикардия является вариантом нормы.
При нарушении проводимости по сердечной мышце может возникнуть явление трепетания — когда возникает до 200—300 сокращений в минуту (при этом синхронность работы предсердий и желудочков сохраняется, т. к. пейсмекером остается синоатриальный узел). Крайний вариант нарушения проводимости сопровождается появлением опаснейшего состояния для жизни человека — фибрилляции или мерцания — в этом случае предсердия и желудочки сокращаются асинхронно, возбуждение возникает в разных местах, а в целом число сокращений достигает 500—600 в минуту. Часто это состояние возникает при инфаркте миокарда — в результате циркуляции возбуждения меэкду «мертвым» и «живым» участками миокарда. Только использование мощного электрического разряда (до 1000 В/сек.) с помощью дефибриллятора может вывести сердце из этого состояния и тем самым спасти жизнь больного.
Другая форма нарушения ритма сердца — это появление экстрасистол. Экстрасистола — это внеочередное возбуждение, которое может возникнуть в сердечной мышце после очередного возбуждения в результате появления «нового» очага возбуждения, «нового» пейсмекера. Как правило, это обусловлено возбуждением миокардиоцитов или миоцитов, расположенных за пределами синоатриального узла. Поэтому такие очаги назывют эктопическими. Обычно — это предсердие или желудочек. Поэтому говорят: предсердная экстрасистола, желудочковая экстрасистола. В основе появления экстрасистолы лежит явление гипоксии и аноксии — резкого нарушения нормального уровня метаболизма в миокардио- цитах и миоцитах.
U. Физиология челииека
209
|

 |
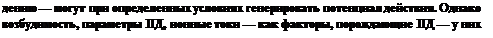
Экстрасистолы могут появляться эпизодически, редко или, наоборот, непрерывно. В последнем случае эти приступы экстрасистолии крайне тяжело переносятся больными.
При половом созревании, у спортсменов при явлениях перетренировки также могут возникать явления экстрасистолии. Но в этом случае, как правило, наблюдаются единичные экстрасистолы, которые не наносят организму существенного урона.
Предсердия представлены двумя мышечными слоями — наружным циркулярным (единым для обоих предсердий) и внутренним продольным (для каждого предсердия свой слой). Желудочки имеют три мышечных слоя: наружный — косой, средний — кольцевой и внутренний, который дает сосочковые мышцы. Все мышечные клетки сердца можно разделить на 2 больших класса: мио- кардиоциты, т. е. клетки, которые осуществляют сократительную функцию сердечной мышцы, и миоциты, или миоциты узлов автоматам и проводящей системы сердца. Миокардиоциты не являются компонентами проводящей системы сердца, а выполняют лишь одну функцию — сокращение в ответ на приходящий к миокардиоцитам потенциал действия. Миоциты, входящие в состав узлов автоматии (синоатриальный, атриовентрикулярный, волокна Пуркинье) и в состав проводящей системы (тракты или пучки Бахмана, Венкебаха,
карда облазают способностью к возбуж
Разные.
 2020-05-25
2020-05-25 163
163








