| Исследуемый материал | Показания к исследованию | Сроки взятия проб |
| 1 | 2 | 3 |
| Испражнения | Ранняя диагностика острых кишечных заболеваний, в том числе с целью подтверждения диагноза при клиническом диагнозе брюшного тифа, паратифов. Контроль при выписке из лечебного учреждения, подтверждение клинического диагноза. | С начала заболевания. Период реконвалесценции |
| По эпидемиологическим показаниям, профилактические обследования декретированных контингентов | По усмотрению эпидемиолога и санитарного врача | |
| Кровь | Ранняя диагностика брюшного тифа, паратифов | С начала заболевания |
| Лихорадочные состояния неустановленной этиологии | По указанию клинициста | |
| Клиническая картина сепсиса | По указанию клинициста | |
| Ранняя диагностика сальмонеллезов | По усмотрению клинициста и эпидемиолога | |
| Моча | При клиническом диагнозе брюшного тифа и паратифов с целью подтверждения диагноза | С конца 2-й недели |
| Выявление бактерионосителей | По указанию эпидемиолога | |
| Острые и хронические гнойно-воспалительные заболевания мочевыводящей системы неустановленной этиологии | По усмотрению клинициста | |
| Желчь и дуоденальное содержимое | Выявление носителей сальмонелл | По указанию эпидемиолога |
| Острые и хронические гнойно-воспалительные заболевания мочевыводящей системы неустановленной этиологии | По усмотрению клинициста | |
| Рвотные массы и промывные воды | Клинические проявления гастроэнтерита | В остром периоде |
| Соскоб розеол | Для подтверждения клинического диагноза брюшного тифа и паратифов как вспомогательный метод (при отсутствии гемо-, копро- и уринокультур) | При наличии розеол |
| Гной, пунктаты органов, экссудат | Наличие местных гнойно-воспалительных процессов в организме, осложняющих течение основного заболевания или в отсутствие такового | По указанию клинициста |
| Спинномозговая жидкость | Менингеальный синдром при заболеваниях неустановленной этиологии | По указанию клинициста |
| Отделяемое ран, шейки матки, мокрота, слизь из зева, носа, уха | Наличие гнойно-воспалительных процессов в соответствующих органах | По указанию клинициста |
| Секционный материал | При необходимости подтверждения прижизненного клинического диагноза, ретроспективная диагностика при отсутствии прижизненного диагноза | В первые 3-6 часов после установления факта смерти |
Повышению высеваемости, в частности патогенных энтеробактерий, способствует повторное (до 3-4 раз) исследование соответствующего материала.
Общим требованием к процедуре отбора проб клинических материалов является обеспечение условий, исключающих контаминацию (загрязнение) материала микроорганизмами из смежных областей тела и окружающей среды. Материал для бактериологического исследования целесообразно брать до начала антибиотико- (химио-) терапии. Судна, горшки и другие емкости для сбора испражнений должны быть тщательно вымыты и лишены следов дезинфицирующих средств.
Материал собирают в стерильную посуду, снабжают наклейкой с указанием фамилии обследуемого и наименования материала. В сопроводительном документе указывают учреждение, направляющее материал, анкетные данные обследуемого: фамилия, имя, отчество, возраст, место работы и должность (для детей, посещающих детские учреждения, указывают название соответствующего детского учреждения), дату заболевания, диагноз или другие показания для обследования; наименование материала, дату и час взятия пробы, цель исследования, первичность или повторность исследования (при повторных исследованиях необходимо указать дату и результат первичного обследования), фамилию и должность лица, направляющего материал.
Испражнения собирают сразу после дефекации из судна, горшка, специального лотка или с пеленки с помощью стерильной стеклянной палочки, проволочной петли или деревянного шпателя. При наличии в испражнениях патологических примесей (слизь, хлопья, гной) их следует включить в отбираемую пробу. Испражнения можно получить непосредственно из прямой кишки с помощью ректальных тампонов, ватных или ватно-марлевых, укрепленных на металлической петле или деревянной палочке, а также применяя для извлечения фекалий специальные проволочные петли.
При профилактических обследованиях здоровых лиц на носительство сальмонелл возможно применение солевого слабительного (25-30 г магнезии сульфата - 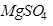 ) в теплом виде и предпочтительно накануне дня взятия испражнений на исследование.
) в теплом виде и предпочтительно накануне дня взятия испражнений на исследование.
Испражнения, не помещенные в консервант, суспендируют в ИХН в соотношении 1:5 или 1:10 и засевают не позднее 2 часов после взятия. При использовании консервантов оптимальны те же сроки, но материал пригоден для исследования еще в течение 12-24 часов. Объем испражнений, вносимых в консервант, не должен превышать 1/3 его объема, после внесения в пробирку испражнения следует перемешать. Материал, помещенный в консервант, сохраняют до начала исследования при 4-6°C.
В качестве консервантов (транспортных сред) используют забуференный глицериновый, фосфатно-буферный консерванты (pH 8,0), а также ИХН. При исследованиях на наличие иерсиний глицериновый консервант непригоден. По возможности исследуемый материал сохраняют при 4-6°C вплоть до учета результата посевов на пластинчатые среды, а при целенаправленном исследовании на иерсинии - до 14 дней (с целью накопления).
Кровь для исследования берут стерильным шприцом с соблюдением правил асептики из локтевой вены в объеме 2-10 мл (в зависимости от возраста) и засевают у постели больного в соотношении 1:10 во флаконы со средой Рапопорт, 10-20% желчным бульоном или в стерильную дистиллированную (водопроводную) воду. Использование сред с желчью предпочтительно. При взятии крови в более поздние сроки и при слабо выраженной клинической картине заболевания объем засеваемой крови увеличивают до 15-20 мл, сохраняя то же соотношение крови и питательной среды (1:10). У детей до 1 года кровь берут в доступных количествах из пальца, пятки или мочки уха с соблюдением правил асептики.
При необходимости исследованию могут быть подвергнуты сгустки крови (после отделения сыворотки), доставленной в лабораторию для серологических исследований. Сгусток крови измельчают в пробирке с помощью стеклянной палочки и засевают (в соотношении 1:10) в среду Рапопорт или желчный бульон.
Рвотные массы и промывные воды желудка берут для исследования в объеме до 100 мл материала. При кислой реакции рвотные массы перед посевом нейтрализуют 10-% раствором питьевой соды 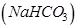 . Исследованию 3 подлежат первые порции промывных вод, полученные без использования при промывании дезинфицирующих средств (
. Исследованию 3 подлежат первые порции промывных вод, полученные без использования при промывании дезинфицирующих средств (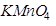 или др.); перед посевом промывные воды центрифугируют и засевают их осадок.
или др.); перед посевом промывные воды центрифугируют и засевают их осадок.
Соскоб розеол исследуют при наличии хорошо выраженных розеол. Участок кожи над ними обрабатывают спиртом, промывают стерильным ИХН, осушают стерильной марлей и подвергают скарификации. На поврежденную кожу наносят 1-2 капли желчного бульона или ИХН, затем собирают материал пастеровской пипеткой или небольшим кусочком стерильной ваты и опускают в пробирку с желчным бульоном.
Желчь (дуоденальное содержимое). Возможность проведения дуоденального зондирования определяет врач-клицинист. Материал собирают в отдельные стерильные пробирки, порции A, B, C, соответственно - дуоденальное содержимое, пузырную желчь и желчь из желчных протоков. Дуоденальное содержимое и желчь имеют зеленовато-желтый цвет и щелочную реакцию (последнюю проверяют индикаторными бумажками). Кислая реакция, белесоватый оттенок жидкости, наличие хлопьев свидетельствуют о примеси желудочного сока, такой материал непригоден для исследования на наличие энтеробактерий.
Моча. После обмывания наружных половых органов и спускания начальных порций мочи собирают 20-30 мл мочи в стерильную баночку (флакон). Доставленную в лабораторию мочу перед посевом центрифугируют и засевают осадок или используют для посева нативную мочу.
Гной, пунктаты органов, экссудат получают с помощью стерильного шприца или ватного (марлевого) тампона, при возможности сразу засевают на соответствующие питательные среды или пересылают в стерильных пробирках в лабораторию.
Слизь из зева, носа, уха, отделяемое шейки матки забирают с помощью стерильного ватного (марлевого) тампона, помещают в пробирки с ИХН, с СПБ или без них и пересылают в лабораторию.
Операционный материал (кусочки органов и тканей, извлекаемые при оперативных вмешательствах, содержимое удаленного червеобразного отростка, желчного, мочевого пузыря и др.) помещают в стерильные стеклянные баночки или пробирки, отдельные для каждого материала, и доставляют в лабораторию, следуя общим правилам.
Спинномозговую жидкость получают при люмбальной пункции в объеме 3-5 мл и помещают в стерильную пробирку. При транспортировке предохраняют от охлаждения (может быть использован термос).
Секционный материал берут на месте вскрытия, соблюдая правила асептики. В лабораторию направляют участки кишки длиной 8-10 см, с целью получения которых с обоих концов намеченного участка накладывают двойные лигатуры и разрезают кишку между этими лигатурами. Кровь из сердца или синуса твердой мозговой оболочки и желчь из желчного пузыря берут в объеме 3-5 мл с помощью пастеровской пипетки. Место прободения пипеткой стенки соответствующего органа предварительно прижигают шпателем.
Кусочки тканей и органов вырезают из глубины стерильным скальпелем или ножницами также после предварительного обжигания поверхности. Каждый образец органа, ткани и т.п. помещают раздельно в стерильную посуду. Кусочки тканей и органов могут быть использованы для посева на месте изъятия органов методом отпечатков или после получения суспензии их в ИХН или СПБ путем растирания в ступке.
 2020-06-12
2020-06-12 404
404








