ГОСУДАРСТВЕННАЯ ИТОГОВАЯ АТТЕСТАЦИЯ ВЫПУСКНИКОВ
по специальности 31.05.01 «Лечебное дело»
Задача №14.
Больная З., 42 года.
Жалобы: на тяжесть в правом подреберье после приема пищи, горечь во рту, тошноту, стул со склонностью к запорам.
Считает себя больной около 10 лет, когда стала периодически отмечать появление горечи во рту. Обращалась за медицинской помощью в поликлинику, однако комплексного обследования не проводилось. Около 3 лет назад присоединилась тяжесть в правом подреберье. Настоящее ухудшение самочувствия в течение 1,5 месяцев, когда появились эпизоды тошноты и запоры (дефекация 1 раз в 3-4 дня), периодические боли в правом подреберье, купирующиеся приемом но-шпы или спазгана.
При осмотре: Состояние удовлетворительное. Правильного телосложения, повышенного питания, кожные покровы – розовые, чистые, рост- 153см, вес 79 кг. ИМТ-33,75. Со стороны органов дыхания, кровообращения – без отклонений от нормы, АД - 135/80 мм.рт.ст., ЧСС- 67 в 1 мин. Язык влажный, обложен желтым налетом. Живот мягкий, болезненный при пальпации в подложечной области и правом подреберье, симптомы Кера, Мерфи, Ортнера-Грекова положительные, Симптом Щёткина не определяется. Печень 12-10-9 см по Курлову, селезенка перкуторно 8*6 см. Стул оформленный, 1 раз в 3-4 суток, коричневого цвета, без патологических примесей. Анализы крови клинический и биохимический - в пределах нормы. Общий холестерин – 7,5 ммоль/л; ЛПНП – 4,1 ммоль/л; ЛПВП – 0,95 ммоль/л. Анализ кала: умеренная стеато -, креаторея.
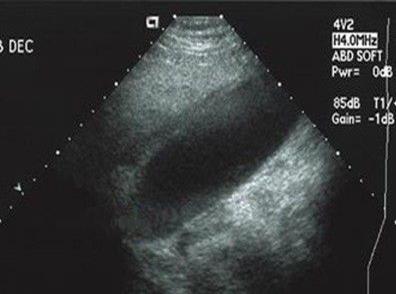
УЗИ печени и желчного пузыря: Диффузные изменения паренхимы печени и поджелудочной железы. Желчный пузырь увеличен, стенки утолщены до 5 мм, плохо смещаемая при перемещении тела гиперэхогенная взвесь в просвете желчного пузыря.
Вопросы:
1. Какие данные анамнеза нужно уточнить у пациентки?
2. Какие дополнительные исследования целесообразно провести для уточнения диагноза?
3. Надо ли проводить медикаментозное лечение у данной пациентки?
4. Если такая необходимость существует, то какими лекарственными средствами? Каковы критерии эффективности /неэффективности медикаментозной терапии? Существуют ли показания у конкретной пациентки для оперативного лечения?
5. В чем отличие ожирения от избыточной массы тела?
ФГБОУ ВО «МОСКОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИКО-СТОМАТОЛОГИЧЕСКИЙ УНИВЕРСИТЕТ им. А.И. ЕВДОКИМОВА» МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИИ
ГОСУДАРСТВЕННАЯ ИТОГОВАЯ АТТЕСТАЦИЯ ВЫПУСКНИКОВ
по специальности 31.05.01 «Лечебное дело»
Задача №15
Больная В. 20 лет, была направлена в стационар с жалобами на боли в суставах кистей, голеностопных суставах, наличие утренней скованности в суставах до 1 часа, повышение температуры тела до субфебрильных цифр по вечерам, появление высыпаний на лице в области скул, общую слабость, выпадение волос.
Считает себя больной в течение 2 лет, когда начала отмечать появление гиперемии кожи лица и шеи в ответ на инсоляцию. Год назад после гиперинсоляции (отдыхала на юге) появились эритематозные высыпания на шее, руках. Через две недели после возвращения домой отметила повышение температуры тела до фебрильных цифр. По месту жительства выставлен диагноз ОРЗ, проводилась терапия антибактериальными препаратами без эффекта. При дополнительном обследовании выявлен белок в моче. Направлена в стационар.
При осмотре: общее состояние средней степени тяжести. Эритематозная сыпь в виде «бабочки» на коже лица, в области декольте. Симметричные отѐки до нижней трети голеней. Слизистые чистые. Дыхание везикулярное, хрипов нет. ЧДД – 17 в минуту. Тоны сердца ясные, ритм правильный. ЧСС – 92 ударов в 1 минуту, АД - 140/80 мм рт. ст. Живот мягкий, безболезненный, печень не выступает из-под края рёберной дуги по срединно-ключичной линии. Мочеиспускание свободное, безболезненное. Припухлость в области II, III пястно-фаланговых и II проксимальных межфаланговых суставов, в области голеностопных суставов; ограничение движений за счет болей, хват кистей - 80%; деформаций нет.
Обследование. Общий анализ крови: эритроциты – 3,6×1012/л, гемоглобин – 86 г/л, тромбоциты – 100×109 /л, лейкоциты - 1,6×109 /л, эозинофилы - 1%, палочкоядерные нейтрофилы - 8%, сегментоядерные нейтрофилы – 59%, лимфоциты – 25%, моноциты - 4%, СОЭ – 22 мм/ч. Общий анализ мочи – мутная, цвет - желтый, плотность – 1,022, реакция - кислая, белок – 0,560 г/л, глюкоза – отрицательная, лейкоциты - 20-25 в поле зрения. Биохимический анализ крови: креатинин – 118 мкмоль/л, мочевина - 8,8 ммоль/л, общий белок – 67 г/л, альбумины - 45%, α1 – 4%, α2 – 15%, β – 9%, γ - 27%, фибриноген – 6,3 г/л. Антитела к ДНК и антинуклеарный фактор – более 200 Ед/мл.
Вопросы:
1. Предположите наиболее вероятный диагноз. Обоснуйте поставленный Вами диагноз.
2. Составьте и обоснуйте план дополнительного обследования пациента.
3. Препараты каких групп лекарственных средств Вы бы рекомендовали пациенту в составе комбинированной терапии? Обоснуйте свой выбор.
4. Через 6 месяцев регулярной терапии и соблюдения рекомендаций: эритроциты - 4,4×1012/л, гемоглобин – 119 г/л, тромбоциты – 210×109 /л, лейкоциты - 5,1×109 /л, глюкоза натощак – 4,9 ммоль/л, общий холестерин – 4,9 ммоль/л, креатинин – 108 мкмоль/л, СКФ (по формуле CKD-EPI) = 60,3 мл/мин; суточная потеря белка – 0,240 г/сут. Какова Ваша дальнейшая лечебная тактика? Обоснуйте Ваш выбор.
5.В каком случае застрахованные в системе обязательного медицинского страхования обязаны предъявлять страховой полис?
 2020-08-05
2020-08-05 155
155








