Определяется расширение чашечно-лоханочной системы и мочеточника (до уровня нижней трети) справа.
Анализ мочи
| показатель | значение | единицы измерения |
| цвет | соломенно-желтый | |
| прозрачность | мутная | |
| отн. плотность | 1033 | |
| pH | 5,5 | |
| белок | 0,4 | г/л |
| глюкоза | отсутств. | ммоль/л |
| кетоновые тела | отсутств. | |
| уробилиноген | 12 | мкмоль/л |
| билирубин | отриц. | |
| эпителий плоский | отсутств. | в п/зр. |
| эпителий переходный | 4-5 | в п/зр. |
| эпителий почечный | отсутств. | в п/зр. |
| лейкоциты | 30-40 | в п/зр. |
| эритроциты | 10-12 | в п/зр. |
| цилиндры | 1-3 | в п/зр. |
| соли | отсутств. | |
| слизь | умеренно | |
| бактерии | ++++ |
Вопросы:
1. Сформулируйте и обоснуйте диагноз.
2. Проведите дифференциальный диагноз.
3. Составьте план дополнительного обследования
4. Назначьте лечение и составьте рекомендации по вторичной профилактике.
5. Укажите основные задачи вторичной профилактики
Задача №47
Больная Д. 56 лет поступила в больницу с жалобами на головную боль, головокружение, ощущения пульсации в голове, тошноту, нечѐткость зрения. Данные симптомы впервые в жизни появились шесть месяцев назад на фоне стресса. Была доставлена в больницу, где впервые было обнаружено повышение АД до 180/120 мм рт. ст. и диагностирована гипертоническая болезнь. Наблюдалась в дальнейшем у врача-терапевта участкового, принимала гипотензивную терапию (эналаприл 10 мг 2 раза в день, индапамид 2,5 мг в день). В последнее время АД при нерегулярных измерениях 150/80 мм рт. ст.
Объективно: общее состояние средней тяжести. Индекс массы тела - 29,7 кг/м2. Лицо гиперемировано. Дыхание везикулярное, хрипов нет. ЧДД - 16 в минуту Тоны сердца приглушены, ритм правильный. ЧСС - 96 ударов в минуту, АД - 190/90 мм рт. ст. на обеих руках. Левая граница относительной сердечной тупости смещена на 1 см кнаружи от среднеключичной линии. Живот мягкий, безболезненный. Печень не увеличена. Отѐков на нижних конечностях нет.
В общем анализе крови без патологических изменений.
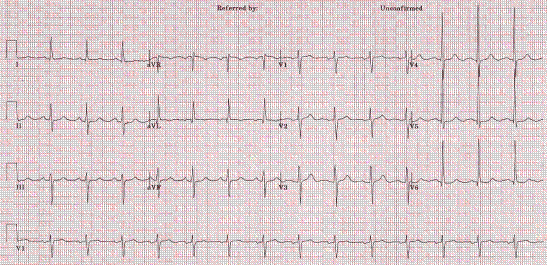
Представлена ЭКГ (скорость 25 мм/с):
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Назовите отклонения от нормы, видимые на представленной ЭКГ, и сформулируйте ЭКГ-заключение.
3.Какой синдром является ведущим в клинической картине данного заболевания?
4. Проведите дифференциальную диагностику?
5. Каким препаратам следует отдать предпочтение для купирования данного неотложного состояния?
Задача №48
В приемное отделение ГКБ обратилась пациентка 19 лет с жалобами на ощущение слабости, повышенной утомляемости, на головокружение, снижение работоспособности, ощущение сердцебиения при привычных физических нагрузках, выпадение волос, на ломкость ногтей, шелушение кожи. Ощущает себя больной в течение года, когда впервые появились слабость, повышенная утомляемость. Наблюдалась у гинеколога с жалобами на обильные, болезненные и длительные менструации. Рост 164 см, вес 48 кг, ИМТ 17,8 кг/см². Температура тела 36.6 ⁰С. Кожа и видимые слизистые бледные, влажность кожи снижена, кожа сухая, шероховатая, отмечается мелкопластинчатое шелушение. Придатки кожи: ногти имеют поперечную исчерченность, ломкие. Волосы сухие. Костно-мышечная система и суставы без особенностей. Перкуссия легких – ясный легочный звук по всем полям. Аускультация легких – везикулярное дыхание. ЧДД 16/мин. Тоны сердца ясные, систолический шум на верхушке, ритм правильный. ЧСС 84 уд/мин. Артериальное давление 105/65. Sa (O2) 98%. Живот мягкий, безболезненный во всех отделах. Диспепсических явлений нет. Дизурических явлений нет.
RBC 3×10¹²/л (3,9-4,7) WBC 6×10⁹ (4-9)
RTC 0,5% (0,2-1,2)
HGB 80 г/л (120-140) NEUT 60% (48-76)
MCV 75 фл (81-100) LYMPH 32 (18-40)
MCH 25 пг (27-34) MONO 5% (2-9)
MCHC 29 г/дл (32-36) EOS 3% (0-5)
PLT 360 тыс/мкл (150-400) BASO 0% (0-1)
Сывороточное железо 7,3 ммоль/л (10, 6-21, 4)
Коэффициент насыщения трансферрина железом 15% (20-25);
Общий анализ мочи: относительная плотность 1018, белок - 0,69; лейкоциты 2–4 в поле зрения.
ЭКГ: ритм синусовый, регулярный, ЭОС вертикальная, ЧСС 84/мин
Рентгенография органов грудной клетки: на обзорной рентгенограмме в прямой и боковой проекции инфильтративных изменений в легких не обнаружено
Вопросы:
1. Ваш предварительный диагноз
2. Какие дополнительные исследования необходимо назначит больной?
3. Нуждается ли больная в госпитализации?
4. С какой патологией следует проводить дифференциальный диагноз?
5. Составьте план лечения
Задача №49
Пациент 65 лет госпитализирован в терапевтическое отделение с жалобами на кашель с трудноотделяемой вязкой мокротой зеленоватого цвета, повышение t тела до 38,6°С, одышку с затруднением выдоха, возникающую при незначительной физической нагрузке, эпизоды затруднённого «свистящего» дыхания в ночные и ранние утренние часы, уменьшающиеся после откашливания мокроты.
Курит с 18-летнего возраста (20 сигарет в день).
С 50 лет беспокоит хронический кашель со скудной светлой мокротой, с 56 лет присоединилась экспираторная одышка при физической нагрузке с постепенным снижением её переносимости. У больного 6 лет назад диагностирована ХОБЛ, рекомендованную фиксированную комбинацию фенотерола /ипратропия бромида использовал нерегулярно.
Настоящее ухудшение в течение 2 дней – после переохлаждения усилился кашель с затруднением дыхания в ночные и ранние утренние часы, мокрота приобрела зеленоватый оттенок, повысилась t тела до 38,6°С.
Общее состояние средней тяжести. Избыточного питания, рост 1,75 м, вес 93 кг, индекс массы тела 30,4 кг/м2, t тела 37,3°С. Кожные покровы – лёгкий диффузный цианоз лица и щейно-воротниковой зоны, отёков нет. Грудная клетка гиперстенической формы, при аускультации – жёсткое везикулярное дыхание, рассеянные сухие басовые и дискантовые хрипы, ниже угла лопатки слева в подлопаточной области выслушиваются влажные мелкопузырчатые хрипы, частота дыханий – 24 в минуту, SpO2 95%. Тоны сердца приглушены, ритм правильный, ЧСС 88 в минуту. АД 130/80 мм рт. ст. Живот мягкий, безболезненный. Печень не увеличена.
 2020-08-05
2020-08-05 326
326








