Диагноз порока сердца можно предположить в процессе клинического осмотра пациента с обязательной аускультацией органов грудной клетки, при выслушивании которых выявляются патологические тоны и шумы, вызванные неправильной работой сердечных клапанов; также врач может услышать хрипы в легких вследствие застоя крови в сосудах легких. Обращается внимание на бледность кожи, наличие отеков, определяемое пальпаторно (при прощупывании живота) увеличение печени.
Из лабораторно-инструментальных методов исследования назначаются общие анализы крови и мочи, биохимическое исследование крови для выявления нарушений в работе почек и печени, ЭКГ выявляет нарушения ритма, гипертрофию (разрастание) предсердий или желудочков, рентгенография органов грудной клетки выявляет признаки застоя крови в легких, расширение поперечных размеров сердца, ангиография - введение контрастного вещества через сосуды в полости сердца с последующей рентгенографией, эхокардиография (УЗИ сердца).
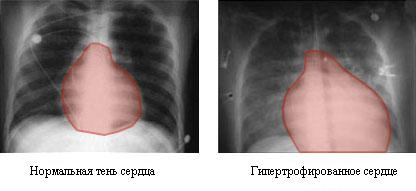
Так, например, выглядит сердце с гипертрофией предсердий и желудочков при пороках сердца на рентгенограмме.
Из перечисленных методов исследования достоверно подтвердить или опровергнуть диагноз помогает эхокардиография, так как позволяет визуализировать сердце и его внутренние структуры.
При митральном стенозе по УЗИ сердца определяется степень выраженности стеноза по площади атриовентрикулярного отверстия, уплотнение створок клапана, гипертрофия (увеличение массы) левого предсердия, турбулентный (не однонаправленный) поток крови через атриовентрикулярное отверстие, увеличение давления в левом предсердии. Недостаточность митрального клапана по УЗИ характеризуется обрывом эхосигнала от створок в момент закрытия клапана, также определяется степень выраженности регургитации (обратного заброса крови в левое предсердие) и степень гипертрофии левого предсердия.
При стенозе устья аорты по УЗИ определяется степень выраженности стеноза, гипертрофия миокарда левого желудочка, снижение фракции выброса и ударного объема крови (показатели, характеризующие поступление крови в аорту за одно сердечное сокращение). Аортальная недостаточность проявляется деформацией створок клапана аорты, их неполным смыканием, регургитацией крови в полость левого желудочка, гипертрофией левого желудочка.
При пороках трикуспидального клапана и клапана легочного ствола выявляются и оцениваются аналогичные показатели, только для правых отделов сердца.
Лечение приобретенных пороков сердца
Лечение приобретенных пороков продолжает оставаться сложной и актуальной темой в современной кардиологии и кардиохирургии, так как для каждого конкретного пациента очень важно определить тонкую грань, когда операция уже необходима, но еще не противопоказана. Другими словами, кардиологи должны тщательно следить за такими пациентами, чтобы вовремя выявить ситуации, когда медикаментозная терапия уже не позволяет удерживать порок в компенсированном виде, но выраженная декомпенсация не успела развиться и организм пока еще в состоянии перенести операцию на открытом сердце.
Существуют медикаментозные и хирургические методы лечения пороков сердца. Медикаментозная терапия применяется в активной стадии ревматизма, в стадии субкомпенсации (если удается добиться коррекции нарушений гемодинамики с помощью препаратов или если операция противопоказана в силу сопутствующих заболеваний – острые инфекционные болезни, острый инфаркт миокарда, повторная ревматическая атака и т. д.), в стадии выраженной декомпенсации. Из медикаментозных препаратов назначаются следующие группы:
- антибиотики и противовоспалительные препараты для купирования активного ревматического процесса в сердце, в основном применяется группа пенициллинов (бициллин в инъекциях, ампициллин, амоксициллин, амоксиклав и др), нестероидные противовоспалительные препараты (НПВС) – диклофенак, нимесулид, ибупрофен, аспирин, индометацин;
- сердечные гликозиды (дигоксин, дигитоксин) назначаются в определенных случаях для улучшения сократительной активности миокарда (сердечной мышцы);
- препараты, улучшающие трофику (питание) миокарда – панангин, магнерот, магне В 6 и др.;
- мочегонные препараты (фуросемид, индапамид и др) показаны для уменьшения объемной перегрузки сердца и сосудов;
- ингибиторы АПФ (каптоприл, лизиноприл, рамиприл и др) обладают кардиопротекторными свойствами, способствуют нормализации артериального давления;
- В-адрено-блокаторы (бисопролол, карведилол и др) применяются с целью снижения давления и урежения ритма, если у пациента развиваются нарушения ритма сердца с повышением частоты сердечных сокращений;
- антиагреганты (аспирин и его модификации – кардиомагнил, аспирин Кардио, тромбо Асс и др) и антикоагулянты (гепарин, фраксипарин) назначаются для предупреждения повышенной свертываемости крови с образованием тромбов в сосудах или сердце;
- нитраты (нитроглицерин и его аналоги – нитроминт, нитроспрей, нитросорбид, моночинкве) назначаются, если у больного с пороком сердца развивается стенокардия (вследствие недостаточного кровоснабжения гипертрофированной сердечной мышцы).
Кардиохирургические методы лечения являются радикальным способом коррекции порока. Из них применяются комиссуротомия при стенозе (рессечение рубцовых спаек на створках клапана), подшивание несмыкающихся створок, расширение небольшого по площади стеноза с помощью зонда, подведенного к сердцу через сосуды, протезирование клапанов (иссечение своего клапана и замена его искусственным).
Кроме перечисленных методов лечения, пациенту необходимо вести определенный образ жизни, например:
- рационально питаться, соблюдать диету с ограничением поваренной соли, объема выпиваемой жидкости, продуктов с повышенным содержанием холестерина (жирные сорта мяса, рыбы, птицы и сыра, маргарин, яйца), с исключением жареных, острых, соленых блюд, копченостей.
- чаще гулять на свежем воздухе;
- исключить занятия спортом;
- ограничить физические и психоэмоциональные нагрузки (меньше испытывать стрессы и нервничать);
- организовать режим дня с рациональным распределением труда и отдыха, и с достаточным по продолжительности сном;
- беременной женщине с приобретенным пороком сердца регулярно посещать женскую консультацию, кардиолога или кардиохирурга для принятия решения о возможности сохранения беременности с выбором метода оптимального родоразрешения (как правило, путем кесарева сечения).
Профилактика приобретенных пороков сердца
Так как основной причиной развития данных заболеваний является ревматизм, профилактика направлена на своевременное излечение заболеваний, вызываемых стрептококком (ангина, хронический тонзиллит, скарлатина) с помощью антибиотиков, санацию хронических очагов инфекции в организме (хронический фарингит, кариозные зубы и др). Это первичная профилактика. Вторичная профилактика применяется у пациентов с уже имеющимся ревматическим процессом и осуществляется посредством ежегодных курсов инъекций антибиотика бициллина и приемом противовоспалительных препаратов.
Прогноз
Несмотря на то, что стадия компенсации (без клинических проявлений) некоторых пороков сердца исчисляется десятилетиями, общая продолжительность жизни может сокращаться, так как сердце неминуемо «изнашивается», развивается сердечная недостаточность с нарушением кровоснабжения и питания всех органов и тканей, что и приводит к летальному исходу. То есть прогноз для жизни неблагоприятный.
Также прогноз определяется возможностью развития жизнеугрожающих состояний (отек легких, острая сердечная недостаточность) и присоединения осложнений (тромбоэмболические осложнения, нарушения ритма сердца, затяжные бронхиты и пневмонии). При хирургической коррекции порока прогноз для жизни благоприятный при условии приема медикаментозных препаратов по назначению врача и профилактики развития осложнений.
Вопросы для тестового контроля
1. Пороки сердца – это…
2. Основные причины приобретенных пороков сердца – это…
3. Митральный клапан в норме состоит из …
4. Характерные проявления митрального стеноза – это…
5. Инструментальная диагностика митрального стеноза – это…
6. Осложнения митрального стеноза со стороны малого круга кровообращения – это…
7. Осложнения митрального стеноза со стороны большого круга кровообращения – это…
8. Прямые признаки (клапанные симптомы) при диагностике митрального стеноза – это…
9. Миксома сердца – это…
10. 2 стадия митрального стеноза – это…
Ситуационные задачи
№ 1 Пациентка С, 46 лет, поступила в клинику с жалобами на интенсивную боль, похолодание правой голени, возникшие около двух часов назад без видимой причины, одышку при умеренных физических нагрузках (подъем по лестнице на 1-2 этажа), ночной кашель с отделением небольшого количества мокроты, периодически возникающее при нагрузках ощущение учащенного сердцебиения, ноющие боли в области сердца, купирующиеся приемом валидола. В детстве однократно перенесла двустороннюю гнойную ангину, в дальнейшем чувствовала себя удовлетворительно. С 30 лет стала отмечать одышку при физических нагрузках, которая постепенно нарастала. С 35 лет беспокоят приступы учащенного неритмичного сердцебиения, которые купировались введением новокаинамида. От предложенного оперативного вмешательства отказывалась. Принимала аллапинин, верошпирон, эналаприл, тромбо-АСС, с некоторым эффектом. Месяц назад развился затяжной приступ учащенного сердцебиения, которые бригаде СМП не удалось купировать новокаинамидом. Было рекомендовано заменить аллапинин на дигоксин в сочетании с обзиданом, в остальном лечение продолжить. Одышка заметно увеличилась, по ночам появился влажный кашель.
При осмотре состояние средней тяжести. Кожа правой голени холодная, бледная, пульсация на тыльной артерии стопы не определяется. Голени и стопы пастозны. ЧД - 20 в минуту, дыхание жесткое, в базальных отделах справа выслушиваются единичные незвонкие влажные мелкопузырчатые хрипы. Правая граница сердца - по правому краю грудины, верхняя - по верхнему краю III ребра, левая - по левой среднеключичной линии. Пальпируется пульсация вIII—IV межреберье слева от грудины. ЧСС - 76 в минуту, ритм неправильный, дефицита пульса нет. Первый тон на верхушке несколько усилен, определяется акцент второго тона во II межреберье слева от грудины. На верхушке выслушивается шум после второго тона, который усиливается в положении лежа на левом боку. АД - 110/70 мм рт. ст. Живот мягкий, безболезненный, печень и селезенка не увеличены.
В анализах крови: гемоглобин - 13,5 г%, эритроциты - 4,1 млн, лейкоциты - 4,9 тыс., лейкоцитарная формула не изменена, тромбоциты - 195 тыс., СОЭ - 7 мм/ч, общий белок - 7,8 г%, альбумин - 4,1 г%, глюкоза - 101 мг%, креатинин - 1,2 мг%, общий билирубин - 1,0 мг%, прямой билирубин - 0,2 мг%, СРВ +, латекс-тест отрицательный, АСЛО ниже 200 ед.
На рентгенограммах грудной клетки сосудистый рисунок легких усилен, по левому контуру увеличены вторая и третья дуги, в первой косой проекции пищевод отклоняется по дуге большого радиуса, плевральные синусы свободны.
 2020-08-05
2020-08-05 128
128








