ВВЕДЕНИЕ
Кишечная непроходимость - это заболевание, характеризующееся частичным или полным нарушением продвижения кишечного содержимого по пищеварительному тракту.
Актуальность темы: Острая кишечная непроходимость является одной из наиболее частых причин острого живота. Кишечная непроходимость возникает в том случае, когда нарушается нормальное перистальтическое продвижение кишечного содержимого. При этом заболевании всегда требуется срочная госпитализация и операция и, следовательно, быстрое и правильное распознавание. До настоящего времени острая кишечная непроходимость (ОКН) продолжает оставаться одной из актуальных и сложных проблем экстренной хирургии. Частота среди всех заболеваний брюшной полости 8-9%. Послеоперационная летальность остаётся высокой и колеблется по данным разных авторов от 2-3% до 18-25%, не имея тенденции к снижению.
Неблагоприятные исходы объясняются не только увеличением контингента больных с ОКН пожилого возраста, но и недостатками организационного плана, поздней обращаемостью (поступление в стационар до 30% после суток), нарастание числа оперативных вмешательств на органах брюшной полости (в том числе спаечной ОКН), несоблюдение принципов обследования и лечения больных, недостаточная эффективность лечебных мероприятий в послеоперационном периоде, высокий процент осложнений.
Проблема выбора рациональных способов диагностики и лечения кишечной непроходимости является актуальной и до конца не решённой. К настоящему времени разработано множество методов лечения различных форм острой кишечной непроходимости, позволяющих эффективно воздействовать на многие этиологические и патогенетические звенья процесса. Кишечная непроходимость наблюдается в большинстве случаев в возрасте 30-60 лет, у мужчин несколько чаще, чем у женщин. Среди всех острых хирургических заболеваний органов брюшной полости непроходимость наблюдается в 3,5-9% случаев.
Цель исследования: Выявить возможные причины кишечной непроходимости, объяснить этиологию и патогенез данной патологии, изучить методы диагностики, принципы лечения и оказание неотложной помощи при кишечной непроходимости.
Объектом исследования является кишечная непроходимость.
Предмет исследования: современные принципы диагностики, лечения и оказание неотложной помощи при кишечной непроходимости.
Задачи исследования:
1. Изучить теоретически;
2. Проанализировать причины кишечной непроходимости;
3. Провести анализ статистических данных об уровне заболеваемости кишечной непроходимости в г. Братске;
4. Изучить и проанализировать тактику фельдшера при оказании неотложной помощи;
5. Выявить наиболее эффективные методы лечения;
6. Выявить наиболее эффективные методы оказания неотложной помощи.
База исследования: хирургическое отделение ОГАУЗ БГБ №1.
Современные представления о кишечной непроходимости
Классификация кишечной непроходимости
По морфофункциональным признакам:
1. Динамическая (функциональная) кишечная непроходимость –нарушена двигательная функция кишечной стенки без механического препятствия для продвижения кишечного содержимого:
- Паралитическая кишечная непроходимость (в результате снижения тонуса миоцитов кишок);
- Спастическая кишечная непроходимость (в результате повышения тонуса).
2. Механическая кишечная непроходимость - окклюзия кишечной трубки на каком-либо уровне, что и обусловливает нарушение кишечного транзита:
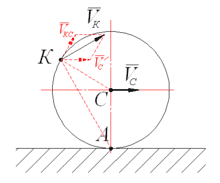
- Странгуляционная кишечная непроходимость (лат. Strangulatio-«удушение») - возникает при сдавлении брыжейки кишки, что приводит к нарушению питания. Классическими примерами странгуляционной кишечной непроходимости являются заворот, узлообразование и ущемление (см. Приложение 1);
- Обтурационная кишечная непроходимость (лат. obturatio -«закупорка») - возникает при механическом препятствии продвижению кишечного содержимого:
a. внутрикишечная без связи со стенкой кишки - причиной могут быть крупные желчные камни, попавшие в просвет кишки через внутренний желчный свищ, каловые камни, гельминты, инородные тела;
b. внутрикишечная, исходящая из стенки кишки - опухоли, рубцовые стенозы;
c. внекишечная - опухоль, кисты (см. Приложение 2).
3. Смешанная непроходимость кишечника (сочетание странгуляции и обтурации):
- Инвагинационная кишечная непроходимость как результат инвагинации (см. Приложение 3);
- Спаечная кишечная непроходимость, развивающаяся за счёт сдавления кишечника спайками брюшной полости.
По клиническому течению:
1. Острая;
2. Хроническая.
По уровню непроходимости:
1. Высокая (тонкокишечная, дистальнее связки Трейца до баугиниевой заслонки);
2. Низкая (толстокишечная, дистальнее баугиниевой заслонки).
По пассажу химуса:
1. Полная;
2. Частичная.
По происхождению:
1. Врождённая;
2. Приобретённая.
Этиология и патогенез кишечной непроходимости
В этиологии острой кишечной непроходимости выделяют предрасполагающие и производящие факторы.
К предрасполагающим факторам относят анатомо-морфологические изменения в брюшной полости:
- спайки и сращения в брюшной полости, различные плотные образования в просвете кишечника (каловые и желчные камни, глисты, опухоли и др.);
- врожденные аномалии развития кишечника (фиксированный дивертикул Меккеля, аномалии поворота кишечной трубки, избыточная длина кишки и ее брыжейки, карманы в париетальной брюшине и др.);
- избыточная мобильность различных отделов кишечной трубки.
К производящим причинам относят:
- чрезмерную двигательную активность кишки;
- спастические ее состояния;
- обильный прием пищи, особенно богатой трудноперевариваемой клетчаткой;
- резкое повышение внутрибрюшного давления и другие причины, которые могут реализовать воздействие предрасполагающих факторов и привести к развитию синдрома острой кишечной непроходимости.
Основное место в этиологии острой кишечной непроходимости занимает спаечный процесс в брюшной полости, развивающийся как после воспалительных заболеваний, так и после оперативных вмешательств, что встречается гораздо чаще. Из последних, доминирующее положение принадлежит аппендэктомии, как наиболее частой абдоминальной операции, на втором месте – гинекологические оперативные вмешательства.
Этиология механической кишечной непроходимости
Предрасполагающие факторы при механической кишечной непроходимости:
- врождённая долихосигма (удлинение сигмовидной кишки);
- подвижная слепая кишка;
- дополнительные карманы и складки брюшины;
- спаечный процесс в брюшной полости;
- удлинение сигмовидной кишки в старческом возрасте;
- грыжи передней брюшной стенки и внутренние грыжи.
Причинами могут стать доброкачественные и злокачественные опухоли различных отделов кишечника, приводящие к обтурационной непроходимости. Обтурация может возникнуть также вследствие сдавления кишечной трубки опухолью извне, исходящей из соседних органов, а также сужения просвета кишечника в результате перифокальной, опухолевой или воспалительной инфильтрации. При поражении от трех до пяти лимфатических узлов брыжейки кишечника и опухолевом генезе кишечной непроходимости излечиваемость составляет 99 процентов. Экзофитные опухоли (либо полипы) тонкой кишки, а также дивертикул Меккеля могут обусловить инвагинацию.
Для других видов непроходимости в качестве провоцирующих факторов нередко выступают изменения моторики кишечника, связанные с изменением пищевого режима:
- употребление большого количества высококалорийной пищи;
- обильный приём пищи на фоне длительного голодания (возможен заворот тонкой кишки);
- переход с грудного вскармливания на искусственное у детей первого года жизни.
Этиология динамической кишечной непроходимости
Чаще всего возникает паралитическая непроходимость, развивающаяся в результате:
- травмы (позвоночника, таза);
- нарушение водно-солевого баланса;
- мочекаменная болезнь сопровождается параличом кишечника;
- метаболических расстройств (гипокалиемия);
- тромбоз сосудов кишечника;
- кровотечения в брюшную полость;
- острые воспалительные заболевания органов брюшной полости.
Все острые хирургические заболевания органов брюшной полости, которые потенциально могут привести к перитониту, протекают с явлениями пареза кишечника. Снижение перистальтической активности желудочно-кишечного тракта отмечают при ограничении физической активности (постельный режим) и в результате длительно не купируемой жёлчной или почечной колики.
Спастическую кишечную непроходимость вызывают:
- поражения головного или спинного мозга (метастазы злокачественных опухолей, спинная сухотка и др.);
- отравление солями тяжёлых металлов (например, свинцом);
- истерия.
Прекращение или резкое замедление пассажа кишечного химуса при всех формах непроходимости кишечника приводит к переполнению приводящей петли поступающими пищеварительными соками (желудочный, кишечный, панкреатический сок, желчь, слюна – всего около 6-8 л), воздухом, проникающим в желудок и кишечник при глотательных движениях.
В результате жизнедеятельности микроорганизмов и реакции органических кислот в кишке накапливаются газы. Всасывание жидкости и газов в измененной стенке кишки прекращается, давление в кишке возрастает, резко увеличивается ее диаметр. Сосуды стенки кишки сдавливаются, в капиллярах образуются тромбы. Раздутая приводящая петля становится отечной, приобретает багровую окраску, перистальтика замедляется, а затем прекращается. В просвет кишки и в полость брюшины начинает выделяться значительное количество отечной жидкости.
На слизистой оболочке на протяжении 30-40 см выше препятствия появляются кровоизлияния, а затем очаги некроза. Из-за изменений в стенке приводящей петли кишки нарушается защитный слизистый барьер, препятствующий в нормальных условиях проникновению бактериальных токсинов из просвета кишки в полость брюшины и в кровь, стенка кишки становится проницаемой для бактерий. Микроорганизмы проникают в полость брюшины – возникает перитонит. В этом периоде болезни при отсутствии адекватной медицинской помощи синдром системной реакции на воспаление переходит в сепсис и полиорганную недостаточность.
На фоне гиповолемии и дегидратации потеря жидкости достигает 10% массы тела больного, возникает гемоконцентрация, относительное увеличение содержания гемоглобина и увеличение гематокрита. Минутный и ударный объемы сердца уменьшаются. Развивается централизация кровообращения, дальнейшее ухудшение микроциркуляции в жизненно важных органах и во всех тканях организма, гипоксия тканей с синдромом диссеминированного внутрисосудистого свертывания, гиповолемический шок.
Патофизиологические изменения в организме быстрее возникают при высокой (тощая и подвздошная кишка) тонкокишечной непроходимости. При низкой толстокишечной непроходимости развитие указанных выше процессов замедлено.
 2020-10-11
2020-10-11 640
640