2 типа поликлиник:
· объединенные с больницами;
· самостоятельные.
Организационная структура городской поликлиники:
1)руководство поликлиники:
♣ главный врач;
♣ заместитель главного врача по лечебной работе;
♣ заместитель главного врача по клинико-экспертной работе;
♣ заместитель главного врача по административно- хозяйственной части.
2) регистратура, задачи:
а) осуществление записи на прием к врачам;
б) регулирование интенсивности потока пациентов;
в) своевременный подбор документации.
3) профилактическое подразделение – кабинет доврачебного приема;
4)Лечебно – профилактические подразделения:
а) терапевтическое отделение;
б) кабинет для оказания помощи подросткам;
в) хирургическое отделение или кабинет;
г) травматическое отделение или кабинет;
д) офтальмологическое отделение или кабинет;
е) лор- кабинет;
ж) кабинет невропатолога;
з) кабинет инфекционных болезней;
и) отделение реабилитации и восстановительного лечения;
к) дневной стационар;
л) физиокабинет;
м) процедурный кабинет.
5) вспомогательные диагностические подразделения:
а) рентген – кабинет;
б) клинико-биохимическая лаборатория;
в) кабинет функциональной диагностики;
г) кабинет учета и медицинской статистики;
д) хозрасчетное отделение;
е) отделение платных видов помощи.
6) административно – хозяйственная часть.
ОСНОВНЫЕ РАЗДЕЛЫ РАБОТЫ ПОЛИКЛИНИКИ
(1) Лечебно – диагностическая работа: экспертиза временной нетрудоспособности и направление на медицинскую экспертизу;
(2) Профилактическая работа:
~ санитарно – противоэпидемическая работа;
~ диспансеризация больных;
(3) Организационно – методическая работа:
~ управление;
~ планирование;
~ статистический учет и отчетность;
~ анализ деятельности;
~ повышение квалификации;
(4) Организационно – массовая работа:
~ санитарно – гигиеническое обучение населения;
~ пропаганда ЗОЖ:
а) устный (лекция);
б) печатный (бюллетень, брошюра, книга);
в) наглядный (диаграммы, чертежи, слайды);
г) комбинированный (телевидение, эстрада).
ОРГАНИЗАЦИОННО – МЕТОДИЧЕСКАЯ РАБОТА
Ведение документации:
► учетная документация:
1) статистический талон амбулаторного пациента, форма № 025/ у;
2) медицинская карта амбулаторного больного, форма № 025/ у;
3) листок нетрудоспособности;
4) направление на МСЭК, форма № 088;
5) контрольная карта диспансерного наблюдения, форма № 030;
6) направление на консультации во все вспомогательные кабинеты, форма № 028;
7) экстренное извещение об инфекционном заболевании или подозрении на него, Форма № 058; в течение 12 часов должно быть направлено в соответствующие учреждения федеральной службы;
8) журнал учета инфекционной заболеваемости, форма № 060;
9) анализы всякие.
► отчетная документация:
1) сведения о ЛПУ (годовой отчет, форма № 30);
2) сведения о причинах временной нетрудоспособности, форма № 16 ВН;
3) сведения о медицинских кадрах, форма № 17;
4) сведения о деятельности ЛПУ, функционирующего в системе ОМС, форма 52.
ОРГАНИЗАЦИОННО – МЕТОДИЧЕСКИЕ ПРИНЦИПЫ РАБОТЫ ПОЛИКЛИНИКИ
1) участковость – закрепление за врачебной должностью нормативного числа населения.
Нормативы:
а) терапевт – 1700 жителей старше 15 лет;
б) врач общей практики – 1500 жителей старше 15 лет;
в) семейный врач – 1200 человек всех возрастов.
2) широкое использование диспансерного метода (систематическое активное наблюдение за состоянием здоровья определенного контингента людей);
3) доступность и профилактическая направленность.
ОСНОВНЫЕ ПЛАНОВО НОРМАТИВНЫЕ ПОКАЗАТЕЛИ РАБОТЫ УЧАСТКОВОГО
ТЕРАПЕВТА
а) норматив участковости;
б) норма нагрузки – 5 посещений / час на амбулаторном приеме + 2 человека/ час на дому.
в) штатный норматив – 5, 9 должностей на 10000 населения в возрасте 15 лет и старше.
ФУНКЦИЯ ВРАЧЕБНОЙ ДОЛЖНОСТИ
Ф = ((5 х 3) + (2 х 4)) х число рабочих дней в году => 5520 посещений больных/ год, где
5 – число человек; 3 – часы амбулаторного приема;
2 - число человек; 4 – часы приема на дому.
Главный врач имеет право снизить нормативные нагрузки, при их ↓ функция врачебной должности ↓.
ПРОФИЛАКТИЧЕСКАЯ РАБОТА
Профилактика – система мероприятий, направленных на предупреждение заболеваний и устранение вредных факторов риска.
3 вида профилактики:
1) первичная (общегосударственные мероприятия); законодательства – конституция РФ, закон об охране окружающей среды, закон о санитарно – эпидемиологическом благополучии населения + беседа врача с больным;
2) вторичная - диспансеризация – метод активного динамического наблюдения за состоянием здоровья отдельных групп населения, направленный на укрепление и сохранение их здоровья. Проводится в виде профосмотра.
Контингенты:
♣ учащиеся средних и высших учебных заведений;
♣ рабочие промышленных предприятий;
♣ врачи;
♣ дети и подростки.
В зависимости от состояния и возраста:
♠ лица с хроническими заболеваниями;
♠ инвалиды, ветераны, блокадники;
♠ перенесшие чернобыльскую аварию;
♠ беременные;
♠ спортсмены.
Скрининг – выявление круп риска на определенное заболевание, он существует в виде анкетирования.
3) третичная - реабилитация:
♥ социальная;
♥ трудовая;
♥ психологическая;
♥ медицинская.
ОЦЕНКА КАЧЕСТВА И ЭФФЕКТИВНОСТИ ДИСПАНСЕРИЗАЦИИ
1) качество – охват диспансерным наблюдением, % ненаблюдавшихся втечение года, охват социально – оздоровительными и лечебно – профилактическими мероприятиями (санаторно-курортное лечение, диетическое питание, рациональное трудоустройство);
2) эффективность – по динамике заболеваемости и болезненности; по динамике заболеваемости с временной утратой трудоспособности (ВУТ) для работающих; по динамике основной и сопутствующей патологии; по госпитализируемой заболеваемости, по инвалидизации.
Исходы диспансеризации:
- выздоровление;
- улучшение;
- без перемен;
- ухудшение.
ОЦЕНКА ДЕЯТЕЛЬНОСТИ ГОРОДСКОЙ ПОЛИКЛИНИКИ
Деятельность оценивается на основании вычисления количественных и качественных показателей по данным годового отчета, форма № 30.
 Основные количественные показатели:
Основные количественные показатели:
1) укомплектованность врачебных должностей =
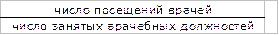 2) нагрузка на врачебную должность за год, за месяц, час приема =
2) нагрузка на врачебную должность за год, за месяц, час приема =
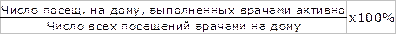 3) активности посещений на дому =
3) активности посещений на дому =
=
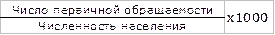 Основные качественные показатели:
Основные качественные показатели:
1) уровень общей заболеваемости =
~ 1100 – 1200 ‰, в Питере – 900 – 1000 ‰.
2) структура общей заболеваемости;
3) уровень выявления инфекционных заболеваний;
4) структура инфекционной заболеваемости;
5) охват инфекционных больных госпитализацией;
6) уровень с ВУТ в случаях и днях;
7) структура заболеваемости с ВУТ;
8) средняя продолжительность 1 случая нетрудоспособности;
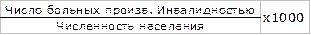 9) первичная инвалидность =
9) первичная инвалидность =
10) структура первичной инвалидности;
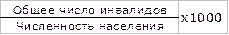
11) общая инвалидность =
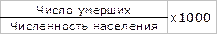 12) смертность на дому =
12) смертность на дому =
13) число запущенных случаев онкологических заболеваний;
14) число запущенных случаев туберкулеза.
ОРГАНИЗАЦИОННЫЕ ОСНОВЫ ВРАЧА ОБЩЕЙ ПРАКТИКИ (СЕМЕЙНОГО ВРАЧА)
Приказ № 237 от 26. 08. 1992г. «о поэтапном переходе к организации первичной медицинской помощи по принципу врача общей практики»
Обязанности:
1) проведение санитарно – просветительной работы по воспитанию населения ЗОЖ, предупреждение развития заболеваний;
2) осуществлять профилактическую работу, направленную на выявление ранних и скрытых форм заболевания;
3) осуществление динамического наблюдения за состоянием здоровья пациента; в проведении любых исследований;
4) оказание срочной помощи;
5) своевременная консультация и госпитализация;
6) проведение лечебных и реабилитационных мер в объеме, соответствующем требованиям квалифицированной помощи;
7) экспертиза временной нетрудоспособности;
8) организация медико-социальной и бытовой помощи совместно с формами социальной защиты и службами милосердия;
9) оказание помощи семье по вопросам вскармливания, воспитания детей, подготовке их к учреждениям профилактической ориентации; этика, психология;
10) ведение утвержденных форм документов.
Врачи общей практики являются специалистами широкого профиля в основном врачебной специализации, способной оказать амбулаторную помощь, первое звено на догоспитальном этапе.
На должность врача назначается специалист, освоивший программу подготовки, и получает сертификат.
ФОРМА РАБОТЫ
1) индивидуальная;
2) совместно с другими врачами.
Бригада врачей включает разных специалистов + социальные работники; осуществляется как в государственных медицинских учреждениях, так и в негосударственных (коллектив, кооператив); в порядке частной практики можно работать по контракту с государственным страхованием.
Контингент обслуживания формируется с учетом выбора врача. Численность и состав определяется условиями контракта.
Амбулатории должны быть оснащены приборами для обследования зрения, ЛОР – органов, экспресс - тестов, по биохимическим жидкостям.
Современная поликлиника является крупным многопрофильным лечебно – профилактическим учреждением, предназначенным оказывать медицинскую помощь на амбулаторном приеме и на дому, а так же осуществлять комплекс профилактических мер по оздоровлению населения и предупреждения заболевания.
ЛЕКЦИЯ № 8 «МЕДИКО – СОЦИАЛЬНЫЕ АСПЕКТЫ ОХРАНЫ МАТЕРИНСТВА И ДЕТСТВА»
Охрана материнства и детства – система государственных, общественных, медицинских мероприятий, направленных на сохранение и укрепление здоровья ♀ и детей; создание оптимальных условий для рождения и развития здорового ребенка.
В России государственная поддержка материнства и детства:
1) конституция РФ ст. 7, 38;
2) основы законодательства РФ «об охране здоровья граждан»;
3) закон о дополнительных мерах об охране материнства и детства.
А) Определены декретные отпуска:
♥ нормальное течение – 140 дней (70 до и 70 после родов);
♥ с осложнениями – 156 дней (70 до и 86 после родов);
♥ многоплодная беременность – 194 дня (84 до и 110 после родов).
Б) ↑ пособие ♀, вставших на учет в ранние сроки (до 12 недель) до размера минимальной заработной платы.
4) закон «о предоставлении отпуска по беременности и родам; при многоплодной беременности с 28 недель, с нормальным течением- с 30 недель»;
5) приказ «о совершенствовании медицинской помощи детям подросткового возраста»; обслуживание детей с 14 до 18 лет переводится в детское амбулаторно-поликлиническое учреждение;
6) закон «о создании федеральной системы эпидемиологического (?) мониторинга врожденных и наследственных заболеваний и пороков у детей» ~ специализированная помощь детям с отклонениями.
7) закон «о мерах по снижению заболеваемости паротита и корью» - плановая и дополнительная иммунизация.
Основные показатели, определяющие детское здоровье:
А) младенческая смертность (до 1 года), в настоящее время 13 ‰ (раньше – 17 ‰).
Причины снижения:
1) увеличились финансовые затраты;
2) интеграция медицинской и социальной помощи семьям с детьми;
3) дородовая диагностика заболеваний;
4) вакцинопрофилактика детских болезней;
5) улучшение неотложной помощи детям.
Смертность до года:
1 место - состояние перинатального периода (до родов, во время, 1-я неделя);
2 место - врожденные аномалии;
3 место – болезни органов дыхания.
Смертность после 1 года: несчастные случаи, отравления, травмы; тенденция к формированию хронических форм + социально – значимые заболевания (наркомания, токсикомания, алкоголизм) => снижение адаптации.
Б) детская инвалидность:
Причины:
1) болезни нервной системы и органов чувств – 50 % ДЦП;
2) психические расстройства (70 % умственная отсталость);
3) врожденные аномалии развития (сердца и системы кровообращения).
Если некачественная медицинская помощь, то основная причина:
1) низкая квалификация врачей педиатров;
2) недостаточное финансирование материально – технической базы;
3) отсутствие необходимых медикаментов.
В) физическое развитие, 3 группы показателей:
1) антропометрические (рост, вес, окружность головы и грудной клетки);
2) физиометрические (физиологические характеристики);
3) соматоскопические (телосложение, осанка, форма грудной клетки, головы).
Сейчас дети с недостаточной массой тела и ростом, снижением функции жизненно - важных органов – синдром астенизации физического развития. Причины:
а) ухудшение качества питания;
б) гиподинамия;
в) интенсификация процессов обучения.
Г) нервно – психическое здоровье детей – каждые 10 лет в среднем ↑ на 10 – 15 %;
70 % - причина инвалидности с детства, 35% - непригодность к военной службе.
ОСНОВНЫЕ НАПРАВЛЕНИЯ СОВЕРШЕНСТВОВАНИЯ СЛУЖБЫ ОХРАНЫ ЗДОРОВЬЯ ЖЕНЩИН И ДЕТЕЙ.
(1) совершенствование планирования семьи.
Документы: основы законодательства РФ по охране здоровья граждан, ст. 22, 23, 35, 36.
22 ст. – каждый гражданин имеет право по медицинским показаниям на бесплатную консультацию по вопросам планирования семьи;
23 ст. – права беременных ♀ - государство обеспечивает работу с условиями, соответствующими их состоянию здоровья;
35 ст. – искусственное оплодотворение и имплантация эмбрионов (ЭКО);
36 ст. – вопрос об абортах – каждая ♀ имеет право самостоятельно решать вопрос о материнстве.
(2) акушеро – гинекологическая помощь. Стандартизация протоколов ведения нормальной беременности и родов. По каждому заболеванию есть стандарт.
(3) наращивание объема вакцинопрофилактики, обеспеченность необходимыми ресурсами. Профилактические осмотры детей, витаминной недостаточности ♀ и детей.
(4) поэтапный перевод оказания медицинской помощи детям 14 – 18 лет педиатрической службой.
(5) предотвращение негативного влияния неадекватной физической нагрузки на школьника.
(6) развитие межрегиональных связей по оказанию специализированной помощи детям.
ЭТАПЫ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ДЕТЯМ И ♀
1. формирование здоровой девочки кА будущей матери;
2. до наступления беременности – лечебно – профилактическая помощь, медико – профилактические центры по планированию семьи;
3. антенатальная охрана плода, особенно на 1- 2 неделях беременности и на последней;
4. интранатальная охрана плода (мероприятия по профилактике осложнений плода – в родильном доме);
5. охрана здоровья новорожденного и матери в послеродовый период (иммунизация детей, удельный вес детей на грудном вскармливании);
6. охрана здоровья ребенка до поступления в школу – сбалансированное питание, адекватное физическое развитие;
7. охрана здоровья школьника – пропаганда ЗОЖ, физическое воспитание.
ОСНОВНЫЕ ПРИНЦИПЫ ОРГАНИЗАЦИИ МЕДИЦИНСКОЙ ПОМОЩИ ДЕТЯМ И ♀
1* принцип ОМС – предусмотренное оказание медицинской помощи по программе ОМС;
2* государственный характер – приказы, законы, штаты, нормативные нагрузки;
3* принцип объединения – стационарного и амбулаторно-поликлинического типа – ЖК, роддома, единые учетные и отчетные формы…
4* принцип правовой защиты (свой юрист);
5* принцип участковости: 1 участковый гинеколог – 4000 ♀ всех возрастов и 3000 старше 15 лет; 1 педиатр – 800 детей и 40- 50 детей 1-го года жизни;
6* метод диспансеризации.
ТИПЫ УЧРЕЖДЕНИЙ ОХРАНЫ МАТЕРИНСТВА И ДЕТСТВА
А) учреждения охраны материнства:
♥ ЖК;
♥ родильные дома;
♥ научно – исследовательский институт акушерства и гинекологии;
♥ перинатальные центры;
♥ медико-генетические консультации;
♥ центры планирования семьи и репродукции.
Б) учреждения охраны детства:
♣ детские поликлиники;
♣ детские стоматологические поликлиники;
♣ детские консультации;
♣ детская стоматологическая больница;
♣ инфекционная больница для детей;
♣ детская туберкулезная больница;
♣ детские санатории.
В) учреждения в зависимости от:
♦ возраста – детские ясли, сады, школы;
♦ состояния здоровья – специальные дошкольные и школьные учреждения для детей
с нарушенным состоянием здоровья;
♦ особенностей семьи ребенка- учреждения для детей сирот и без попечения
родителей.
ДЕТСКАЯ ПОЛИКЛИНИКА
Особенности: для профилактики инфекционной заболеваемости есть изоляторы с боксами, кабинеты участковых педиатров, узких врачей специалистов, здорового ребенка, восстановительного лечения, лечебно- диагностические кабинеты, социально- правовая и административно- хозяйственная части.
Основные задачи (4):
1) организация проведения профилактических мероприятий;
2) лечебно- консультативная помощь детям;
3) санитарно- просветительная работа по формированию ЗОЖ;
4) правильный и своевременный учет и отчетность, проведение врачебных конференций, семинаров, направление на повышение квалификации.
Разделы работы:
А) профилактическая (диспансеризация, профилактические осмотры, иммунизация, проведение противоэпидемических мероприятий, патронажная работа);
Б) лечебно- диагностическая работа;
В) организационно- массовая работа;
Г) учет и отчетность, организационно- методический раздел работы.
Патронажная работа:
1. дородовый патронаж – на последней неделе беременности совместно с ЖК;
2. посещение новорожденного в первые сутки после выписки из роддома;
3. ежемесячное наблюдение за здоровьем младенца 1-го года жизни;
4. осмотры ребенка 2-го года жизни 1 раз/ 3 месяца;
5. осмотры ребенка 3-го года жизни 1 раз/ 6 месяцев;
6. дошкольный период (3- 7 лет) 1 раз/ год;
7. осмотр школьников 1 раз/ год.
Учетные формы – история развития ребенка, прививочная карта, справка о нетрудоспособности родителей в связи с уходом за больным ребенком;
Отчетные формы - № 31 (о медицинской помощи детям, подросткам и школьникам).
Показатели отчета (для определения характеристики работы):
► заболеваемость всех детей;
► заболеваемость младенцев (1-го года жизни) по общим и нозологическим формам;
► младенческая смертность;
► удельный вес детей на грудном вскармливании до 3, до 6 месяцев, от 6 месяцев до
1 года;
► показатели, характеризующие профилактическую деятельность поликлиник;
► охват профосмотрами (%);
► удельный вес выявленных нарушений при осмотрах (↓ остроты зрения, слуха,
дефекты речи, сколиозы).
ЖЕНСКАЯ КОНСУЛЬТАЦИЯ
ЖК – учреждение амбулаторно-поликлинического типа. Основной учетный принцип – раннее взятие женщины на диспансерный учет + принцип правовой защиты.
Разделы работы соответствуют учреждениям детской и взрослой поликлиники:
1) диспансеризация беременных – профилактическая работа;
2) профилактические осмотры на выявление онкологических заболеваний.
Учетные формы:
►обменная карта беременной, роженицы, родильницы, форма № 113;
►индивидуальная карта беременной при поступлении в ЖК, форма № 111.
Отчетная форма: № 32- отчет о медицинской помощи беременной, роженице, родильнице.
1 показатель – своевременная постановка на учет;
2 показатель – поздняя постановка на учет (после 28 недель);
3 показатель – удельный вес беременных, закончивших родами в срок, преждевременными, абортами;
4 показатель – полнота обследования беременной терапевтом, другими специалистами, RW, как для ♀ в ранний срок, так и в поздний;
5 показатель – удельный вес заболеваний, осложняющих беременность, роды, послеродовый период;
6 показатель – мертворождаемость и перинатальная смертность (сквозной период).
РОДИЛЬНЫЙ ДОМ
РД – учреждение стационарного типа.
Имеется приемно-пропускной пункт и фильтр. 2 потока:
1 – имеют подозрение на инфекционное заболевание => в обсервационное отделение;
2 – без подозрения => а) с нормальным течением берем. => физиологическое отделение
б) с осложненным течением, неинфекционным заболеванием =>
=> отделение патологии беременности.
Учетная форма - № 113, история родов, журнал приема беременных и рожениц.
Отчетные формы – обычная форма как в стационаре:
1) № 14 – отчет деятельности стационара;
2) № 32 – второй раздел (первый заполняется в ЖК).
Показатели:
1. показатель эффективности деятельности родильного дома, удельный вес родов вне родильного дома, медицинская помощь при родах, % с медикаментозным обезболиванием;
2. показатель состояния здоровья матерей: объем осложнений в родах и послеродовом периоде; % нормальных родов; материнская смертность на 100000 родов, частота случаев кесаревого сечения;
3. показатели лечебно- профилактической помощи новорожденным: частота мертворожденных, число недоношенных, уровень заболеваемости новорожденных доношенных и недоношенных, показатель интранатальной, постнатальной, антенатальной смертности.
ЛЕКЦИЯ № 9 «ОБОБЩЕНИЕ МАТЕРИАЛА»
1) ОЗИЗ – наука, изучающая здоровье и его факторы его определяющие, деятельность учреждений здравоохранения, разрабатывает мероприятия по профилактике и укреплению здоровья и мероприятия по улучшению деятельности учреждений здравоохранения.
2) Здоровье – индивидуальное и популяционное.
Индивидуальное – состояние человека, которое обеспечивает оптимальное взаимоотношение организма с окружающей средой и способствует оптимизации основных видов жизнедеятельности. Виды жизнедеятельности (образ жизни) – трудовая деятельность и условия труда, хозяйственно – бытовая, питание, условия проживания, рекреационная деятельность, репродуктивная, социализаторская (уход за детьми, родственниками), уровень медицинской информированности, грамотности, гигиенической деятельности и активности.
Нужно обязательно соблюдать правила ЗОЖ (делать по утрам зарядку, контрастный душ, ограничивать себя во вредных продуктах), тем самым укрепляя ИММУНИТЕТ => оптимизация отношений с окружающей средой, легче адаптация, меньше утомляемость, заболеваемость => ЗДОРОВЬЕ.
3) Законодательные акты (утверждаются госдумой):
а) законодательство о здравоохранении;
б) конституция РФ ст.42, 43 (право на здоровье) право российского гражданина на охрану здоровья, на доступную бесплатную (детям, роды, скорая помощь, экстренные состояния) качественную медицинскую помощь;
в) концепция развития здравоохранения в РФ на отдельных территориях;
г) закон об обеспечении санитарно- эпидемиологического благополучия населения (закон об охране воздуха, обеспечении качественными продуктами);
д) закон о медицинском страховании.
4) Общая структура министерства здравоохранения и социального развития. Министр Зурабов. Целый ряд агенств (наша академия – федеральное агенство).
На уровне административных территорий есть органы здравоохранения – областные, местные, районные (комитеты) – управляют деятельностью учреждений здравоохранения:
♦ амбулаторно-поликлинические (поликлиники, ЖК…);
♦ стационарные – больницы специализированные, детские, санатории; есть коечный
фонд.
Помощь – скорая, стоматологическая, санаторно-курортная.
5) ЗДОРОВЬЕ (по ВОЗ) – состояние полного физического, психического и социального благополучия, а не только отсутствие заболеваний и физических дефектов.
6) Критерии здоровья:
а) заболеваемость;
б) медико-демографические показатели рождаемости, смертности, младенческой
смертности, естественного прироста, средняя продолжительность жизни;
в) инвалидность;
г) параметры физического развития.
д) психологическое благополучие (США)
7) Факторы, влияющие на здоровье людей:
50 % - образ жизни;
20 % - окружающая среда;
20 % - генетически обусловленные факторы;
10 % - медицинская деятельность, состояние здравоохранения.
8) Виды заболеваемости. Различать заболеваемость и болезненность!!!
Заболеваемость – регистрируется как первичное обращение (+острые формы заболевания) за медицинской помощью и регистрируется в статистическом талоне (+).
Болезненность – накопленная заболеваемость, учитываются все обращения в течение года. Используется для оценки деятельности медицинских работников.
Учет заболеваемости:
а) по обращаемости (общая, инфекционная, заболеваемость с ВУТ, заболеваемость важнейшими неэпидемическими заболеваниями, по данным госпитализации - госпитализированная);
б) по данным медицинских осмотров;
в) по данным о причинах смертности.
► общая заболеваемость – учетный документ – медицинская карта амбулаторного больного, статистический талон.
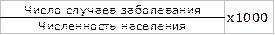 Общий уровень общей заболеваемости =
Общий уровень общей заболеваемости =
Структура заболеваемости (удельный вес от всех заболеваний на 100 %) – конкретное заболевание. Экстенсивный показатель, секторная диаграмма.
- болезни органов дыхания - > 40 %;
- болезни системы кровообращения;
- с ВУТ – болезни НС, ЖКТ.
По причинам смертности:
- болезни системы кровообращения; У каждой возрастной группы
- онкология; своя специфика и структура.
- травмы, отравления;
- ХНЗЛ.
Учет, отчет ежемесячный, ежеквартальный, за год…
Общие показатели: обращаемость за медицинской помощью 1200 (сейчас 600 на 1000
населения).
Специальные показатели.
► Инфекционная заболеваемость: уровень на 10000 населения; структура, сезонность, уровень (частота) – интенсивный показатель. Можно в динамике изображать – линейная диаграмма; столбиковая, радиальная.
► с ВУТ. Учетный документ – лист нетрудоспособности (дается врачом на 10 дней, при необходимости - продляют).
Отчетный документ – форма № 16 ВН.
а) число случаев на 100 работающих;
б) число дней на 100 работающих;
в) средняя длительность 1 случая нетрудоспособности.
Группы заболеваемости (часто, редко болеющие); число вновь выявленных патологий.
► госпитализированная заболеваемость – по числу.
Уровень, структура, частота совпадений диагнозов, летальность (число умерших среди заболевших) (не путать со смертностью - число умерших среди всего населения * на 100).
9) для характеристики поликлиники:
а) терапевт – 1700 жителей старше 15 лет;
б) врач общей практики – 1500 жителей старше 15 лет;
в) семейный врач – 1200 человек всех возрастов.
ФУНКЦИЯ ВРАЧЕБНОЙ ДОЛЖНОСТИ
Ф = ((5 х 3) + (2 х 4)) х число рабочих дней в году => 5520 посещений больных/ год, где
5 – число человек; 3 – часы амбулаторного приема;
2 - число человек; 4 – часы приема на дому.
10) Стационары – какие бывают, для чего (знать надо!).
Показатели:
а) число дней работы койки в году (обычно 340 дней);
б) длительность пребывания больного на койке (для страховой компании) 12 – 17 дней;
в) оборот койки (сколько больных проходит через койку).
11) по СЭС – «федеральная служба по надзору в сфере защиты прав потребителей и санитарно – эпидемиологического благополучия населения» (знать название полностью!!)
 2014-02-02
2014-02-02 690
690








