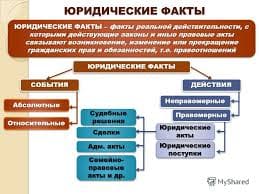
Фармакокинетика
Антагонисты рецепторов ангиотензина II
Представители группы:
1. лозартан (брозаар, вазотенз, лозап и др.)
2. вальсартан (диован);
3. кандесартан (атаканд);
4. термисартан (микардис, прайтор);
5. эпросартан (теветен);
6. ирбесартан (апровель).
Фармакодинамика:
1. блокада ангиотензиновых рецепторов I типа (АТ1-рецепторы) в корковом слое надпочечников, сосудов и сердца ® торможение высвобождения альдостерона ® предупреждение задержки ионов натрия и воды в организме ® понижение ОЦК;
2. блокада АТ1-рецепторов сосудов ® препятствие развитию спазма сосудов ® понижение общего периферического сопротивления;
3. блокада АТ1-рецепторов сердца ® предупреждение развития гипертрофии миокарда;
4. разгрузка малого круга кровообращения;
5. не понижают активность ангиотензинпревращающего фермента и, следовательно, не препятствуют ускорению распада сосудорасширяющих веществ (брадикинина).
Лозартан:
1. при пероральном приёме биодоступность – 23 - 33%;
2. начало действия – через 1 – 2 часа;
3. максимальный эффект – через 6 часов;
4. продолжительность действия – до 24 часов;
5. связь с белками плазмы крови – 92 – 99%;
6. метаболизируется в печени;
7. выводится с желчью (60%) и мочой.
Ирбесартан:
8. при пероральном приёме биодоступность – 60 - 80%;
9. начало действия – через 1,5 - 2 часа;
10. максимальный эффект – через 3 - 6 часов;
11. продолжительность действия – до 24 часов;
12. связь с белками плазмы крови – 90%;
13. метаболизируется в печени;
14. выводится с желчью (75%) и мочой.
Вальсартан:
15. при пероральном приёме биодоступность – 23%;
16. начало действия – через 2 часа;
17. максимальный эффект – через 4 - 5 часов;
18. продолжительность действия – до 24 часов;
19. связь с белками плазмы крови – 94 – 97%;
20. метаболизируется в печени;
21. выводится с желчью (70%) и мочой.
Классификация диуретиков:
I. По скорости и длительности действия:
1. быстрого действия (фуросемид и др.);
2. средней интенсивности и продолжительности действия (гипотиазид и др.);
3. медленного и длительного действия (спиронолактон и др.).
II. По силе клинического эффекта:
1. сильные (петлевые диуретики);
2. средние (тиазидные диуретики);
3. слабые (диакарб и калийсберегающие диуретики).
III. По влиянию на кислотно-щелочное равновесие:
1. вызывающие выраженный метаболический алкалоз (ртутные диуретики: промеран, меркузал ® не применяются из-за высокой токсичности);
2. вызывающие при длительном применении умеренный метаболический алкалоз (фуросемид, этакриновая кислота и др.);
3. вызывающие выраженный метаболический ацидоз (аммония хлорид, диакарб);
4. вызывающие при длительном применении умеренный метаболический ацидоз (амилорид, спиронолактон, триамтерен и др.).
IV. По влиянию на выведение ионов калия:
1. калийсберегающие (спиронолактон, триамтерен, амирорид)
2. калийнесберегающие (все остальные диуретики).
V. В зависимости от точки приложения действия диуретиков в нефроне почек:
1. действующие преимущественно в проксимальных канальцах нефрона:
- ингибиторы карбоангидразы (диакарб и др.);
- осмотические диуретики (маннитол, мочевина);
2. действующие преимущественно в области кортикального сегмента петли Генле (тиазидные и тиазидоподобные диуретики);
3. действующие на всём протяжении петли Генле («петлевые» диуретики);
4. действующие преимущественно в области дистальных сегментов нефрона (калийсберегающие диуретики).
 2014-02-24
2014-02-24 895
895