Универсальные методы жизнеобеспечения:
- успокоить пациента;
- если артериальное давление повышено или
нормальное - придать пациенту полусидячее поло
жение;
- ингаляция увлажненного кислорода через но
совые канюли. Маска менее приемлема, т.к. в состо
янии удушья она плохо переносится;
- пеногасители: ингаляция 30% водного раство
ра этилового спирта или 2-3 мл 10% спиртового ра
створа антифомсилана. В тяжелых случаях эндотра-
Амбулаторная кардиология
 хеальное введение 2-4 мл 96% раствора этилового спирта;
хеальное введение 2-4 мл 96% раствора этилового спирта;
- увеличение сопротивления дыханию - выдох
через трубку, опущенную в банку с водой;
- устранение гиперкатехоламинемии путем вве
дения в вену дроперидола или реланиума, или нар
котических анальгетиков.
Дифференцированные мероприятия:
• При токсическом отеке легких (ингаляция
фосгена, озона, окиси азота, окиси кадмия, монохлор-
метана и др.; эндотоксикоз при сепсисе, перитоните,
менингококковой и неклостридиальной анаэробной
инфекции, панкреатите, хантавирусном легочном
синдроме, тяжелых аллергозах, вдыхании токсичес
ких аэрозолей и дымов при пожаре) на догоспиталь
ном этапе вводится преднизолон в вену болюсом по
90-120 мг, до 1,2-2 г/сут. При ингаляционных пора
жениях - бекотид или другой ингаляционный глюко-
кортико стероид по 4 вдоха через каждые 10 мин до
полного опорожнения ингалятора, рассчитанного на
200-250 доз (В. Алексеев, В. Яковлев, 1996).
Для создания избыточного градиента с целью направления тока жидкости из интерстиция в сосудистое русло необходимо повысить онкотическое давление плазмы. В вену вводятся 10-20% раствор альбумина до 200-400 мл/сут. Немедленный вызов реанимационной бригады Скорой помощи. Интубация, искусственная вентиляция легких позволяют спасти даже больных с хантавирусным легочным синдромом (О.А. Алексеев, В.И. Рощупкин, 1997).
• При кардиогенном отеке легких мероприя
тия определяются цифрами артериального давления
(АД).
- Если АД повышено, сублингвально повторно
дается нитроглицерин, внутривенно вводится клофе-
лин 0,25% 1-1,5 мл на изотоническом растворе, ла-
зикс в дозе 40-80 мг, при необходимости повторно
морфин или реланиум. В тяжелых случаях - нитро-
пруссид натрия 30 мг или нитроглицерин 5-10 мг
внутривенно капельно. Натрия нитропруссид (на-
пипрус, ниприд) 30 мг в 400 мл глюкозы начинают
вводить со скоростью 6 кап./мин с постепенным уве
личением. Обязателен постоянный контроль АД, ко
торое не должно снижаться до цифр ниже 90/60 мм
рт. ст.! Побочными эффектами могут быть (кроме
гипотонии) рвота, боли в животе, аритмии. Наибо
лее удобная форма нитроглицерина для капельного
введения в вену - перлинганит - ампулы, содержа
щие 10 мл 0,1% раствора нитроглицерина в глюко
зе (1 мг в 1 мл). Вводится 0,01% раствор с началь
ной скоростью 25 мкг/мин, что соответствует 1 мл
0,01% раствора за 4 мин. Обязателен постоянный
контроль АД!
- При нормальных цифрах АД: нитроглицерин
сублингвально повторно, лазикс внутримышечно или
внутривенно в дозе 40-80 мг, реланиум или морфин
в вену. В тяжелых случаях - нитроглицерин внутри
венно капельно.
- Самая тяжелая клиническая ситуация - отек
легких при низких цифрах АД. Положение пациента лежа. Допамин внутривенно капельно: используются ампулы, содержащие 5 мл 0,5% раствора (25 мг сухого вещества) или 5 мл 4% раствора (200 мг сухого вещества). На 400 мл 5% глюкозы добавляют 200 мг допамина, начальная скорость введения 2-10 кап./мин.
Альтернативный вариант - введение добутами-на. Добутамин выпускается во флаконах по 20 мл и ампулах по 5 мл, содержащих 250 мг сухого вещества. Содержимое флакона или ампулы разводится в 400 мл 5% глюкозы. Введение капельное, начальная скорость введения 5-10 кап./мин. Если требуется длительное введение добутамина или допамина, дополнительно вводится норадреналин (на 400 мл жидкости 1 мл 0,1% раствора препарата).
Если удается повысить АД, вводятся лазикс, нитроглицерин.
Конкретные клинические ситуации
• При инфаркте миокарда необходимо хорошее
обезболивание (фентанил 0,005% 1-2 мл
струйно в вену в сочетании с 2-4 мл 0,25%
раствора дроперидола). Если позволяют циф
ры АД, капельно в вену вводится изокет (каж
дая ампула содержит 10 мг сухого вещества в
10 мл изотонического раствора хлорида нат
рия). На 500 мл инфузируемого раствора до
бавляют содержимое 5 ампул, вводят пре
парат капельно в вену, начальная скорость
3-7 кап./мин с последующим постепенным по
вышением. Обязателен постоянный контроль
АД!
• При пароксизмальной тахиаритмии - универ
сальные противоаритмические препараты (эт-
мозин, этацизин, кордарон, новокаинамид, при
желудочковой тахикардии - 10-15 мл 1% ра
створа лидокаина, капельно в вену панангин
20 мл, 4 ЕД простого инсулина на 250 мл 5%
глюкозы). При неэффективности однократно
го введения в вену антиаритмического препа
рата - электрическая деполяризация сердца!
• При митральном стенозе метод выбора - внут
ривенное введение морфина или его аналогов,
при нормальном или повышенном АД - 0,3-
0,5-1 мл пентамина или бензогексония, в за
висимости от цифр АД. При низких цифрах
АД целесообразно ввести в вену 30-90 мг
преднизолона.
Критерии транспортабельности пациента, перенесшего отек легких: исчезновение пенистой мокроты, влажных хрипов над всеми легочными полями, отсутствие повторного приступа удушья в горизонтальном положении больного, стабилизация числа дыханий 22-26 в 1 мин. В ходе транспортировки -ингаляция кислорода.
 Хроническая сердечная недостаточность
Хроническая сердечная недостаточность
Патогенез. Базовые понятия:
• Преднагрузка. Это степень диастолического
заполнения левого желудочка, определяющаяся ве
нозным возвратом крови к сердцу, давлением в ма
лом круге кровообращения. Наиболее адекватно уро
вень преднагрузки отражает конечное диастоличес-
кое давление в легочной артерии (КДДЛА).
• Постнагрузка - систолическое напряжение
миокарда, необходимое для изгнания крови. Прак
тически о постнагрузке судят по уровню внутриаор-
тального давления, общего периферического сопро
тивления.
• Закон Франка-Старлинга: увеличение диа
столического растяжения волокон миокарда (эквива
лент - конечное диастолическое давление в полости
левого желудочка - КДДЛЖ) до определенного мо
мента сопровождается усилением его сократимости,
нарастанием сердечного выброса (восходящее коле
но кривой). При дальнейшем растяжении сердца в
диастолу выброс остается тем же (не возрастает) -
плато кривой; если растяжение в диастолу еще бо
лее увеличивается, превысив 150% исходной длины
мышечных волокон, то сердечный выброс уменьша
ется (нисходящее колено кривой). При сердечной не
достаточности сердце работает в режиме «плато» или
«нисходящее колено» кривой Франка-Старлинга.
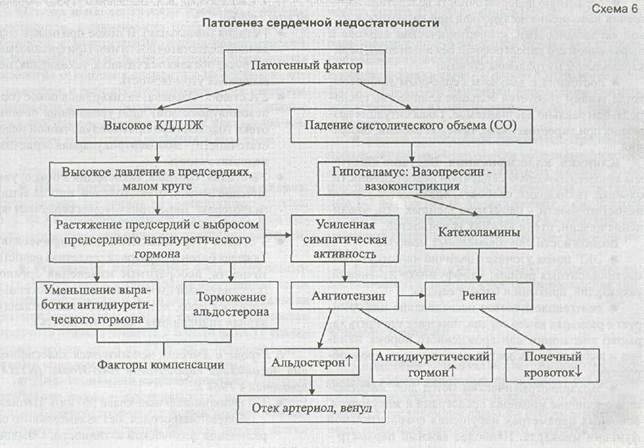
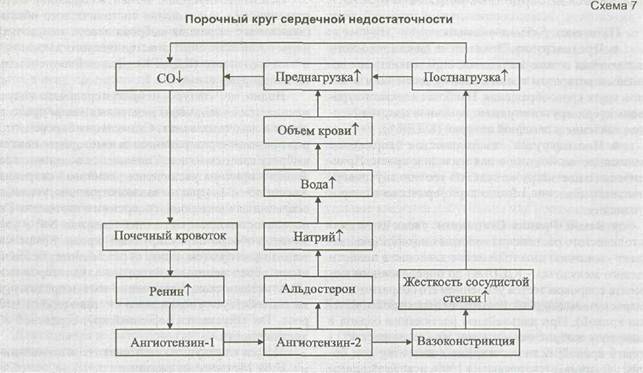
Основной «пусковой момент» сердечной недостаточности - уменьшение систолического объема (эквивалент - фракция выброса левого желудочка), нарастание конечного диастолического давления в левом желудочке (КДДЛЖ). Дальнейшие события иллюстрируют схемы 6 и 7.
Видно, что «запуск» нейрогуморального модуля начинается с увеличения давления в левом предсердии и в легочных венах. Стимуляция барорецепто-ров приводит к раздражению вазомоторного центра, выбросу катехоламинов. Уменьшение почечного кровотока - причина увеличения рениновой секреции. Ангиотензин-2 вызывает вазоконстрикцию, усиление секреции альдостерона, гиперсимпатикотонию. Ги-перальдостеронизм - причина задержки Na° и увеличения объема циркулирующей крови. Компенсаторные факторы (см. схему 6) оказываются бессильными перед ренин-ангиотензин-альдостероновой (РАА) активностью. Увеличение пост- и преднагрузки способствует уменьшению систолического выброса. Так запускается порочный круг сердечной недостаточности.
Исходя из ведущего патогенетического механизма, Н.М. Мухарлямов различал:
• сердечную недостаточность вследствие перегрузки объемом (диастолическая перегрузка левого желудочка) при аортальной и митральной недостаточности, дефектах перегородок сердца, открытом артериальном протоке;
 |
Амбулаторная кардиология
 | |||||||
 |  |  |
 |
• вследствие перегрузки сопротивлением (ги-
пертензия большого или малого круга, стенозы аор
ты, легочной артерии);
• первично миокардиальную форму при дила-
тационной кардиомиопатии, миокардите, инфаркте
миокарда, постинфарктном кардиосклерозе;
• сердечную недостаточность вследствие нару
шения наполнения желудочков при гипертрофичес
кой кардиомиопатии, «гипертоническом сердце» с
выраженной его гипертрофией без дилатации, пери-
кардиальном митральном стенозе;
• состояния с высоким сердечным выбросом,
когда тканям требуется большее количество кисло
рода, чем реально доставляемое. Такая ситуация воз
можна при тиреотоксикозе, тяжелой анемии, ожире
нии.
Клиника, классификация. Ведущие симптомы левожелудочковой сердечной недостаточности: одышка, тахикардия, слабость; правожелудочковой недостаточности - набухание шейных вен, увеличение печени, отеки нижних конечностей.
Возможности дополнительных методов:
• ЭКГ покоя уточняет наличие или отсутствие
постинфарктных рубцов, «диффузных» изменений,
тахикардии, аритмий и блокад сердца;
• рентгенологическое исследование информи
рует о размерах камер сердца, помогает уточнить ха
рактер клапанного или врожденного порока, нали
чие и выраженность застоя в малом круге кровооб
ращения;
• эхо кардиографический метод дает информа
цию о толщине миокарда предсердий и желудочков,
основных параметрах нарушения сократительной
функции миокарда. Наиболее важный параметр -
фракция выброса левого желудочка, которая в норме составляет 65-80%.
В основу классификации хронической сердечной недостаточности положена переносимость пациентом физических нагрузок.
Н.Д. Стражеско, В.Х. Василенко (1935) выделили три стадии:
• 1 стадия (начальная). В покое признаков сер
дечной недостаточности нет. При физической
нагрузке появляются одышка, тахикардия, по
вышенная утомляемость.
• 2 А стадия. Одышка, тахикардия в покое (при
левоже л уд очковой) либо увеличение печени,
отеки голеней (при правожелудочковой недо
статочности) - моновентрикулярная сердечная
недостаточность.
• 2 Б стадия. Одышка, тахикардия в покое; уве
личение печени, отеки голеней, иногда асцит,
гидроторакс. Бивентрикулярная сердечная не
достаточность.
• 3 стадия (терминальная, дистрофическая).
Тяжелая бивентрикулярная сердечная недоста
точность, необратимые изменения органов
(кардиогенный цирроз печени, кардиогенный
пневмосклероз, энцефалопатия, плюригланду-
лярная эндокринная недостаточность).
В Европе и Америке используется классификация Ассоциации кардиологов Нью-Йорка (NYHA), принятая в 1964 г.
• 1-й функциональный класс (ф. кл.). Пациент
с заболеванием сердца, без значительного ог
раничения физической активности. Обычная
 физическая нагрузка не вызывает преждевременной усталости, одышки, тахикардии. Диагноз ставится при помощи инструментальных методов исследования с использованием нагрузочных проб.
физическая нагрузка не вызывает преждевременной усталости, одышки, тахикардии. Диагноз ставится при помощи инструментальных методов исследования с использованием нагрузочных проб.
• 2-й ф. кл. Пациент с умеренным ограничени
ем физической активности. В состоянии по
коя жалоб нет, обычная физическая нагрузка
приводит к появлению одышки, тахикардии.
• 3-й ф. кл. Пациент с выраженным ограни
чением физической активности, удовлетво
рительно чувствует себя в покое. Усталость,
одышка и тахикардия при минимальной на
грузке.
• 4-й ф. кл. Симптомы бивентрикулярной сер
дечной недостаточности в покое.
Общепрактикующий врач и участковый терапевт могут пользоваться любой из приведенных классификаций. Важно, чтобы диагноз был динамическим и отражал то, чего удалось добиться врачу в ходе лечения. Хроническая сердечная недостаточность снижает качество жизни пациента (W.O. Spitzer; P.A. Ли-бис, Я.И. Коц). Снижение индекса качества жизни обусловлено необходимостью лечиться, ограничением физической активности, изменением взаимоотношений с близкими, друзьями и сослуживцами, ограничением трудовой деятельности, уменьшением доходов, понижением в должности, ограничениями в проведении досуга, снижением активности в повседневной жизни, ограничениями в питании и половой жизни.
Отсюда психологические проблемы, которые выливаются, в зависимости от базовой структуры личности, в астенический, астено-невротический, ипохондрический и другие синдромы. Формируется типология отношения пациента к заболеванию, что отражается в рубрике «психологический статус». Знание социального статуса пациента необходимо для выработки лечебной стратегии, адекватной возможностям конкретного пациента и его семьи.
 2015-01-30
2015-01-30 890
890








