Предмет изучения. В сложившейся биологической системе организма человека органы верхних дыхательных путей являются входным устройством для воздуха. Работа этого устройства не только обеспечивает поступление очищенного и согретого воздуха, но является еще и составной частью функций многогранной деятельности всех внутренних органов и систем, формирования речи, а ухо — восприятия и анализа звуков и речи, устойчивости и ориентировки тела в пространстве. Такое тесное взаимодействие при патологии обусловливает развитие или ухудшение течения общих заболеваний, вызванных поражением носа, глотки, гортани и уха.
Предметом изучения оториноларингологии являются распознавание, лечение и предупреждение болезней верхних дыхательных путей и уха во взаимосвязи с другой патологией, а также научные исследования вопросов физиологии и патологии носа, глотки, гортани и уха в их взаимодействии со всеми органами и системами организма.
Рождение и начальные этапы развития специальности. Изучение любого предмета, в том числе оториноларингологии, основывается на знаниях о том, как и когда возникла специальность, какие главные преобразования сформировали ее развитие и в чем состоит ее основное содержание в настоящее время.
Первые медицинские сведения в глубокой древности не были дифференцированы по отдельным дисциплинам, они включали в себя зачатки сведений по оториноларингологии так же, как и по другим направлениям медицины, в основном из лечебно-практического опыта.
В трудах Гиппократа (460—377 гг. до н.э.) содержатся известные в то время сведения о строении, функциях и патологии верхних дыхательных путей и уха, в последующем эти сведения все больше расширяются в трудах Цельса (I в. до н.э.), Галена (I—II в. до н.э.) и многих других великих представителей медицины древнего мира. В первые пять столетий нашей эры развитие медицины шло крайне медленно, поскольку не было представлений о строении всего организма и его органов. Конец эпохи средневековья и период Возрождения знаменуются прогрессом в медицине, прежде всего в развитии анатомии человека, в том числе и анатомии носа, глотки, гортани и Уха. А. Везалий (1514—1564) дал описание отделов уха, Б. Евс-
 тахий (1510—1574) впервые описал слуховую трубу (она названа его именем), барабанную струну и две мышцы среднего уха, Фаллопий (1523—1562) — лицевой канал (он также носит его имя), ушной лабиринт, барабанную полость. Дюверней (1648— 1730) сообщил о макроструктуре органа слуха и характере его заболеваний. А. Вальсальва (1666—1723) в своем "Трактате об ухе человека" (1704) дал более точное описание анатомических и патологоанатомических особенностей уха. ЭЫт автор в наше время известен своим методом самопродувания среднего уха, который широко используют и сейчас. В 1851 г. А. Корти впервые описал микроскопическое строение рецепторного аппарата улитки (спирального, или кортиева, органа), а Е. Рейсс-нер изучил мембрану, отделяющую улитковый проток от лестницы преддверия (рейсснерова, преддверная мембрана). Во второй половине XIX в. Г. Гельмгольц сформулировал пространственную теорию слуха, в которой он показал, что уже на уровне улитки в спиральном органе происходит первичный анализ звуков — высокие частоты воспринимаются рецептор-ными клетками у ее основания, а низкие у верхушки. В XX в. нашли признание идеи Г. Бекеши о гидродинамической волне в жидкостях внутреннего уха.
тахий (1510—1574) впервые описал слуховую трубу (она названа его именем), барабанную струну и две мышцы среднего уха, Фаллопий (1523—1562) — лицевой канал (он также носит его имя), ушной лабиринт, барабанную полость. Дюверней (1648— 1730) сообщил о макроструктуре органа слуха и характере его заболеваний. А. Вальсальва (1666—1723) в своем "Трактате об ухе человека" (1704) дал более точное описание анатомических и патологоанатомических особенностей уха. ЭЫт автор в наше время известен своим методом самопродувания среднего уха, который широко используют и сейчас. В 1851 г. А. Корти впервые описал микроскопическое строение рецепторного аппарата улитки (спирального, или кортиева, органа), а Е. Рейсс-нер изучил мембрану, отделяющую улитковый проток от лестницы преддверия (рейсснерова, преддверная мембрана). Во второй половине XIX в. Г. Гельмгольц сформулировал пространственную теорию слуха, в которой он показал, что уже на уровне улитки в спиральном органе происходит первичный анализ звуков — высокие частоты воспринимаются рецептор-ными клетками у ее основания, а низкие у верхушки. В XX в. нашли признание идеи Г. Бекеши о гидродинамической волне в жидкостях внутреннего уха.
В России первые терминологические сведения по оториноларингологии опубликовал М. Амбодик (1783); И.Ф. Буш (1771—1843) в капитальном труде по хирургии, выдержавшем 5 изданий, представил основы оториноларингологии соответственно знаниям того времени. Чешский ученый Я. Пуркинье в 1820 г. доказал функциональную связь нистагма глазных яблок и головокружения, а Флуранс в 1824 г. установил зависимость равновесия от состояния полукружных каналов внутреннего уха. В 1892 г. Р. Эвальд на основании своих опытов и обобщений данных литературы сформулировал важные закономерности функции полукружных каналов, известные как законы Эвальда.
Формирование специальности в отдельную самостоятельную дисциплину в медицине. Возникновение новой специальности или выделение таковой из уже развившегося профиля медицины всегда происходит при достижении нового, более высокого уровня основополагающих теоретических знаний и практического опыта, анатомических, физиологических и патологоанатомических предпосылок.
В самостоятельную дисциплину оториноларингология выделилась из хирургии во второй половине XIX в. К этому привели следующие обстоятельства.
1. Тесная функциональная взаимосвязь носа, глотки, гортани и уха, выражающаяся в том, что все эти органы участвуют в:
а) проведении, очищении и согревании воздуха;
б) проведении и контроле пищи;
в) образовании и формировании звуков голоса и речи;
г) обеспечение постоянного воздухообмена в среднем ухе
(слуховая труба имеет глоточное отверстие на уровне задних
концов нижних носовых раковин и барабанное отверстие в
среднем ухе).
2. Расположение этих органов таково: в центре находится
глотка, а нос, среднее ухо и гортань открываются в нее, что
объединяет их функционально и анатомически, а также утяже
ляет течение патологических процессов.
3. Слизистая оболочка единым покровом выстилает поверх
ность всех органов, переходя с одного на другой, что способ
ствует распространению воспалительных процессов.
4. Единый принцип методик осмотра всех органов, каждый
из которых представляет собой глубокую полость, открытую
наружу; при этом осмотр возможен лишь при освещении сте
нок в глубине органа пучком света так, чтобы оси зрения и
пучка света совпадали.
Начало создания методики осмотра верхних дыхательных путей и уха было положено в 1841 г. немецким врачом Гофманом, который предложил простой метод освещения этих органов. Суть метода заключается в том, что в центре небольшого зеркала счищается маленьким кружком амальгама. Отраженный этим зеркалом от источника света световой пучок направляется в полость (слуховой проход, глотку, нос), а глаз врача через очищенный от амальгамы участок зеркала осматривает эту полость. Оси зрения глаза и пучка света совпадают. Вскоре были предложены различные дополнения и инструменты для полного осмотра носа, глотки, гортани и уха. А. Трельч в 1861 г. предложил крепление для зеркала на лбу (с тех пор оно называется лобным рефлектором), Мануэль Гарсиа (учитель пения) в 1855 г. изобрел метод непрямой ларингоскопии, когда маленькое зеркало на ручке вводится в полость рта к небному язычку, на него направляется с помощью лобного рефлектора пучок света. Отраженный от зеркала пучок освещает гортань, а в зеркале видно изображение гортани. Мануэль Гарсиа с помощью двух зеркал осмотрел свою гортань, тем самым впервые произвел аутоларингоскопию. В последующем была предложена ушная воронка для осмотра слухового прохода и барабанной перепонки; затем ушную воронку разрезали вдоль, прикрепили ручки и сделали носовой расширитель. Зеркальце для осмотра гортани уменьшили и получили возможность [Чермак, 1859] осматривать носоглотку, хоаны, задние концы носовых раковин (задняя риноскопия). Таким образом, был создан полный набор инструментов и способов, с помо-
 щью которых можно осмотреть все органы (лобный рефлектор, ушная воронка, шпатель, носорасширитель, два вида зеркал — гортанное и носоглоточное). Практика применения этих инструментов привела к тому, что появились специалисты по отдельным органам: отологи, ларингологи, ринологи. В России первым ларингологом был Д.И. Кошлаков,^ отологом — А.Ф. Пруссак. К.А. Раухфус, используя непрямую (зеркальную) ларингоскопию, впервые описал картину подскладочного ларингита (ложного крупа).
щью которых можно осмотреть все органы (лобный рефлектор, ушная воронка, шпатель, носорасширитель, два вида зеркал — гортанное и носоглоточное). Практика применения этих инструментов привела к тому, что появились специалисты по отдельным органам: отологи, ларингологи, ринологи. В России первым ларингологом был Д.И. Кошлаков,^ отологом — А.Ф. Пруссак. К.А. Раухфус, используя непрямую (зеркальную) ларингоскопию, впервые описал картину подскладочного ларингита (ложного крупа).
Венский ученый А. Политцер (1835—1920) является на Западе основоположником формирования оториноларингологии. Он первым в своем капитальном руководстве и атласах представил клинику основных воспалительных заболеваний уха, которые не потеряли значения в наши дни. Г. Швартце (1837— 1910) разработал технику трепанации сосцевидного отростка, а Е. Кюстер в 1889 г. расширил эту операцию, предложив снимать и заднюю стенку слухового прохода. Наконец, Е. Цауфаль завершил разработку так называемой радикальной операции уха своим предложением удалять наружную костную стенку надбарабанного углубления (аттика). Эту методику операции используют до настоящего времени.
Большие возможности для хирургических вмешательств на верхних дыхательных путях открылись благодаря предложенному русским врачом А.К. Анрепом (1884) способу местной аппликационной анестезии слизистой оболочки кокаином, а впоследствии, уже в XX в., введению в практику А.В. Вишневским и А.Д. Сперанским местного обезболивания новокаином.
Во второй половине XIX в. появились отиатрические лечебные учреждения в Санкт-Петербурге и Москве, затем в других городах. Ученик СП. Боткина Н.П. Симановский (1854—1922) первым организовал объединенную клинику болезней уха, горла и носа (до этого они существовали отдельно), а в 1893 г. впервые в мире ввел обязательный курс преподавания оториноларингологии студентам в Санкт-Петербургской военно-медицинской академии. В 1903 г. Н.П. Симановский основал в Санкт-Петербурге научное общество оториноларингологов и в 1909 г. начал издавать журнал "Вестник ушных, носовых и горловых болезней". Вместе со своими учениками В.И. Вояче-ком, М.Ф. Цытовичем, Н.В. Белоголововым, Н.М. Асписовым Н.П. Симановский внес большой вклад в научную и практическую оториноларингологию, поэтому его справедливо считают патриархом этой специальности в нашей стране. В это же время в практику вошла аббревиатура "ЛОР", составленная из начальных букв названий органов верхних дыхательных путей и уха.
В Москве первыми оториноларингологами стали извест-
14,
ные врачи: Е.С. Степанов (Старо-Екатерининская больница), С.Ф. Штейн (создатель и руководитель первой в стране специально построенной оториноларингологической клиники), С.С. Преображенский (Московский университет), Е.Н. Малютин (первый фониатр), М.С. Жирмунский (автор первого учебника по оториноларингологии, 1892 г.).
Крупные отечественные ученые в первой половине XX в. К.Л. Хилов, Л.Т. Левин, В.Г. Ермолаев, А.Ф. Иванов, Я.С. Тем-кин и др. внесли значительный вклад в развитие молодой специальности и получили признание в нашей стране и за рубежом.
В 1919 г. известный врач и ученый Л.И. Свержевский (1867—1941) основал кафедру болезней уха, горла и носа в Российском государственном медицинском университете, а в 1936 г. — журнал "Вестник оториноларингологии", который выходит и в наши дни, являясь центральным по специальности. Последователем и преемником Л.И. Свержевского был Б.С. Преображенский (1892—1970) — один из наиболее крупных ученых и организаторов по специальности.
В последние десятилетия оториноларингология сформировалась в научную и практическую отрасль медицины. В нашей стране имеется обширная сеть лечебных и научных учреждений, в которых работают около 10 000 оториноларингологов.
Накопленные знания и практический опыт постоянно преобразовывают оториноларингологию, внутри специальности образуются отдельные направления: детская оториноларингология, отоневрология, фониатрия, онкологическая оториноларингология, ринология, аудиология, вестибулология. Каждое из этих направлений представлено соответствующими лечебными и научными учреждениями в областях, краях и городах, которые возглавляют видные ученые. В Москве находятся два крупных научно-практических центра (федеральный и московский), а в Санкт-Петербурге — Научно-исследовательский институт оториноларингологии.
 Labor omnia vincit.
Labor omnia vincit.
Труд побеждает все.
| Глава 1 |
МЕТОДЫ ИССЛЕДОВАНИЯ ЛОР-ОРГАНОВ
Методы осмотра и исследования ЛОР-органов имеют ряд общих принципов.
1. Обследуемый садится так, чтобы источник света и столик
с инструментами были справа от него.
2. Врач садится напротив обследуемого, поставив свои ноги
к столу, ноги обследуемого должны быть кнаружи.
3. Источник света располагают на уровне правой ушной
раковины обследуемого в 10 см от нее.
4. Правила применения лобного рефлектора:
а) укрепляют рефлектор на лбу при помощи лобной повяз
ки. Отверстие рефлектора помещают против левого глаза
(рис. 1.1);
б) рефлектор должен быть удален от исследуемого органа
на расстоянии 25—30 см (фокусное расстояние зеркала);
в) с помощью рефлектора направляют пучок отраженного
света на нос обследуемого. Затем закрывают правый глаз,
а левым смотрят через отверстие рефлектора и повора
чивают его так, чтобы был виден пучок света ("зайчик")
на носу. Открывают правый глаз и продолжают осмотр
двумя глазами.
1.1. Методика исследования носа и околоносовых пазух
I этап. Наружный осмотр и пальпация. 1. Осмотр наружного носа и мест проекции околоносовых пазух на лице.
2. Пальпация наружного носа: указательные пальцы обеих
рук располагают вдоль спинки носа и легкими массирующими
движениями ощупывают область корня, ската, спинки и кон
чика носа.
3. Пальпация передних и нижних стенок лобных пазух:
большие пальцы обеих рук располагают на лбу над бровями и
мягко надавливают на эту область, затем большие пальцы
перемещают в область верхней стенки глазницы к внутреннему
углу и также надавливают. Пальпируют точки выходов первых
ветвей тройничного нерва. В норме пальпация стенок лобных
пазух безболезненна (рис. 1.2).
4. Пальпация передних стенок верхнечелюстных пазух: боль-
16
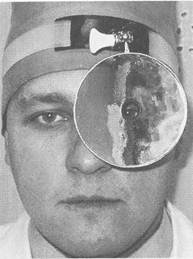 |
Рис. 1.1. Положение лобного рефлектора на голове врача.
шие пальцы обеих рук располагают в области клыковой ямки на передней поверхности верхнечелюстной кости и несильно надавливают. Пальпируют точки выходов вторых ветвей тройничного нерва. В норме пальпация передней стенки верхнечелюстной пазухи безболезненна.
5. Пальпация подчелюстных и шейных лимфатических узлов: поднижнечелюст-ные лимфатические узлы пальпируют при несколько наклоненной вперед голове обследуемого легкими массирующими движениями концами фаланг пальцев в поднижнечелюстной области в направлении от середины к краю нижней челюсти.
Глубокие шейные лимфатические узлы пальпируют сначала с одной стороны, потом с другой. Голова больного наклонена вперед. При пальпации лимфатических узлов справа правая рука врача лежит на темени обследуемого, а левой рукой производят массирующие движения с мягким глубоким погружением в ткань концами дистальных (ногтевых) фаланг пальцев впереди переднего края грудиноключично-сосцевидной мыш-
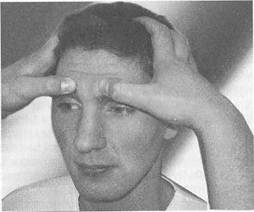 |
Рис. 1.2. Пальпация стенок лобных пазух.
 | |||
 | |||
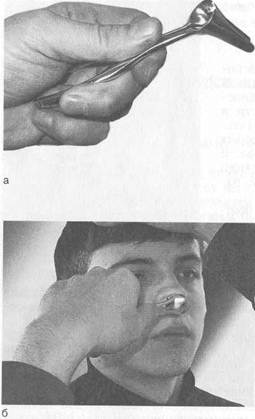 |
Рис. 1.3. Передняя риноскопия.
а — правильное положение носового расширителя "в-руке; б — положение носового расширителя при осмотре.
цы. При пальпации лимфатических узлов слева левая рука находится на темени, правой производят пальпацию. В норме лимфатические узлы не пальпируются (не прощупываются).
II этап. Передняя риноскопия. Осмотр полости носа проводят при искусственном освещении (налобный рефлектор или автономный источник света), используя носовое зеркало — носорасширитель, который нужно держать в левой руке так, как это показано на рис. 1.3.
1. Осмотр преддверия полости носа (первая позиция при
передней риноскопии): большим пальцем правой руки припод
нимают кончик носа и осматривают преддверие полости носа.
В норме преддверие свободное, имеются волосы.
2. Переднюю риноскопию производят поочередно — одной
и другой половины носа. На раскрытую ладонь левой руки
кладут носорасширитель клювом вниз; большой палец левой
руки помещают сверху на винт носорасширителя, указатель-
ный и средний пальцы — снаружи на браншу, IV и V пальцы должны находиться между браншами носорасширителя.
3. Локоть левой руки опускают, кисть руки с носорасшири-
телем должна быть подвижной; ладонь правой руки кладут на
теменную область больного, чтобы придать голове нужное по
ложение.
4. Клюв носорасширителя в сомкнутом виде вводят на 0,5 см
в преддверие правой половины полости носа. Правая половина
клюва носорасширителя должна находиться в нижневнутрен
нем углу преддверия, левая — в верхненаружном углу преддве
рия (у крыла носа).
5. Указательным и средним пальцами левой руки нажимают
на браншу носорасширителя и раскрывают правое преддверие
полости носа так, чтобы кончики клюва носорасширителя не
касались слизистой оболочки носа.
6. Осматривают правую половину носа при прямом поло
жении головы, в норме цвет слизистой оболочки розовый,
поверхность гладкая. Носовая перегородка по средней линии.
Носовые раковины не увеличены, общий носовой ход свобод
ный.
7. Осматривают правую половину носа при немного накло
ненной голове больного книзу. При этом хорошо видны пе
редние отделы нижнего носового хода, дно носа. В норме
нижний носовой ход свободен.
8. Осматривают правую половину носа при немного отки
нутой голове больного кзади и вправо. При этом виден средний
носовой ход.
9. IV и V пальцами отодвигают правую браншу так, чтобы
бранши носорасширителя сомкнулись, но не полностью, и
выводят носорасширитель из носа.
10. Осмотр левой половины носа производят аналогично:
левая рука держит носорасширитель, а правая рука расположе
на на темени. При этом правая половина клюва носорасши
рителя находится в верхневнутреннем углу преддверия полости
носа слева, а левая — в нижненаружном.
III этап. Исследование дыхательной и обонятельной функций носа. 1. Определение дыхательной функции носа производят попеременно сначала одной половины носа, потом другой. Для определения дыхания через правую половину носа прижимают левое крыло носа к носовой перегородке указательным пальцем правой руки, а левой рукой комочек ваты подносят к правому преддверию полости носа и просят больного сделать короткий вдох и выдох. Аналогично определяют носовое дыхание через левую половину носа. По отклонению ватки нужно оценить дыхательную функцию носа. Дыхание через каждую половину носа может быть нормальным, затрудненным или отсутствовать.
2. Определение обонятельной функции производят пооче-


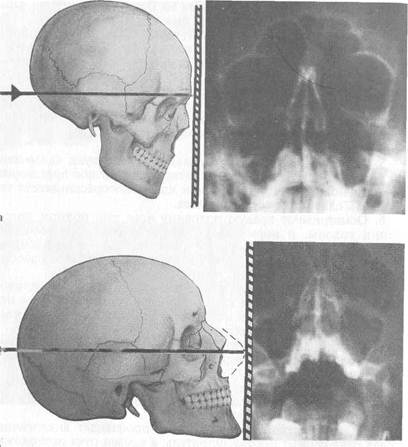
Рис. 1.4. Наиболее распространенные рентгенологические укладки используемые при исследовании околоносовых пазух.
а - носолобная (затылочно-лобная); б - носоподбородочная (затылочно-под-бородочная).
редно каждой половины носа пахучими веществами из ольфак-тометрического набора или с помощью прибора ольфактомет-ра. Для определения обонятельной функции справа прижимают указательным пальцем правой руки левое крыло носа к носовой перегородке, а левой рукой берут флакон пахучего вещества и подносят к правому преддверию полости носа, просят больного сделать вдох и определить запах данного вещества. Определение обоняния через левую половину носа производят аналогично, только правое крыло носа прижимают указательным пальцем левой руки, а правой рукой подносят пахучее вещество к левой 20
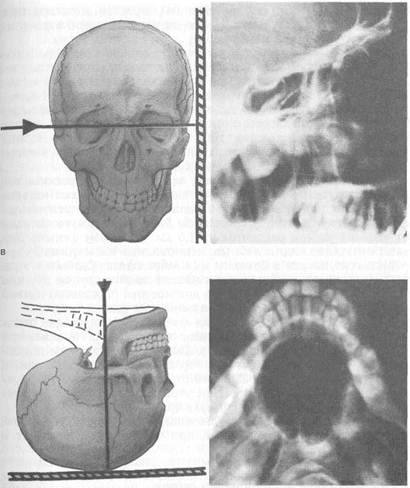
Рис. 1.4. Продолжение.
в — боковая (битемпоральная, профильная); г — аксиальная (подбородочно-вертикальная).
половине носа. Обоняние может быть нормальным (нормос-мия), пониженным (гипосмия), отсутствовать (аносмия), извращенным (какосмия).
IV этап. Пункция верхнечелюстной пазухи. Это важный метод
исследования. При положительных результатах пункцию мож
но использовать одновременно и как лечебное воздействие.
Подробное описание метода приведено в разделе 2.5.1.
V этап. Рентгенография. Она является одним из наиболее
распространенных и информативных методов исследования носа и околоносовых пазух. Наиболее часто в клинике используют следующие методы.
При носолобной проекции (затылочно-лобная) голову больного укладывают так, чтобы лоб и кончик носа лежалнна кассете. На полученном снимке лучше всего видны лобныей^в меньшей мере решетчатые и верхнечелюстные пазухи (рис. 1.4, а).
При носоподбородочной проекции (затылочно-подбородочная) больной лежит на кассете с открытым ртом, прикасаясь губами и подбородком к кассете. На таком снимке хорошо видны лобные пазухи, а также верхнечелюстные пазухи и ячейки решетчатого лабиринта (рис. 1.4, б).
При боковой (битемпоральная), или профильной, проекции голову обследуемого укладывают на кассете так, чтобы сагиттальная плоскость головы была параллельна кассете, рентгеновский луч проходит во фронтальном направлении чуть спереди от козелка ушной раковины на 1,5 см. На таком снимке бывают отчетливо видны лобные, клиновидные и в меньшей мере решетчатые пазухи в боковом их изображении. Однако в этой проекции пазухи с обеих сторон накладываются друг на друга, и можно судить об их глубине, но диагностика поражений правой или левой околоносовых пазух невозможна (рис. 1.4, в).
При аксиальной (подбородочно-вертикальная) проекции больной лежит на спине, откидывает голову назад и теменной частью укладывается на кассету. При этом положении подбородочная область находится в горизонтальном положении, а рентгеновский луч направляется строго вертикально на верхнюю щитовидную вырезку. При этой укладке хорошо дифференцируются клиновидные пазухи (рис. 1.4, г).
В практике, как правило, используют две проекции: носо-подбородочную и носолобную, при показаниях назначают и другие укладки.
 2015-01-30
2015-01-30 3550
3550








