Исследование трахеи и бронхов производят с диагностической и лечебной целью теми же приборами, какими осматривают пищевод. Осмотр дыхательных путей может быть однократным или многократным.
Диагностический осмотр трахеи и бронхов показан в случаях дыхательной дисфункции при наличии новообразований, возникновении трахеопищеводного свища, ателектазе (любой локализации) и т.д. С лечебной целью трахеобронхоскопию в
оториноларингологии применяют главным образом при наличии инородных тел и склеромы, когда в подголосовой полости образуются инфильтраты или мембрана из рубцовой ткани. В этом случае бронхоскопическую трубку используют как буж. В терапевтической и хирургической практике трахеобронхоскопия является одним из основных мероприятий в лечении абсцедирующей пневмонии, абсцесса легкого.
Не меньшую роль играет инструментальное исследование легких в практике лечения легочного туберкулеза. В зависимости от уровня введения трубки различают верхнюю и нижнюю трахеобронхоскопию. При верхней трахеобронхоскопии трубку вводят через рот, глотку и гортань, при нижней — через предварительно сформированное трахеотомическое отверстие (тра-хеостому). Нижнюю трахеобронхоскопию проводят чаще детям и лицам, у которых уже имеется трахеостома.
Особого внимания заслуживает методика обезболивания. В настоящее время предпочтение следует отдавать общему обезболиванию (наркоз), тем более что на вооружении врача имеются специальные дыхательные бронхоскопы (система Фриделя). У детей осмотр трахеи и бронхов производят только под наркозом. В связи с изложенным выше введение в наркоз осуществляют в операционной в положении больного лежа на спине с запрокинутой головой. Наркоз дает анестезиолог. Преимущества общей анестезии перед местным обезболиванием состоят в надежности обезболивания, исключении психических реакций у обследуемого, релаксации бронхиального дерева и др.
Методика введения трахеобронхоскопической трубки. Больной находится на операционном столе в положении лежа на спине с приподнятым плечевым поясом и запрокинутой головой. Удерживая пальцами левой руки нижнюю челюсть при раскрытом рте под контролем зрения (через трубку бронхоско-па) вводят бронхоскоп через угол рта в его полость. Дистальный конец трубки должен быть расположен строго на средней линии ротоглотки. Трубку медленно продвигают вперед, отдавливая язык и надгортанник. При этом становится хорошо обозримой голосовая щель. Вращая ручкой, дистальный конец трубки разворачивают на 45° и вводят его в трахею через голосовую щель. Осмотр начинают со стенок трахеи, затем исследуют область бифуркации. Под контролем зрения трубку вводят поочередно в главные, а затем в долевые бронхи. Осмотр трахеобронхиального дерева продолжают и при выведении трубки. Удаление инородных тел, взятие кусочков ткани для гистологического исследования производят с помощью специального набора щипцов. Для удаления слизи или гноя из бронхов используют отсос. После этой манипуляции больной должен в течение 2 ч находиться под наблюдением врача, так как в этом периоде возможно возникновение отека гортани и стенотического дыхания.

 1.7. Схема записи истории болезни в ЛОР-стационаре
1.7. Схема записи истории болезни в ЛОР-стационаре
Общие положения. Важнейшим аспектом работы врача в стационаре является ведение истории болезни пациента. Это документ, в котором содержатся все необходимые сведения о больном, развитии его заболевания, результатах клинико-лабо-раторного и инструментального обследования, об обоснованности и эффективности проводимого хирургического и консервативного лечения. История болезни имеет большое практическое, научное и юридическое значение. В нее вносят все данные, полученные при обследовании и лечении больного. Ее следует вести последовательно и четко, кратко и по существу, соблюдая принцип "минимальной достаточности", т.е. отражая в тексте не больше, но и не меньше того, что необходимо для достаточного представления о больном и его лечении. В истории болезни отмечают время (день, месяц, год, час) любой записи. Сокращения слов в тексте истории болезни, кроме общепринятых (т.е., т.к.), недопустимы. Все записи в истории болезни, а также подписи врачей и медицинских сестер должны быть четкими, разборчивыми.
Титульный лист заполняют при поступлении больного в приемное отделение. Хотя этот раздел истории болезни оформляет медицинская сестра-регистратор, врач проверяет эту информацию и при необходимости вносит необходимые коррективы. В разделе "Лекарственная непереносимость (аллергия)" не только следует указать непереносимость отдельных лекарственных препаратов, пищевых продуктов и т.д., но и отметить характер наблюдаемых при этом нежелательных реакций. Запись в этой графе (так же, как и отметка на титульном листе о группе крови и резус-принадлежности пациента) должна сопровождаться разборчивой подписью лечащего врача. При первом знакомстве с больным необходимо также сделать отметку в пункте 15 на 2-й странице титульного листа о нетрудоспособности пациента в период, предшествовавший госпитализации (например, листок нетрудоспособности с... по..., или листка нетрудоспособности нет; группа инвалидности).
Для больного, госпитализированного по экстренным показаниям, обязательна запись врача приемного отделения с обоснованием необходимости экстренной госпитализации и лечения в условиях стационара. Эта запись должна содержать жалобы больного, историю настоящего заболевания, краткие сведения из анамнеза жизни, объективные данные осмотра, диагноз, перечень и обоснование необходимых исследований и лечебных манипуляций или хирургических вмешательств, выполняемых экстренно в приемном отделении (в соответствии с инструкцией Минздрава РФ об обязательных исследованиях при Л ОР-заболеваниях).
Необходимым предварительным условием любого медицин-
ского вмешательства на всех этапах пребывания больного в стационаре является информированное добровольное его согласие (статья 31 "Основ законодательства РФ об охране здоровья граждан"). Это согласие должно быть основано на полученной от медицинского работника в доступной для понимания форме достаточной информации о возможных вариантах медицинского вмешательства, предполагаемых методах диагностики и лечения и последствиях их применения для здоровья. В лечебных отделениях I ГКБ г. Москвы принято документально подтверждать это согласие подписью больного в истории болезни.
Законодательно установлен конкретный возраст — 15 лет, по достижении которого пациент вправе самостоятельно принимать решение без уведомления родителей, т.е. сам может реализовать свое право на дачу такого согласия (статья 32 "Основ законодательства РФ об охране здоровья граждан"). Согласие на медицинское вмешательство в отношении лиц, не достигших возраста 15 лет, дают их родители (опекуны). Незнание данного положения врачами (особенно хирургических специальностей) может привести к нарушению прав человека (больного или его опекуна). Согласие на медицинское вмешательство у граждан, признанных в установленном законом порядке недееспособными (алкоголизм, психические расстройства, старческое слабоумие и т.п.), дают их законные представители — опекуны — после представления им сведений о состоянии здоровья пациента. При отсутствии законных представителей решение о медицинском вмешательстве принимает консилиум, в случае невозможности собрать консилиум при ур-гентной патологии — непосредственно лечащий (дежурный) врач с последующим уведомлением должностных лиц лечебно-профилактического учреждения и законных представителей больного.
Не допускается разглашение сведений о больном, составляющих врачебную тайну (состояние здоровья, особенности операции, результаты анализов, прогноз заболевания и др.) без согласия пациента (статья 61 "Основ законодательства РФ об охране здоровья граждан").
В отделении больной, госпитализированный по экстренным показаниям, должен быть осмотрен дежурным врачом стационара при поступлении. В истории болезни делают краткую запись с изложением основных жалоб, анамнеза заболевания, ЛОР-статуса и общего статуса пациента. Указывают цель поступления больного в отделение, при показаниях проводят неотложное общее и лабораторное исследование согласно инструкции Минздрава РФ об обязательных исследованиях, делают врачебные назначения по лечению пациента, заполняют графу 9 "Предварительный диагноз (диагноз при поступлении)" стандартного титульного листа.
Лечащий врач в отделении осматривает больного в день


 поступления (если в отделение он доставлен до 14.00 рабочего дня) и не позднее 2-го дня с момента поступления, корректирует врачебные назначения. В это же время больного осматривает заведующий отделением и при необходимости консультант. Клинический диагноз проставляют в соответствующей графе на титульном листе истории болезни не позднее 3 сут со дня поступления больного, за исключением случаев, сложных в диагностическом отношении (в графу 10 вносят все Л ОР-диагнозы).
поступления (если в отделение он доставлен до 14.00 рабочего дня) и не позднее 2-го дня с момента поступления, корректирует врачебные назначения. В это же время больного осматривает заведующий отделением и при необходимости консультант. Клинический диагноз проставляют в соответствующей графе на титульном листе истории болезни не позднее 3 сут со дня поступления больного, за исключением случаев, сложных в диагностическом отношении (в графу 10 вносят все Л ОР-диагнозы).
Окончательный (заключительный) диагноз проставляет врач-куратор при выписке больного, причем в графу 11 вносят: а) основной диагноз (один), по поводу тсоторого проводилось лечение и определились исход и время лечения; б) сопутствующие ЛОР-диагнозы. Сопутствующий общий диагноз, отражающий патологию других органов и систем, вносят в графу 11 в. В графе 116 записывают осложнения заболевания (какие, когда возникли). В графу 13 вносят информацию о хирургическом вмешательстве (какое, когда), о развившихся осложнениях.
Заведующий отделением осматривает больных при поступлении, вместе с лечащим врачом устанавливает клинический диагноз, определяет план обследования и лечения. Накануне перед операцией заведующий вновь осматривает больного и подписывает предоперационный эпикриз. В последующем, проводя еженедельные обходы больных отделения, заведующий вносит необходимые коррективы по ведению больных, что находит отражение в истории болезни. Наконец, больного заведующий осматривает перед выпиской, о чем в истории болезни лечащий врач делает соответствующую запись. В сложных клинических случаях лечащий врач и заведующий отделением принимают меры для вызова консультантов (невропатолога, офтальмолога и др.), организуют консилиум совместно с заведующим кафедрой или его заместителями (профессором, доцентом) по лечебной работе. Заведующий отделением как должностное лицо несет полную юридическую ответственность за лечение и пребывание больного в отделении.
Врачи переменного состава (обучающиеся клинические ординаторы, интерны, врачи на рабочем месте) ведут клиническую документацию только под руководством заведующего отделением и врачей постоянного состава (старшего ординатора, штатных врачей, преподавателей кафедры). Осмотр больных, все лечебные мероприятия, в том числе и хирургические, врачи переменного состава выполняют только под руководством и с участием врача постоянного состава.
Лечащие врачи (штатные и кафедральные) осматривают больных ежедневно, четко отражая в дневниковых записях динамику состояния больного и лечебные назначения. В сложных клинических случаях и в первые 3 дня после хирургического вмешательства делают более подробные записи. Если из-
за тяжести состояния возникает необходимость в динамическом наблюдении на протяжении суток, дежурный врач делает повторные записи в истории болезни, отражающие изменение состояния больного и характер проводимых лечебных мероприятий. Еженедельно обходы больных клиники и клинический разбор в сложных случаях осуществляют заведующий кафедрой и его заместители. Их заключения и рекомендации лечащий врач фиксирует в истории болезни.
Схема истории болезни. Осмотр лечащим врачом совместно с заведующим отделения.
Дата и время осмотра. Жалобы: 1) на состояние ЛОР-орга-нов; 2) на состояние других органов и систем.
Анамнез заболевания. Анамнез субъективный (со слов больного): первые признаки и время начала ЛОР-заболевания, динамика его течения, характер предшествующего лечения, его эффективность (подробно); если ранее проводилось хирургическое лечение, по возможности указать его объем.
Анамнез объективный: 1) данные по справкам, рентгенограммам и другим документам по ЛОР-заболеванию; 2) то же по другим заболеваниям.
Анамнез жизни. Сведения о наследственности, кратко — об имеющихся заболеваниях других органов и систем (сахарный диабет, психические заболевания, поражение сердечно-сосудистой системы и т.д.), перенесенных инфекционных заболеваниях (туберкулез, венерические заболевания, вирусный гепатит, СПИД или ВИЧ-инфицированность), об условиях труда и быта, о вредных привычках (употребление наркотиков, токсикомания, курение, потребление алкоголя и др.). Отмечают наличие аллергических проявлений (непереносимость лекарств, отдельных пищевых продуктов, бронхиальная астма, отек Квинке, экзема, аллергический ринит) как у самого больного, так и у его родителей и детей. Указать, получал ли ранее больной лечение кортикостероидными препаратами.
Настоящее состояние (status praesens). Общее состояние (удовлетворительное, средней тяжести, тяжелое). Положение больного (активное, пассивное, вынужденное). Телосложение (нормостеническое, гиперстеническое, астеническое). Питание (повышенное, пониженное, нормальное). Кожные покровы и видимые слизистые оболочки: цвет (бледно-розовый, синюшный, желтушный, бледный, землистый); наличие пигментации, высыпаний, телеангиэктазий, рубцов, трофических изменений. Подкожная жировая клетчатка (развитие, места наибольшего отложения жира), отеки (локализация, распространенность, выраженность). Периферические лимфатические узлы: локализация пальпируемых лимфатических узлов, их величина, консистенция, болезненность, подвижность, сращение между собой и с окружающими тканями, состояние кожи над узлами. Нервная система. Сознание (ясное, спутанное). Наличие
 неврологических расстройств. Менингеальная и очаговая симптоматика. Функции черепных нервов: острота зрения, диплопия, птоз, объем движений глазных яблок, реакция зрачков на свет, симметричность носогубных складок при оскале зубов; положение языка при высовывании.
неврологических расстройств. Менингеальная и очаговая симптоматика. Функции черепных нервов: острота зрения, диплопия, птоз, объем движений глазных яблок, реакция зрачков на свет, симметричность носогубных складок при оскале зубов; положение языка при высовывании.
Состояние психики. Ориентировка в месте, времени и ситуации, соответствие интеллекта возрасту.
Опорно-двигательный аппарат (состояние мышц, костей, суставов).
Система органов кровообращения. Аускультативно тоны сердца, ритм, артериальное давление, пульс.
Система органов дыхания. Частота дыхательных движений. При наличии одышки указать ее характер (инспираторная, экспираторная, смешанная). Перкуссия легких (звук ясный легочный, притуплённый, коробочный, тимпанический). Аускультативно: легочное дыхание ослабленное, усиленное; везикулярное, жесткое, бронхиальное.
Органы пищеварения. Пальпация и перкуссия органов брюшной полости (печень, селезенка). Физиологические отправления.
Мочеполовая система. Дизурические расстройства, определение симптома Пастернацкого.
Эндокринная система. Увеличение или уменьшение массы тела, жажда, чувство голода, ощущение жара, ознобы, мышечная слабость, блеск глаз. Пальпация щитовидной железы (величина и консистенция, болезненность).
ЛОР-органы. При наружном осмотре обращают внимание на внешний вид ЛОР-органов. Отмечают изменения формы наружного носа, области проекции на лицо стенок лобных и верхнечелюстных пазух, ушной раковины, шеи (например, "имеется западение спинки носа в костном отделе", "смещение пирамиды носа вправо" и т.д.). Перед эндоскопией соответствующего ЛОР-органа пальпируют регионарные лимфатические узлы, передние и нижние стенки лобных пазух, места выхода первой и второй ветвей тройничного нерва, передние стенки верхнечелюстных пазух, хрящи гортани и т.д. Последовательно исследуют все ЛОР-органы.
Нос и околоносовые пазухи. Носовое дыхание исследуют с помощью пробы с ваткой, что позволяет оценить его как свободное или затрудненное (затруднен вдох или вьщох). При необходимости проводят ринопневмометрию.
При наличии жалоб на расстройство обоняния выполняют одориметрию с помощью набора пахучих веществ: 0,5 % раствор уксусной кислоты (№ 1), 70 % раствор этилового спирта (№ 2), настойка валерианы (№ 3), нашатырный спирт (№ 4). Для более точного исследования обоняния используют ольфак-тометры.
Переднюю риноскопию проводят последовательно сначала
справа, затем слева. Раздельно для той и другой стороны регистрируют состояние преддверия полости носа, обращают внимание на вид слизистой оболочки (цвет, блеск, влажность), расположение перегородки носа (при наличии деформации указывают ее характер, локализацию, выраженность, преимущественное смещение в ту или иную сторону), размеры носовых раковин, ширину просвета носовых ходов, на наличие в их просвете отделяемого и его характер (слизистый, гнойный, геморрагический секрет, корки). При необходимости определяют сократительную способность слизистой оболочки носа при анемизации.
Носоглотка (эпифарингоскопия). Носоглотку осматривают при задней риноскопии либо с помощью эндоскопа. Отмечают состояние слизистой оболочки, глоточной (аденоиды I, II или III степени, признаки аденоидита) и трубных миндалин, глоточного отверстия слуховой трубы, вид заднего края сошника, просвет хоан, задние концы носовых раковин, наличие и характер отделяемого в задних отделах носовых ходов. При необходимости проводят пальцевое исследование.
При ороскопии обращают внимание на состояние слизистой оболочки полости рта, зубов и десен (наличие и выраженность зубного кариеса, пародонтоза, периодонтита), выводных протоков слюнных желез.
Ротоглотка {мезофарингоскопия). Слизистая оболочка (цвет, блеск, влажность), состояние небных дужек (гипереми-рованы, инфильтрированы, отечны, спаяны с миндалинами), размер небных миндалин (за дужками, гипертрофия I, II, III степени), их поверхность (гладкая или бугристая), состояние лакун (не расширены или расширены), наличие в них патологического секрета (при надавливании выделяются казеозные, гнойные пробки, жидкое, густое гнойное отделяемое), состояние слизистой оболочки и лимфоидных образований задней стенки глотки. Функция глотания: оценивают симметричность и подвижность мягкого неба.
Гортаноглотка (гипофарингоскопия). Симметричность стенок глотки (грушевидных карманов), наличие слюнных "озер" или инородных тел, размер и состояние язычной миндалины. Ямки надгортанника в норме свободны.
Гортань. В норме гортань правильной формы, пассивно подвижна, симптом хруста хрящей выражен. Пальпация регионарных лимфатических узлов. При непрямой ларингоскопии оценивается состояние слизистой оболочки надгортанника, черпалонадгортанных и вестибулярных складок, области чер-паловидных хрящей, межчерпаловидного пространства. В норме она розового цвета, влажная, блестящая, с гладкой поверхностью. Голосовые складки перламутрово-серые, при фонации симметрично подвижные, полностью смыкаются, при вдохе голосовая щель широкая (в норме от 15 до 19—20 мм), подго-


 лосовая полость свободная. Голос звучный, дыхание свободное. Патологию конкретно отмечают и характеризуют.
лосовая полость свободная. Голос звучный, дыхание свободное. Патологию конкретно отмечают и характеризуют.
Уши {отоскопия). При наружном осмотре последовательно отражают форму ушных раковин, наличие воспалительных инфильтратов, ран в околоушной области, изменений со стороны раковин и наружных слуховых проходов. Оценивается болезненность при пальпации околоушной области, козелка и наружного слухового прохода.
Отоскопию выполняют сначала на стороне здорового, затем пораженного уха; если оба уха беспокоят пациента, то начинают с того, где нет выделений. Оценивают характер и количество отделяемого в наружном слуховом проходе (отделяемое слизистое, гнойное, геморрагическое, в количестве 1—2 ватников и более, без запаха или с ихорозным запахом), ширину и форму наружного слухового прохода (наличие воспалительных изменений кожи, серные массы, экзостозы, нависание задне-верхней стенки).
При описании барабанной перепонки (Mt) обращают внимание на ее цвет (в норме серая с перламутровым оттенком) и опознавательные пункты: короткий (латеральный) отросток и рукоятка молоточка, световой конус, передняя и задняя молоточковые складки. При патологии Ml может быть гипе-ремирована, инфильтрирована, втянута или выбухает, утолщена, световой конус укорочен или отсутствует. При наличии перфорации определяют ее размеры, локализацию, форму, тип (краевая, ободковая); зияющая или имеется пульсирующий рефлекс. Иногда через обширное перфорационное отверстие видны образования барабанной полости (утолщенная слизистая оболочка, грануляции, остатки слуховых косточек и т.д.).
Если у больного жалоб на состояние слуха нет, исследуют восприятие шепотной речи, результат фиксируют для каждого уха в форме ШР AD и AS 6 м. В том случае, если слух снижен и при наличии выявленной патологии уха обязательно надо составить слуховой паспорт, исследовать барофункцию слуховых труб. При наличии жалоб на головокружение и расстройство равновесия исследуют вестибулярную функцию и результаты вносят в паспорт регистрации функционального исследования вестибулярного анализатора.
Результаты исследования слуха шепотной и разговорной речью, а также камертонами вносят в слуховой паспорт (схема заполнения слухового паспорта представлена в разделе 1.4.1).
В том случае, если имеются отклонения при выполнении вестибулярных тестов, дополнительно проводят калорическую и вращательную пробы, а при наличии расстройств равновесия — стабилометрию. Результаты вестибулометрического исследования врач-вестибулолог анализирует и делает заключение.
Паспорт результатов функционального исследования вестибулярного
___.„отппя и некотстых мозжечковых проб
| Правая сторона | Тесты | Левая сторона |
| _ | СО (субъективные ощущения) | + |
| Abs. | Sp Ny (спонтанный нистагм) | Sp Ny HS II |
| степени | ||
| Указательная проба | Обе руки слег-: | |
| ка отклоняют- | ||
| ся вправо | ||
| Реакция спонтанного отклоне- | То же | |
| ния рук | ||
| Поза Ромберга | Устойчив | |
| Адиадохокинез | Нет | |
| Походка с открытыми глазами | Выполняет | |
| Выполняет | Фланговая походка | Выполняет |
| Отр. | Прессорная проба | Отр. |
Завершая осмотр больного, лечащий врач должен анализировать результаты исследований, выполненных ранее амбула-торно или в других лечебных учреждениях (анализы, рентгенограммы, ЭКГ, аудиограммы, заключения консультантов, выписки из истории болезни и т.д.). Наиболее значимые из этих документов учитывают при установлении диагноза наряду с результатами исследований в стационаре.
Клинический диагноз. Его устанавливают после совместного осмотра больного лечащим врачом и заведующим отделением и формулируют в соответствии с номенклатурой или общепринятой классификацией.
План обследования и лечения. Его составляет лечащий врач совместно с заведующим отделением при первом осмотре в стационаре. В лечебных учреждениях Москвы в соответствии с требованиями страховой медицины при планировании диагностических и лечебных процедур необходимо учитывать рекомендации руководства "Медицинские стандарты стационарной помощи" (Москва, 1997). При назначении дополнительных исследований, выходящих за рамки "стандартов", необходимо их обоснование в истории болезни.
В плане указывают необходимые общеклинические, биохимические, рентгенологические и специальные функциональные (ЭКГ, ЭЭГ, РЭГ, допплерография, ангиография и т.д.) исследования, примененные оториноларингологические методы (аудиологические, вестибулометрические и т.д.); отмечают необходимые консультации представителей смежных специальностей, планируемое хирургическое лечение с указанием метода анестезии.

 Осмотр заведующего отделением. Подтверждение клинического диагноза, согласие с планом обследования и лечения больного, дополнения.
Осмотр заведующего отделением. Подтверждение клинического диагноза, согласие с планом обследования и лечения больного, дополнения.
Предоперационной эпикриз. 1. Указывают фамилию, имя и отчество (ФИО), возраст больного, клинический диагноз, объективные признаки хирургического заболевания (например, имеется выраженное искривление перегородки носа в костно-хрящевом отделе с нарушением функции дыхания).
2. Отмечают длительность болезни, частоту обострений, не
эффективность консервативного лечения. Приводят основные
данные лабораторных и функциональных исследований при
подготовке к операции.
3. Определяют цель операции и основные ее этапы, пред
полагаемый метод анестезии, делают отметку об информиро
ванном согласии больного на операцию, о проведенной пси
хопрофилактической беседе, а также о том, что пациент пред
упрежден о возможных осложнениях операции. Обязательна
собственноручная подпись больного, для детей в возрасте до
15 лет — подпись родителей. Указывают фамилии хирурга и
ассистентов. Подпись врача-куратора. Подпись заведующего
отделением.
Если операцию планируют с участием анестезиолога, то до оперативного вмешательства должна быть запись указанного специалиста о состоянии больного и необходимой подготовке к проведению наркоза.
Операция (название, номер). Дата и время начала и окончания операции. Анестезия местная... (или наркоз). Последовательно отметить: разрез... отсепаровка... удаление... вскрытие... обнажение... ревизия под микроскопом... тампонада... наложение швов... повязка... Отметить кровопотерю..., особенности патологического процесса, осложнения (если были), состояние больного после выхода из наркоза и сразу после, операции. Указать, какой материал направлен для патогисто-логического исследования. Послеоперационный диагноз. Назначения.
Подпись хирурга.
Подпись ассистента.
Все операции (назначения, результат, исход) контролирует лично заведующий отделением, а при необходимости заведующий кафедрой или его заместители.
Ведение дневника. В первые 3 дня после операции в дневнике лечащий врач делает развернутые записи, в тяжелых случаях ведут ежедневные подробные дневники с записями дежурного врача, отражающими динамику состояния больного в период, когда лечащий врач отсутствовал. Записи в дневнике должны содержать отметки лечащего врача о получении результатов выполненных лабораторных и функциональных исследований
с трактовкой этих результатов. В дневнике лечащий врач также должен обосновать все новые назначения.
Каждые 10 дней обязательно оформляют этапный эпикриз, в котором кратко отражают состояние больного, основные результаты проведенного обследования и лечения (в том числе хирургического), указывают план дальнейшего ведения больного.
Если больной нетрудоспособен в течение 30 дней (с учетом дней нетрудоспособности до поступления в стационар), то его направляют на клинико-экспертную комиссию (КЭК) для оценки обоснованности и необходимости дальнейшего продления листа нетрудоспособности.
В случае, если нетрудоспособность длится 4 мес, обязательным является направление больного на медико-социальную экспертную комиссию (МСЭК) для решения вопроса о целесообразности перевода его на инвалидность или возможности дальнейшего продления листка нетрудоспособности (при наличии перспектив излечения).
Накануне перед выпиской заведующий отделением проводит осмотр больного, оценивая его объективное состояние, результаты хирургического лечения с указанием функций ЛОР-органов, дает рекомендации по дальнейшему лечению по месту жительства.
Выписной эпикриз. Фамилия, инициалы, находился (лась) в ЛОР-отделении с... по... г. по поводу... (окончательный диагноз)... "..."... 200... г. произведена операция... под... анестезией... (полное название операции). Операция и послеоперационный период без осложнений (указать особенности хода операции, основные операционные находки, результаты гистологического исследования, особенности послеоперационного периода). В настоящее время: кратко объективная картина оперированного органа (например, умеренно выраженные реактивные явления) и функция (например, слух на правое ухо до операции: ШР — у раковины; при выписке: ШР — 3 м).
Выписывается в удовлетворительном состоянии под наблюдение отоларинголога районной поликлиники, рекомендовано • •■ (число дней наблюдения, характер лечебных воздействий, число дней домашнего режима).
Подпись лечащего врача.
Подпись заведующего отделением.
(Заместитель главного врача больницы по хирургии)
При выписке лечащий врач заполняет также карту выбывшего из стационара.
 | ||
 |
 |
Человек, которому некогда позаботиться о своем здоровье, подобен ремесленнику, которому некогда наточить свои инструменты.
И. Мюллер
| Глава 2 |
ЗАБОЛЕВАНИЯ НОСА
И ОКОЛОНОСОВЫХ ПАЗУХ
2.1. Клиническая анатомия носа и околоносовых пазух
В состав верхних дыхательных путей входят нос, околоносовые пазухи, глотка и гортань.
Hoc (nasus) является начальной частью дыхательного аппарата и представляет собой периферический отдел обонятельного анализатора. В клинической анатомии нос принято делить на наружный и внутренний, или полость носа.
2.1.1. Клиническая анатомия наружного носа
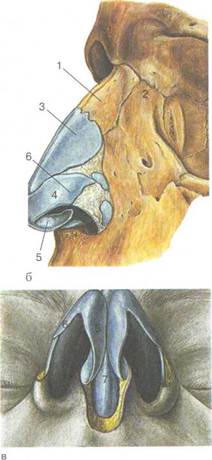
Наружный нос (nasus externus) представлен костно-хрящевым скелетом, имеет форму трехгранной пирамиды, обращенной основанием книзу (рис. 2.1). Верхняя часть наружного носа, граничащая с лобной костью, называется корнем носа (radix nasi), книзу он переходит в спинку носа (dorsum nasi) и заканчивается верхушкой носа (apex nasi). Боковые поверхности носа в области верхушки подвижны и составляют крылья носа (alae nasi), свободный их край образует ноздри (nares), разделенные между собой подвижной частью перегородки носа (pars mobilis septi nasi).
Костная часть состоит из парных плоских носовых костей (ossa nasalia), образующих спинку носа; латерально с обеих сторон к носовым костям примыкают лобные отростки верхней челюсти (processus frontalis maxillae), образующих вместе с хрящевой частью наружного носа скаты и спинку (гребень) носа. Эти кости вместе с передней носовой остью в переднем отделе образуют грушевидную апертуру (отверстие) лицевого скелета.
Хрящевая часть наружного носа крепко спаяна с костями носа и имеет парные латеральные хрящи — cartilago nasi lateralis (треугольные хрящи) и парные большие хрящи крыльев (cartilago alaris major). Большой хрящ крыла имеет медиальную и латеральную ножки (crus mediale and laterale). Между латеральными и большими хрящами крыльев носа обычно располагаются
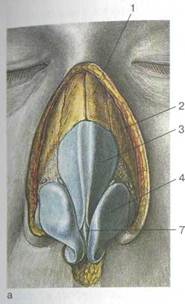
Рис. 2.1. Наружный нос. а — фронтальная проекция; б — боковая проекция; в — преддверие полости носа: 1 — носовые кости, 2 — лобные отростки верхней челюсти, 3 — латеральные хрящи носа, 4 — большой хрящ крыла, 5 — медиальная ножка, 6 — латеральная ножка, 7 — хрящ перегородки носа.
непостоянные, разной величины малые хрящи крыльев — carti-lagines alares minores (сесамовидные хрящи).
Кожный покров наружного носа содержит много сальных желез, особенно в нижней трети. Перегибаясь через край входа в полость носа, кожа выстилает на протяжении 4—5 мм стенки преддверия полости носа (vestibulum nasi). Здесь она снабжена большим количеством волос, что создает возможность возникновения гнойничковых воспалений, фурункулов, сикоза.
Мышцы наружного носа у человека рудиментарные, большого практического значения не имеют. Они играют определенную роль в расширении и сужении входа в полость носа.
Кровоснабжение. Наружный нос, как и все мягкие ткани лица, обильно кровоснабжается (рис. 2.2), в основном из системы наружной сонной артерии:


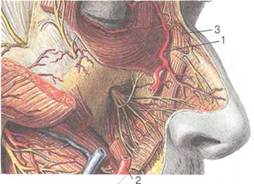
Рис. 2.2. Кровоснабжение наружного носа.
1 — угловая артерия; 2 — лицевая артерия; 3 — дорсальная артерия носа.
• угловая артерия (a. angularis) — ветвь лицевой артерии
(a. faciales);
• дорсальная артерия носа (a. dorsalis nasi), являющаяся
концевой ветвью глазной артерии (a. ophthalmica) из сис
темы внутренней сонной артерии.
Соединяясь между собой в области корня наружного носа, угловая артерия и дорсальная артерия носа образуют анастомоз между системами внутренней и наружной сонных артерий. Вены наружного носа (рис. 2.3). Отток крови от мягких
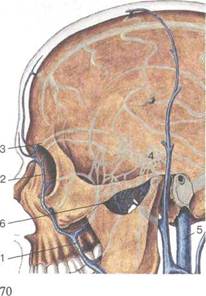 |
тканей наружного носа осуществляется в лицевую вену (у. facialis), которая формируется из угловой вены (v. angularis), наружных носовых вен (vv. nasales externae), верхней и нижних губных вен (vv. labiates superior et in-feriores) и глубокой вены лица (v. faciei profunda). Затем лицевая вена впадает во внутреннюю яремную вену (v. jugularis interna).
Рис. 2.3. Вены наружного носа.
1 — лицевая вена; 2 — угловая вена; 3 — верхняя глазная вена; 4 — пещеристый синус; 5 — внутренняя яремная вена; 6 — крыловидное сплетение.
Важным в клиническом отношении является тот факт, что угловая вена сообщается также с верхней глазной веной (v. ophthalmica superior), которая впадает в пещеристый синус (sinus cavemosus). Это делает возможным распространение инфекции из воспалительных очагов наружного носа в пещеристый синус и развитие тяжелейших орбитальных и внутричерепных осложнений.
Лимфоотток из наружного носа осуществляется в подниж-нечелюстные и околоушные лимфатические узлы. Иннервация наружного носа осуществляется:
• двигательная — лицевым нервом (п. facialis);
• чувствительная — над- и подглазничными нервами (пп. su-
praorbitalis et infraorbitalis) из системы тройничного нерва
(п. trigeminus).
2.1.2. Клиническая анатомия полости носа
Полость носа (cavitas nasi) располагается между полостью рта (снизу), передней черепной ямкой (сверху) и глазницами (ла-терально). Она разделена перегородкой носа на две идентичные половины, спереди посредством ноздрей сообщается с внешней средой, сзади посредством хоан — с носоглоткой. Каждая половина носа окружена четырьмя околоносовыми пазухами — верхнечелюстной (гайморовой), решетчатыми, лобной и клиновидной (рис. 2.4).
Полость носа имеет 4 стенки: нижнюю, верхнюю, медиальную и латеральную (рис. 2.5).
Нижняя стенка (дно полости носа) спереди образована двумя небными отростками верхней челюсти и кзади — двумя горизонтальными пластинками небной кости. По средней линии эти кости соединены швом. Отклонения в этом соединении ведут к различным дефектам (волчья пасть, заячья губа). В переднем отделе дно носовой полости имеет резцовый канал (canalis incisivus), через который в полость рта проходят носо-небный нерв (п. nasopalatinus) и носонебная артерия (а. па-sopalatina). Это нужно иметь в виду при подслизистой резекции перегородки носа и других операциях в этой области, чтобы избежать значительного кровотечения. У новорожденных дно полости носа соприкасается с зубными зачатками, которые располагаются в теле верхней челюсти.
Верхняя стенка полости носа, или свод (крыша), в переднем отделе образована носовыми костями, в средних отделах — решетчатой (продырявленной, ситовидной) пластинкой решетчатой кости (lam. cribrosa ossis ethmoidalis), в заднем отделе — передней стенкой клиновидной пазухи. Решетчатая пластинка решетчатой кости в своде имеет большое количество отверстий
 | |||
 | |||
 |
 |
 |
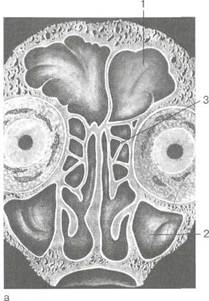 |
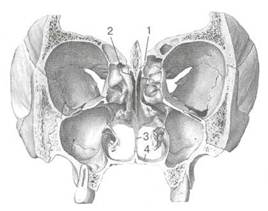
Рис. 2.4. Околоносовые пазухи.
а — фронтальная проекция: 1 — лобная, 2 — верхнечелюстная, 3 — ячейки решетчатого лабиринта; б — вид сбоку: 1 — клиновидная пазуха, 2 — верхняя носовая раковина, 3 — средняя носовая раковина, 4 — нижняя носовая раковина.
(25—30), через которые в полость носа проходят нити обонятельного нерва, передняя решетчатая артерия и вена, соединяющая полость носа с передней черепной ямкой. У новорожденного решетчатая пластинка (lam. cribrosa) представляет собой фиброзную пластинку, которая окостеневает к 3 годам жизни.
Медиальная стенка, или перегородка носа (septum nasi), состоит из переднего хрящевого и заднего костного отделов (рис. 2.6). Хрящевой отдел образован хрящом перегородки носа — cartilage septi nasi (четырехугольный хрящ), верхний край хряща формирует передний отдел спинки носа, а передненижний
Рис. 2.5. Стенки полости носа.
1 _ верхняя; 2 - латеральная; 3 - медиальная; 4 — нижняя.
Рис. 2.6. Медиальная стенка полости носа. 1 — перегородки носа; 2 — подвижная часть перегородки носа; 3 — перпендикулярная пластинка решетчатой кости; 4 — сошник.
отдел участвует в формировании подвижной части перегородки носа (pars mobilis septi nasi) в области преддверия. Костный отдел образован в задневерхней области перпендикулярной пластинкой решетчатой кости (lam. perpendicularis), а в задненижней —
самостоятельной костью перегородки носа — сошником (vo-тег).
У новорожденного перпендикулярная пластинка решетчатой кости представлена перепончатым образованием. Между перпендикулярной пластинкой и сошником, а также между хрящом перегородки носа и сошником остается полоска хря-ЩД — зона роста. Повреждение зоны роста (например, при хирургических вмешательствах) может вызвать деформацию перегородки и наружного носа. Полное формирование и окостенение перегородки носа заканчиваются к 10 годам, дальней-ии рост перегородки происходит за счет зон роста.


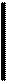


 В области ростковых зон благодаря разной скорости развития хрящевой и костной ткани могут образоваться шипы и гребни носовой перегородки, вызывающие нарушение носового дыхания.
В области ростковых зон благодаря разной скорости развития хрящевой и костной ткани могут образоваться шипы и гребни носовой перегородки, вызывающие нарушение носового дыхания.
Латеральная (боковая, наружная) стенка полости носа наиболее сложная по своему строению, сформирована несколькими костями. В переднем и среднем отделах она образована лобным отростком верхней челюсти, медиальной стенкой верхней челюсти, слезной костью, решетчатыми ячейками. В задних отделах в ее формировании участвуют перпендикулярная пластинка небной кости и медиальная пластинка крыловидного отростка клиновидной кости, которые образуют края хоан. Хоаны ограничиваются медиально з'адним краем сошника, латераль-но — медиальной пластинкрй крыловидного отростка клиновидной кости, сверху — тело^ этой кости, снизу — задним краем горизонтальной пластинки небной кости.
На латеральной стенке (рис. 2.7, а) в виде горизонтальных пластинок располагаются три носовые раковины (conchae nasa-les): нижняя, средняя и верхняя {conchae nasales inferior, media et superior). Нижняя носовая раковина, наиболее крупная по размеру, является самостоятельной костью, средняя и верхняя раковины сформированы решетчатой костью.
Все носовые раковины, прикрепляясь к латеральной стенке полости носа в виде продолговатых уплощенных образований, формируют под собой соответственно нижний, средний и верхний носовые ходы. Между носовой перегородкой и носовыми раковинами также образуется свободное пространство в виде щели, оно распространяется от дна полости носа до свода и называется общим носовым ходом.
У детей все носовые ходы относительно узкие, нижняя раковина спускается до дна полости носа, что обусловливает быстро наступающее затруднение носового дыхания даже при небольшой отечности слизистой оболочки при катаральном воспалении. Последнее обстоятельство влечет за собой нарушение грудного вскармливания, так как без носового дыхания ребенок не может сосать. Кроме того, у детей младшего возраста короткая и широкая слуховая труба расположена горизонтально. В таких условиях даже при небольших воспалительных явлениях в полости носа значительно затрудняется носовое дыхание, что создает возможность забрасывания инфицированной слизи из носоглотки через слуховую трубу в среднее ухо и возникновения острого воспаления среднего уха.
Нижний носовой ход (meatus nasi inferior) находится между нижней носовой раковиной и дном полости носа. В области его свода на расстоянии около 1,5 см от переднего конца раковины находится выводное отверстие носослезного протока (ductus nasolacrimalis). Это отверстие образуется после рожде-
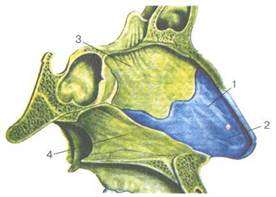
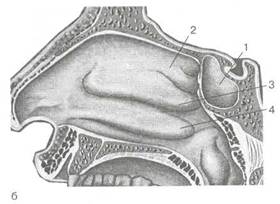
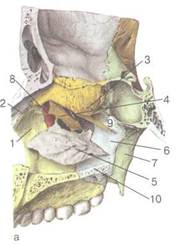 |
Рис. 2.7. Строение латеральной стен-кл полости носа.
 а- костный скелет латеральной стенки
а- костный скелет латеральной стенки
полости носа после удаления мягких тка-
ней: 1 —лобный отросток верхней челюс-
ти, 2 — носовая кость, 3 — верхняя но
совая раковина, 4 - средняя носовая ра
ковина, 5 — нижняя носовая раковина,
6 _ перпендикулярная пластинка небной
кости, 7 — внутренняя пластинка клино
видного отростка небной кости, 8 — слез
ная кость, 9 — клиновидно-небное от
верстие, 10 — горизонтальная пластинка
небной' кости; б — латеральная стенка
полости носа после удаления носовых ра
ковин: 1 — полулунная расщелина, 2 —
решетчатая воронка, 3 — выводное от
верстие канала лобной пазухи, 4 — вы
водные отверстия клиновидной пазухи и
задних ячеек решетчатого лабиринта, 5 —
верхняя носовая раковина, 6 — средняя
носовая раковина, 7 — нижняя
носовая раковина, 8 — валик
носа, 9 — передний носовой кла
пан, 10 — выводные отверстия I
верхнечелюстной пазухи и пе
редних ячеек решетчатого ла
биринта.
ния, задержка его открытия нарушает отток слез, что ведет к кистозному расширению протока и сужению носовых ходов. Латеральная стенка нижнего носового хода в нижних отделах толстая (имеет губчатое строение), ближе к месту прикрепления нижней носовой раковины значительно истончается, в связи с чем пункцию верхнечелюстной пазухи легче всего производить именно в этом месте, отступя примерно на 1,5 см от переднего конца раковины.
Средний носовой ход (meatus nasi medius) располагается между
нижней и средней носовыми раковинами. Латеральная стенка
этой области имеет сложное строение и представлена не
°лько костной тканью, но и дупликатурой слизистой оболоч-



 ки, которая называется фонтанелой (роднички). В переднем отделе среднего носового хода, под носовой раковиной, находится полулунная (серповидная) расщелина (hiatus semilunaris), которая в задней части образует небольшое расширение в виде воронки — решетчатая воронка (infundibulum ethmoidale). В воронку кпереди и кверху открывается выводной канал лобной пазухи, а кзади и книзу — естественное соустье верхнечелюстной пазухи. В полулунную расщелину открываются передние и средние решетчатые ячейки. Естественное соустье верхнечелюстной пазухи прикрыто крючковидным отростком — рго-cessus uncinatus (небольшая серповидная пластинка решетчатой кости), отграничивающим полулунную расщелину спереди, поэтому выводные отверстия пазух, как правило, не удается увидеть даже при осмотре полости носа эндоскопами (рис. 2.7, б).
ки, которая называется фонтанелой (роднички). В переднем отделе среднего носового хода, под носовой раковиной, находится полулунная (серповидная) расщелина (hiatus semilunaris), которая в задней части образует небольшое расширение в виде воронки — решетчатая воронка (infundibulum ethmoidale). В воронку кпереди и кверху открывается выводной канал лобной пазухи, а кзади и книзу — естественное соустье верхнечелюстной пазухи. В полулунную расщелину открываются передние и средние решетчатые ячейки. Естественное соустье верхнечелюстной пазухи прикрыто крючковидным отростком — рго-cessus uncinatus (небольшая серповидная пластинка решетчатой кости), отграничивающим полулунную расщелину спереди, поэтому выводные отверстия пазух, как правило, не удается увидеть даже при осмотре полости носа эндоскопами (рис. 2.7, б).
На боковой стенке полости носа в области переднего конца средней носовой раковины иногда можно идентифицировать одну или группу воздухоносных клеток — валик носа (agger nasi), в виде небольших выпячиваний слизистой оболочки, граничащих снизу с поверхностью крючковидного отростка.
Распространенным вариантом строения является пневмати-зированный передний конец средней носовой раковины — пузырек (concha bullosa ethmoidale), которая представляет собой одну из воздухоносных решетчатых ячеек. Наличие пузырька средней носовой раковины может приводить к нарушению аэрации околоносовых пазух с последующим их воспалением.
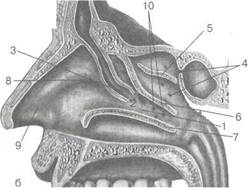
В последние годы в связи с активным внедрением эндоскопических методов хирургического вмешательства необходимо знать детали анатомического строения и основные "опознавательные" анатомические образования полости носа. Прежде всего понятие " остиомеатальный комплекс" — это система анатомических образований в области переднего отдела средней носовой раковины. В его состав входят крючковидный отросток (серповидная костная пластинка), который является медиальной стенкой решетчатой воронки. Кпереди от крючковидного отростка на уровне прикрепления верхнего конца средней носовой раковины расположены клетки валика носа (agger nasi). Последние могут быть представлены единой полостью, но чаще это система отдельных клеток, которые открываются в решетчатую воронку. Кзади от крючковидного отростка под передним концом средней носовой раковины можно видеть крупную ячейку передней пазухи решетчатой кости — большой решетчатый пузырек (bulla ethmoidalis). Наконец, противолежащий участок перегородки носа также входит в понятие "остиомеатальный комплекс" (рис. 2.8).
Верхний носовой ход (meatus nasi superior) распространяется от средней носовой раковины до свода носа. На уровне заднего конца верхней раковины в верхнем носовом ходе располагается клиновидно-решетчатое углубление (сфеноэтмоидальное про-
 Рис 2.8. Остиомеатальный комплекс (картина при эндоскопии). I _- крючковидный отросток- 2 — ячейки валика носа- 3 — большой решетчатый пузырек; 4 - перегородка носа; 5 - основание средней носовой раковины; 6 — передний конец средней носовой ракови-н^[; 7 — общий носовой ход.
Рис 2.8. Остиомеатальный комплекс (картина при эндоскопии). I _- крючковидный отросток- 2 — ячейки валика носа- 3 — большой решетчатый пузырек; 4 - перегородка носа; 5 - основание средней носовой раковины; 6 — передний конец средней носовой ракови-н^[; 7 — общий носовой ход.
странство), куда открываются клиновидная пазуха отверстием ostium sphenoidale и задние ячейки решетчатого лабиринта.
Полость носа и околоносовые пазухи выстланы слизистой оболочкой. Исключением является преддверие полости носа, которое покрыто кожей, содержащей волосы и сальные железы. Слизистая оболочка полости носа не имеет подслизистой основы, которая вообще отсутствует в дыхательном тракте (за исключением подголосовой полости). В зависимости от особенностей строения слизистой оболочки и функционального назначения полость носа делится на два отдела — респираторный (дыхательный) и обонятельный.
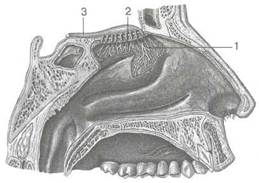
Респираторная область носа (reg. respiratoria) занимает пространство от дна полости носа до уровня нижнего края средней носовой раковины. В этой области слизистая оболочка покрыта многорядным цилиндрическим мерцательным эпителием (рис. 2.9). На апикальной поверхности реснитчатых клеток расположено около 200 тонких ресничек длиной 3—5 мкм, формирующих почти сплошной ковер. Реснитчатые микроворсинки совершают направленное движение кзади по направлению к носоглотке, а в самом переднем отделе — к преддверию. Частота колебаний ресничек около 10—15 в минуту. В слизистой оболочке также имеются многочисленные бокаловидные клетки, выделяющие слизь, и трубчато-альвеолярные разветвленные железы, продуцирующие серозный или серозно-слизистый секрет, который через выводные протоки выходит на поверхность слизистой оболочки полости носа. На всем протяжении слизистая оболочка плотно спаяна с надхрящницей и надкостницей, поэтому ее отсепаровку во время операции производят вместе с ними.
На медиальной поверхности нижней носовой раковины и в передних отделах средней носовой раковины слизистая оболочка полости носа утолщается за счет пещеристых венозных сплетений раковины, состоящих из венозных сосудистых рас-
 |
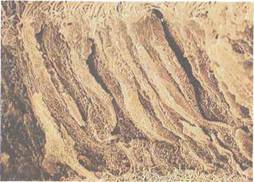 |
Рис. 2.9. Микрофото мерцательного эпителия. х2600.
Рис. 2.Ю. Обонятельная' область полости
носа.
1 _ обонятельные нити;
2 — решетчатая пластинка
решетчатой кости; 3 —
обонятельный тракт.


 ширений, стенки которых богато снабжены гладкой мускулатурой. При воздействии; определенных раздражителей (холодный воздух, мышечная нагрузка и др.) слизистая оболочка, содержащая пещеристые венозные сплетения, может мгновенно набухать или сокращаться, тем самым суживая или расширяя просвет носовых ходов, оказывая регулирующее воздействие на дыхательную функцию.
ширений, стенки которых богато снабжены гладкой мускулатурой. При воздействии; определенных раздражителей (холодный воздух, мышечная нагрузка и др.) слизистая оболочка, содержащая пещеристые венозные сплетения, может мгновенно набухать или сокращаться, тем самым суживая или расширяя просвет носовых ходов, оказывая регулирующее воздействие на дыхательную функцию.
У детей кавернозная ткань достигает полного развития к 6 годам. В младшем возрасте в слизистой оболочке перегородки носа иногда встречается рудимент обонятельного органа — со-шниково-носовой орган (Якобсона), располагающийся на расстоянии 2 см от переднего края перегородки носа, где могут образовываться кисты, а также возникать воспалительные процессы.
Обонятельная область (reg. olfactoria) расположена в верхних отделах полости носа от нижнего края средней носовой раковины до свода полости носа. Пространство между медиальной поверхностью средней носовой раковины и противолежащим участком перегородки носа называется обонятельной щелью. Эпителиальный покров слизистой оболочки в этой области состоит из обонятельных биполярных клеток — веретенообразных, базальных и поддерживающих. Местами встречаются клетки мерцательного эпителия, выполняющие очистительную функцию. Обонятельные клетки являются периферическим нервным рецептором, имеют длинную нитевидную форму с утолщением посередине, где находится круглое ядро. От обонятельных клеток отходят тонкие нити — около 20 (filae olfac-toriae), которые через решетчатую пластинку решетчатой кости вступают в обонятельную луковицу (bulbus olfactorius), а затем в обонятельный тракт (tr. olfactorius) (рис. 2.10). Поверхность обонятельного эпителия покрыта специфическим секретом, вырабатываемым специальными трубчато-альвеолярными же-
 |
Рнс. 2.11. Кровоснабжение полости носа. 1 _ клиновидно-небная артерия; 2 — решетчатые артерии.
лезами (боуменовы железы). Секрет способствует восприятию обонятельного раздражения.
Кровоснабжение полости носа (рис. 2.11). Наиболее крупная артерия носовой полости — клиновидно-небная (a. sphenopalat-ina) ветвь верхнечелюстной артерии из системы наружной сонной артерии. Проходя через клиновидно-небное отверстие (for. sphenopalatina) вблизи заднего конца нижней носовой раковины, она обеспечивает кровоснабжение задних отделов полости носа и околоносовых пазух. От нее в полость носа отходят задние носовые латеральные и перегородочные артерии (аа. nasales posteriores later ales et septi).
Передневерхние отделы полости носа и область решетчатого лабиринта кровоснабжаются глазной артерией (a. ophthalmica) из системы внутренней сонной артерии. От нее через решетчатую пластинку в полость носа отходят:
• передняя решетчатая артерия (a. ethmoidalis anterior);
• задняя решетчатая артерия (a. ethmoidalis posterior).


 Особенностью васкуляризации перегородки носа является образование густой сосудистой сети в слизистой оболочке в передней ее трети — кисселъбахово место {locus Kiesselbachi). Здесь слизистая оболочка нередко истончена, в этом месте чаще, чем в других отделах перегородки носа, бывают носовые кровотечения, поэтому оно получило название кровоточивой зоны носа.
Особенностью васкуляризации перегородки носа является образование густой сосудистой сети в слизистой оболочке в передней ее трети — кисселъбахово место {locus Kiesselbachi). Здесь слизистая оболочка нередко истончена, в этом месте чаще, чем в других отделах перегородки носа, бывают носовые кровотечения, поэтому оно получило название кровоточивой зоны носа.
Венозные сосуды. Особенностью венозного оттока из полости носа является его связь с венами крыловидного сплетения {plexus pterygoideus) и далее пещеристого синуса {sinus cavernosus), располагающегося в средней черепной ямке. Это создает возможность распространения инфекции по указанным путям и возникновения риногенных и орбитальных внутричерепных осложнений.
Отток лимфы. Цз передних отделов носа он осуществляется в поднижнечел^Ьстные, из средних и задних отделов — в заглоточные и глубокие шейные лимфатические узлы. Возникновение ангины по,сле операции в полости носа можно объяснить вовлечениемх в воспалительный процесс глубоких шейных лимфатических узлов, что приводит к застою лимфы в миндалинах. Кроме того, лимфатические сосуды полости носа сообщаются с субдуральным и подпаутинным пространствами. Этим объясняется возможность возникновения менингита при оперативных вмешательствах в полости носа.
В полости носа различают иннервацию:
• обонятельную;
• чувствительную;
• вегетативную.
Обонятельная иннервация осуществляется обонятельным нервом {п. olphactorius). Обонятельные нити, отходящие от чувствительных клеток обонятельной области (I нейрон), проникают в полость черепа через решетчатую пластинку, где образуют обонятельную луковицу {bulbus olphactorius). Здесь начинается II нейрон, аксоны которого идут в составе обонятельного тракта, проходят через парагиппокампалъную извилину {gyms parahippocampalis), заканчиваются в коре гиппокампа {hippocampus), являющейся корковым центром обоняния.
Чувствительная иннервация полости носа осуществляется первой {глазной нерв — п. ophthalmicus) и второй {верхнечелюстной нерв — п. maxillaris) ветвями тройничного нерва. От первой ветви отходят передние и задние решетчатые нервы, которые проникают в полость носа вместе с сосудами и иннервируют боковые отделы и свод носовой полости. Вторая ветвь участвует в иннервации носа прямо и через анастомоз с крылонеб-ным узлом, от которого отходят задние носовые ветви (в основном к перегородке носа). От второй ветви тройничного нерва отходит подглазничный нерв {п. infraorbitalis) к слизистой оболочке дна полости носа и верхнечелюстной пазухи. Ветви
тройничного нерва анастомозируют между собой, что объясняет иррадиацию боли из области носа и околоносовых пазух в область зубов, глаза, твердой мозговой оболочки (боль в области лба, затылка) и т.д. Симпатическая и парасимпатическая (вегетативная) иннервация носа и околоносовых пазух представлена нервом крыловидного канала (видиев нерв), который начинается от внутреннего сонного сплетения (верхний шейный симпатический узел).
2.1.3. Клиническая анатомия околоносовых пазух
К околоНосовым пазухам {sinus paranasalis) относят воздухоносные полости, окружающие носовую полость и сообщающиеся с ней с помощью отверстий. Имеются 4 пары воздухоносных пазух:
• верхнечелюстные;
• лобные;
• пазухи решетчатой кости;
• клиновидные.
В клинической практике околоносовые пазухи подразделяют на передние (верхнечелюстные, лобные, передние и средние пазухи решетчатой кости) и задние (клиновидные и задние пазухи решетчатой кости). Такое подразделение удобно тем, что патология передних пазух несколько отличается от таковой задних пазух. В частности, сообщение с полостью носа передних пазух осуществляется через средний, а задних — через верхний носовой ход, что важно в плане диагностики. Заболевания задних пазух (особенно клиновидных) встречаются значительно реже, чем передних.
Верхнечелюстные пазухи {sinus maxillaris). Они парные, расположены в теле верхней челюсти, самые крупные, объем каждой из них в среднем равен 10,5—17,7 см^. Внутренняя поверхность пазух покрыта слизистой оболочкой толщиной около 0,1 мм; оболочка представлена многорядным цилиндрическим мерцательным эпителием. Мерцательный эпителий функционирует так, что продвижение слизи направлено по кругу кверху к медиальному углу пазухи, где расположено соустье со средним носовым ходом полости носа. В верхнечелюстной пазухе различают переднюю, заднюю, верхнюю, нижнюю и медиальную стенки.
Медиальная (носовая) стенка пазухи с клинической точки зрения является наиболее важной. Она соответствует большей части нижнего и среднего носовых ходов. Представлена костной пластинкой, которая, постепенно истончаясь, в области среднего носового хода может перейти в дугашкатуру слизистой оболочки.



 В пазухе выводное отверстие располагается в верхних отделах, в связи с чем отток из нее затруднен. Иногда при осмотре эндоскопами в задних отделах полулунной расщелины обнаруживают дополнительное выводное отверстие верхнечелюстной пазухи (for. accesorius), через которое полипозно-измененная слизистая оболочка из пазухи может выпячиваться в носоглотку, образуя хоанальный полип.
В пазухе выводное отверстие располагается в верхних отделах, в связи с чем отток из нее затруднен. Иногда при осмотре эндоскопами в задних отделах полулунной расщелины обнаруживают дополнительное выводное отверстие верхнечелюстной пазухи (for. accesorius), через которое полипозно-измененная слизистая оболочка из пазухи может выпячиваться в носоглотку, образуя хоанальный полип.
Передняя, или лицевая, стенка простирается от нижнеорбитального края глазницы до альвеолярного отростка верхней челюсти. Эта стенка является наиболее плотной в верхнечелюстной пазухе, покрыта мягкими тканями щеки и доступна ощупыванию. Плоское костное углубление на передней поверхности лицевой стенки называется клыковой, или собачьей, ямкой (fossa canina), которая представляет собой наиболее тонкую часть передней стенки. Ее глубина может варьировать, но в среднем составляет 4—7 мм. При выраженной клыковой ямке передняя и верхняя стенки верхнечелюстной пазухи находятся в непосредственной близости от медиальной стенки. Это необходимо учитывать при пункции пазухи, потому что в таких случаях пункционная игла может проникнуть в мягкие ткани щеки или в глазницу, что иногда приводит к гнойным осложнениям. У верхнего края клыковой ямки расположено подглазничное отверстие, через которое выходит подглазничный нерв (п. infraorbitalis).
Верхняя, или глазничная, стенка является наиболее тонкой, особенно в заднем отделе, где часто бывают дигисценции. В толще ее проходит подглазничный канал, иногда отмечается непосредственное прилегание нерва и кровеносных сосудов к слизистой оболочке, выстилающей верхнюю стенку верхнечелюстной пазухи. Это следует учитывать при выскабливании слизистой оболочки во время операции. Задневерхние (медиальные) отделы пазухи непосредственно граничат с группой задних ячеек решетчатого лабиринта и клиновидной пазухой, в связи с чем хирургический подход к ним удобен и через верхнечелюстную пазуху. Наличие венозного сплетения, связанного с глазницей, пещеристым синусом твердой мозговой оболочки, может способствовать переходу процесса в эти области и развитию грозных осложнений, таких как тромбоз пещеристого синуса, флегмона глазницы.
Задняя стенка пазухи толстая, соответствует бугру верхней челюсти {tuber maxillae) и своей задней поверхностью обращена в крылонебную ямку, где расположены верхнечелюстной нерв, крылонебный узел, верхнечелюстная артерия, крыловидное венозное сплетение.
Нижней стенкой, или дном, пазухи является альвеолярный отросток верхней челюсти. Дно верхенечелюстной пазухи при средних ее размерах лежит примерно на уровне дна полости носа, но нередко располагается и ниже последнего. При уве-
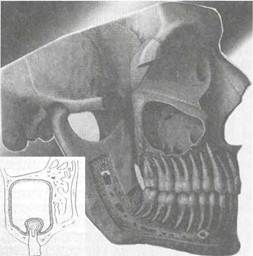 |
Рис. 2.12. Анатомическое соотношение верхнечелюстной пазухи и корней зубов.
личении объема верхнечелюстной пазухи и опускании ее дна в сторону альвеолярного отростка нередко наб
 2015-01-30
2015-01-30 1635
1635








