Наиболее часто наблюдаются при падении на отведенную и вытянутую руку.
Клиническая картина зависит от степени повреждения. При растяжении связок отмечаются локальная болезненность в зоне проекции связок (обычно передняя поверхность плечевого сустава), ограничение активных движений. При разрыве связок (обычно они рвутся в местах прикрепления к кости) наблюдаются значительная гематома, выраженная болезненность, ограничение активных движений.
Рентгенологически костные изменения не выявляются.
Лечение. В зону повреждения вводят новокаин. Повязкой Дезо осуществляют иммобилизацию руки. При значительных повреждениях конечность укладывают на отводящую шину. Через 3-4 дня назначают физиотерапевтические процедуры (солюкс, диатермия), дозированную лечебную гимнастику.
Переломы плечевой кости. Наблюдаются при прямой травме, а также при падении на вытянутую конечность.
В зависимости от уровня перелома различают:
внутрисуставные переломы – перелом головки плеча и перелом анатомической шейки; внесуставные – чрезбугорковые переломы и эпифизиолизы у детей, переломы хирургической шейки, перелом диафиза плеча, а в нижней трети плеча – надмыщелковые и чрезмыщелковые переломы, переломы мыщелков наружного и внутреннего), отрыв надмыщелков (наружного и внутреннего), Т - и U - образные переломы дистального конца плечевой кости. По характеру переломы бывают поперечные, косые, оскольчатые и вколоченные.
Из отдельных видов смещения наблюдаются смещения отломков по ширине и по оси, реже по длине.
Клиническая картина зависит от локализации перелома и вида смещения костных отломков. При внутрисуставных переломах головка свободно лежит в суставе. Дистальный (периферический) отломок за счет тяги длинных мышц подтянут кверху, действием коротких односуставных мышц приведен и ротирован наружу. При отрыве большого бугра последний оттягивается кзади и кнаружи, а само плечо перемещается кпереди и внутрь.
При отрыве малого бугра смещение происходит в обратном направлении.
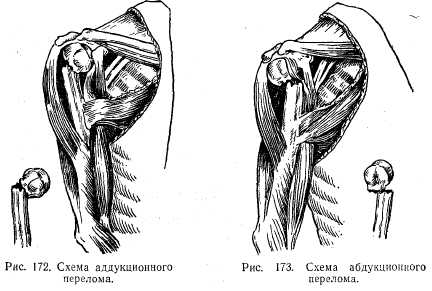
При внесуставных переломах верхней трети различают аддукционные и абдукционные переломы. При аддукционных переломах центральный отломок принимает положение отведения и наружной ротации, а периферический смещается кнутри, в проксимальном (центральном) направлении, кпереди и ротируется внутрь. Оба отломка образуют угол, открытый кзади и кнутри (рис. 15).
При абдукционных переломах центральный отломок приведен и ротирован внутрь, а периферический находится в положении отведения (рис. 16).
 При падении на локоть могут наблюдаться вколоченные переломы, когда периферический костный отломок внедряется в центральный. Какой-либо закономерности в смещении костных отломков при диафизарных переломах не отмечается. Смещение зависит от линии перелома, а также, костных отломков и в действии силы вызвавшей перелом.
При падении на локоть могут наблюдаться вколоченные переломы, когда периферический костный отломок внедряется в центральный. Какой-либо закономерности в смещении костных отломков при диафизарных переломах не отмечается. Смещение зависит от линии перелома, а также, костных отломков и в действии силы вызвавшей перелом.
| Рис. 15. Схема аддукционного перелома Рис. 16. Схема абдукционного перелома |
При флексионном переломе падение происходит на максимально согнутый локтевой сустав, плоскость перелома идет спереди и сверху, кзади и книзу. Дистальный отломок смещается кпереди. Что касается клинических симптомов, то при переломах со смещением костных отломков наблюдаются абсолютные признаки переломов: деформация конечности, крепитация костных отломков, патологическая подвижность и укорочение конечности.
 При переломах без смещения костных отломков (вколоченные и сколоченные) эти признаки могут отсутствовать. Относительные же признаки при переломах (нарушение функции конечности, локальная боль, гематома и боль в зоне повреждения) в той или иной степени имеют место всегда.
При переломах без смещения костных отломков (вколоченные и сколоченные) эти признаки могут отсутствовать. Относительные же признаки при переломах (нарушение функции конечности, локальная боль, гематома и боль в зоне повреждения) в той или иной степени имеют место всегда.
При внутрисуставных переломах обязательно отмечается гемартроз.
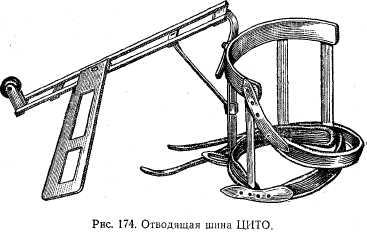
| Рис. 17 Отводящая шина ЦИТО |
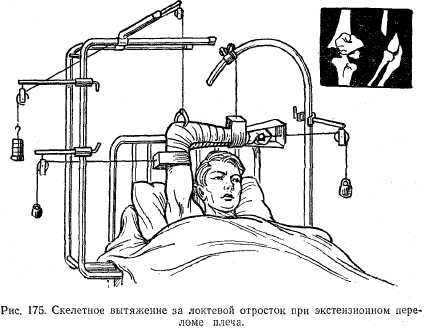
| Рис. 18 Скелетное вытяжение за локтевой отросток при экстензион ном переломе плеча |
Переломы костей предплечья. В зависимости от локализации различают следующие виды переломов: перелом локтевого отростка, перелом венечного отростка, перелом головки или шейки лучевой кости, диафизарные переломы костей предплечья, перелом луча в типичном месте. Переломы могут возникать как при прямой, так и непрямой травме.
Клиническая картина. При переломе локтевого отростка отмечаются боль, кровоизлияние, припухлость. При пальпации между отломками определяют диастаз, разгибание ограничено. Для уточнения диагноза необходима рентгенография в двух проекциях.
При переломе (отрыве) венечного отростка в области локтевого сгиба отмечаются припухлость, иногда кровоизлияние, максимальное сгибание в локтевом суставе ограничено.
При переломе головки и шейки лучевой кости наблюдаются локальная боль, припухлость и гематома в соответствующей, проекции, ограничение движений в локтевом суставе, особенно ротационных. Требуется рентгенограмма в двух проекциях.
При диафизарных переломах двух костей предплечья выявляются патологическая подвижность, деформация предплечья и все относительные симптомы переломов. Диагностика не сложна.
При изолированном переломе локтевой или лучевой кости сохранившаяся целая кость выполняет опорную функцию, всвязи, с чем деформация конечности и нарушение ее функции нерезко выражены. Большое диагностическое значение имеет локальная боль в зоне перелома при ротации (круговое движение по оси предплечья).
Иногда наблюдается комбинация переломов и вывихов различной локализации.
Наиболее частые из них:
1) перелом лучевой кости, сопровождающийся вывихом головки локтевой кости (перелом Галеации);
2) перелом локтевой кости и вывих головки лучевой кости (перелом Монтеджи).
Клиническая картина при этих видах переломов складывается из комбинации симптомов переломов и вывихов соответствующей локализации.
Перелом луча в типичном месте (дистальный конец лучевой кости) делится на два вида: экстензионный – дистальный отломок смещается к тылу и радиально, флексионный – дистальный отломок смещается в ладонную сторону. При переломах без значительного смещения отломков определяется локальная болезненность и припухлость. При значительном смещении определяется характерная штыкообразная деформация, направленная в тыльную или ладонную сторону в зависимости от вида перелома.
Лечение. При переломах локтевого отростка без смещения костных отломков в положении максимального разгибания накладывают задню гипсовую лонгету на 2-3 нед. В дальнейшем назначают лечебную физкультуру. В случае невозможности сопоставить костный отломок прибегают к хирургическому лечению – подшиванию костного отломка к локтевой кости.
При отрыве венечного отростка производят максимальное сгибание в локтевом суставе с последующей фиксацией мягкой или гипсовой повязкой; срок фиксации 2-3 нед. Затем проводят лечебную физкультуру и тепловые процедуры. Массаж не показан в связи с опасностью развития оссифицирующего миозита. Если сопоставить костный отломок невозможно, его удаляют, так как он будет мешать сгибанию в локтевом суставе.
При переломе головки или шейки лучевой кости без смещения костных отломков производят местное обезболивание и конечность фиксируют при ее сгибании в локтевом суставе под прямым углом. Предплечью придают положение среднее между супинацией (ладонь обращена кверху) и пронацией (ладонь обращена книзу). Фиксацию производят сроком на 2 нед. Впоследствии применяют лечебную физкультуру. При смещении костных отломков осуществляют их вправление. Для этого руку в локтевом суставе разгибают и устанавливают в положении значительного отведения предплечья наружу. Надавливая на фрагмент, вправляют его. Конечность снова сгибают и производят ее фиксацию. При неудаче вправления показано оперативное лечение – вправление с фиксацией, а при раздроблении головки – ее удаление.
При диафизарных переломах со смещением костных отломков необходимо их сопоставление. Вначале устраняют ротационное смещение дистальных отломков, затем смещение по ширине и длине. Накладывают две гипсовые лонгеты (тыльная и ладонная), а на них – по круглой палочке (чижики), которые вдавливают в гипс для того, чтобы раздвинуть кости предплечья. Лонгеты фиксируют циркулярными гипсовыми бинтами. Фиксацию производят на 7-8 нед. Если сопоставить костные отломки не удается, применяют оперативное лечение – остеосинтез (при переломе одной кости – одним штифтом Богданова, двух костей – двумя). Металлические стержни удаляют после образования хорошей костной мозоли.
При переломе луча в типичном месте после местного обезболивания производят репонирование костных отломков. Для этого - осуществляют продольную тракцию предплечья за кисть (отдельно захватывают I палец и остальные 4 пальца); предплечье при этом находится на столе. Кисть сгибают вниз в лучезапястном суставе через край стола. Хирург рукой отжимает костный фрагмент сверху вниз (происходит сопоставление). Для фиксации применяют задню гипсовую лонгету. Срок фиксации 3 нед.
Повреждения костей кисти и пальцев. Такие повреждения встречаются довольно часто. Требуется особенно тщательное сопоставление анатомической целостности костного аппарата, так как в противном случае больной становится инвалидом из-за нарушения функции кисти.
Переломы ладьевидной кости делятся на два вида – перелом тела и перелом ее бугристости. Клинически отмечаются припухлость и болезненность в области лучезапястного сустава, у радиального его края. Резко выражена локальная болезненность в зоне «анатомической табакерки». Полное сжатие кисти в кулак невозможно из-за выраженной болезненности. Для уточнения диагноза необходимо произвести рентгеновский снимок в двух проекциях при определенной укладке: кисть укладывают в положение ульнарного отведемния и небольшой тыльной флексии (сгибания); при таком положении ладьевидная кость видна на всем протяжении. Репонирование не производят. Накладывают циркулярную гипсовую повязку на предплечье и кисть до основания пальцев с захватом основной фаланги I пальца в положении небольшой тыльной флексии и радиарного отведения кисти. Срок фиксации 3-4 мес., при переломе бугристости ладьевидной кости - 2 нед. В дальнейшем рекомендуется лечебная физкультура.
Переломы пястных костей. Наиболее часто наблюдается перелом I пястной кости. Типичным видом ее повреждения является внутрисуставной краевой перелом проксимального его конца (перелом Бенета). При этом повреждении отрывается треугольной формы отломок, который остается на месте, в то время как сама пястная кость смещается в тыльнолучевую сторону, образуя подвывих. Клинически отмечаются сглаженность контуров «анатомической табакерки», деформация в виде выпячивания в тыльную сторону в области I пястно-запястного сочленения, локальная болезненность. Движения ограничены. Требуется рентгенограмма. Перелом других пястных костей наблюдается чаще после прямой травмы. Диагноз подтверждается рентгенологически.
Репонирование производят под местным обезболиванием. Область лучезапястного сустава захватывают пальцами с таким расчетом, чтобы I палец производил давление на смещенную пястную кость при отведении I пальца больного. Фиксацию осуществляют гипсовой повязкой в течение 7-10 дней.
При переломе других пястных костей производят тракцию за соответствующий палец и местно путем надавливания сопоставляют костные отломки. Фиксация шиной или гипсовой повязкой сроком на 3 нед.
| Рис. 19. Фиксация проволочкой шиной Беллера при пере ломах фаланги |
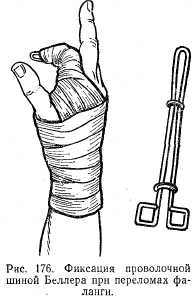
 Переломы фаланг пальцев. Причина перелома — чаще прямая травма. Переломы фаланг пальцев делятся на внутрисуставные, околосуставные и тела фаланги. Клиническая картина складывается из отечности, кровоизлияния, а при смещении костных фрагментов — деформации. Полное разгибание пальца невозможно. Рентгенограмма обязательна. Репозицию осуществляют под анестезией по Лукашевичу. На ладонную поверхность пальца и кисти накладывают шину и фиксируют бинтом. Затем производят сгибание пальца вместе с шиной с соответствующей коррекцией костных отломков. После вправления производят дополнительную фиксацию мягкими бинтами (рис. 19) при внутрисуставных переломах в течение 5-7 дней, тела -2 нед.
Переломы фаланг пальцев. Причина перелома — чаще прямая травма. Переломы фаланг пальцев делятся на внутрисуставные, околосуставные и тела фаланги. Клиническая картина складывается из отечности, кровоизлияния, а при смещении костных фрагментов — деформации. Полное разгибание пальца невозможно. Рентгенограмма обязательна. Репозицию осуществляют под анестезией по Лукашевичу. На ладонную поверхность пальца и кисти накладывают шину и фиксируют бинтом. Затем производят сгибание пальца вместе с шиной с соответствующей коррекцией костных отломков. После вправления производят дополнительную фиксацию мягкими бинтами (рис. 19) при внутрисуставных переломах в течение 5-7 дней, тела -2 нед. 2015-03-08
2015-03-08 1048
1048