По этиологии: бактериальная, вирусная, грибковая, паразитарная, хламидийная, микоплазменная, смешанная.
По месту инфицирования: внебольничная, внутрибольничная (после 48-72 часов после госпитализации).
Также выделяются:
Аспирационная (при заболеваниях, сопровождающихся рефлюксом, дисфагией, у больных с нарушением сознания);
Вентиляционная – развивается у пациентов на ИВЛ: ранняя – в первые 5 суток и поздняя – после 5 суток ИВЛ;
У новорожденных: внутриутробные (которые проявились в первые 72 часа жизни), постнатальные.
По клинико-рентгенологическим данным: очаговая пневмония, моно- или полисегментарная, очагово-сливная, долевая (крупозная), интерстициальная).
По степени тяжести: средней тяжести и тяжелая. Тяжесть пневмонии определяется выраженностью клинических проявлений и наличием осложнений.
Осложнения: легочные: булла, абсцесс, плевриты, пневмоторакс, пиопневмоторакс, абсцесс.
Внелегочные осложнения: ДВС-синдром, недостаточность кровообращения, инфекционно-токсический шок.
По течению: острое (до 1,5 мес.), затяжное (1,5-6 месяцев).
Патогенез. В основе патогенеза П лежит снижение иммунитета, часто развивающееся вследствие вирусных заболеваний. Важную роль играет также нарушение мукоцилиарного клиренса (см. «Бронхиты»).
В настоящее время выделяют следующие основные механизмы развития П:
1. Микроаспирация секрета ротоглотки;
2. Вдыхание аэрозоля, содержащего микроорганизмы;
3. Гематогенное распространение микроорганизмов из внелогочного очага инфекции;
4. Непосредственное распространение инфекции из соседних пораженных органов.
|
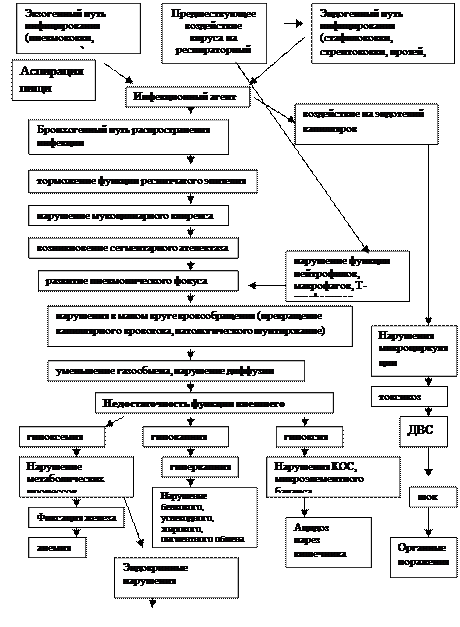
Рис. 1.8. Схема патогенез пневмонии
* ССАДГ – синдром стимуляции антидиуретического гормона.
Факторами, предрасполагающими к микроаспирации являются:
- возраст до 6 мес.;
- энцефалопатии;
- дисфагия (срыгивание, рвота, гастроэзофагеальный рефлюкс);
- синдром бронхиальной обструкции;
- механизм нарушения защитных барьеров (зонд, интубация, трахеомаляция, повторная рвота при парезе кишечника, тяжелых заболеваниях;
- ИВЛ;
- развитие критического состояния вследствие основного заболевания;
- пороки развития сердца, легких;
- нейромышечная блокада.
Исследования. О бщий анализ крови и мочи, рентгенография органов грудной клетки. По показаниям: посев мокроты на флору, (включая M.pneumoniae, а также U.urealyticum у новорожденных), исследование показателей КОС, определение хламидий в слюне и других биологических жидкостях, спирограмма, экспресс диагностика вирусных антигенов иммунофлюоресцентным методом, определение титра антител к хламидиям, микоплазмам.
Исследования амбулаторно, приказ МЗ РФ № 263: общий анализ крови, рентгенография легких. По показаниям: микробиологическое исследование мокроты (включая M.pneumoniae, а также U.urealyticum у новорожденных), серологические исследования на инфекции и вирусы, томография легких.
Анамнез, клиника. Примерно у половины детей развитию П предшествует ОРИ.Наиболее характерные признаки П: температура тела более 38 0С в течение 3-х суток и более, одышка, втяжение уступчивых мест грудной клетки, кашель, интоксикация.
Фебрильная температура важный признак П. Температура ниже 38 0С с 95% с большой вероятностью свидетельствует против П – кроме атипичных. Отсутствие лихорадки у ребенка старше 6 месяцев ставит под сомнение наличие П. Без применения антибиотиков лихорадка держится более трех дней.
Одышка выявляется тем чаще, чем обширнее поражение легких (20-60%). Цианоз очень редкий признак дыхательной недостаточности.
Интоксикационный синдром: плохой аппетит, возбуждение или апатия, нарушение сна, плаксивость, бледность, тахикардия.
Синдром респираторно-катаральных изменений: насморк, кашель, конъюнктивит и др. Особенности его проявлений зависят от этиологии предшествующей ОРИ (встречается в 40-50% случаев).
Аукультативно-перкуторные изменения: изменение перкуторного звука выявляется тем чаще, чем обширнее зона пневмонической инфильтрации (при долевых процессах – в 75%).
Ослабленное дыхание, локальное жесткое дыхание, бронхиальное дыхание над зоной инфильтрата – 70%, локальные мелкопузырчатые хрипы – менее 50%, рассеянные влажные хрипы – 25%, рассеянные сухие хрипы – 10%.
Внимание! У 20-30% при П отсутствуют локальные перкуторные и аускультативные изменения. Отсутствие у пациента локальных изменений со стороны легких не исключает наличия П.
В зависимости от этиологии и клинических проявлений П условно делят на типичные и атипичные.
Табл. 1.24. Признаки типичных и атипичных внебольничных пневмоний у детей первых месяцев жизни (В.К. Таточенко, 2006)
| Признак | Пневмония типичная | Пневмония атипичная |
| Лихорадка | Выражена, Т > 38 0С | Нет или субфебрильная |
| Одышка | Нет или незначительная | Выражена |
| Кашель | Влажный, нечастый | Начинается с кашля, кашель стокато, упорный, нарастающий |
| Катар | Часто отсутствует | Отсутствует или скудный |
| Конъюнктивит | Отсутствует | В анамнезе, и при микоплазмозе |
| Лимфаденит | Отсутствует | При хламидиозе |
| Хрипы | Нет или локализованные | Рассеянные |
| Перкуссия | Часто укорочение | Коробочный звук |
| Рентгенологическая картина | Чаще односторонний очаг или инфильтрат; вовлечение плевры | Двусторонние множественные очаги с поражением интерстиция |
| Возбудитель | Кишечная палочка, стафилококки, реже пневмококк, H. influenzae | C. trachomatis, M. pneumoniae, U. urealyticum |
Осложнения (см. «классификация пневмоний»).
 2015-04-08
2015-04-08 583
583








