У большинства пациентов, особенно при структурной патологии сердца, существует риск рецидива ФП после восстановления ритма. В связи с этим следующим после восстановления ритма является вопрос о необходимости проведения противорецидивной ААТ. В большинстве случаев после первого эпизода ФП антиаритмики на постоянной основе не назначаются, хотя прием их в течение первых недель после кардиоверсии помогает стабилизировать синусовый ритм. Назначение ААТ, как правило, требуется при повторных эпизодах ФП, потребовавших кардиоверсии, а также при частых (чаще 1 раза в месяц), симптомных пароксизмах ФП. При этом нельзя забывать, что основой в лечении таких больных должна быть патогенетическая терапия. Только на ее фоне имеет смысл назначать ААП.
В последние годы все более широкое распространение получила методика радиочастотной аблации субстрата аритмии при ФП. Однако эффективность и безопасность различных модификаций этих процедур и определение их предпочтительности требует дальнейшего изучения.
Рекомендации ESC/AHA по сохранению синусового ритма
Класс I
• До начала медикаментозной антиаритмической терапии должны быть устранены все обратимые причина аритмии и начато лечение заболевания, вызывающего рецидив пароксизмов
Класс II A
• Фармакологическая терапия может быть полезна для сохранения синусового ритма и предотвращения развития тахикардия-индуцированной кардиомиопатии
• Нечастые и хорошо переносимые рецидивы ФП могут быть расценены как положительный эффект проводимой ААТ
• У пациентов без тяжелой патологии сердца противорецидивная ААТ может быть начата амбулаторно, при условии хорошей переносимости препаратов
• У пациентов с изолированной ФП без структурной патологии сердца противорецидивное антиаритмической лечение рекомендовано начинать с пропафенона или флекаинида. Лечение может быть начато амбулаторно, если на момент начала терапии у пациента синусовый ритм. Может быть использован также соталол при условии, что величина интервала QT не превышает 460 мсек, уровень электролитов плазмы в норме и отсутствуют факторы риска назначения препаратов III класса.
• Катетерная аблация может быть альтернативой медикаментозной терапии для профилактики пароксизмов ФП у пациентов с нормальными размерами ЛП.
Класс III
• Не рекомендовано использование ААП, если установлено его проаритмическое действие
• Не рекомендована фармакологическая ААТ у больных с выраженными нарушениями функции СУ и АВУ без использования ЭКС
Выбор ААП, должен основываться на анализе целого ряда факторов: наличие структурной патологии сердца, сопутствующей АГ, опыта предыдущего использования препаратов у конкретного пациента, частоты ритма, состояния АВ проводимости и длительности реполяризации. Единственный - «самый эффективный и безопасный» антиаритмик так не изобретен, поэтому решение об оптимальной антиаритмической терапии остается за врачом. БАБ являются препаратами первой линии у пациентов с изолированной ФП, но флекаинид, пропафенон или соталол являются более эффективными. Амиодарон может быть альтернативным решением.
При ваготонических пароксизмах предпочтение нужно отдавать дизопирамиду. При симпатикотонических – бета-адреноблокаторам, а при их неэффективности - соталолу или амиодарону.
У пациентов с ХСН препаратом выбора является амиодарон, возможно также назначение соталола. Ни флекаинид, ни пропафенон, ни этацизин не рекомендуются у пациентов с ХСН. Но в качестве препаратов третьей линии у отдельных больных возможно назначение хинидина, прокаинамида или дизопирамида. У пациентов после ИМ могут назначаться амиодарон, соталол, БАБ или дофетитилид. Поотиворецидивное лечение пароксизмов ФП у больных с АГ должно обязательно проводиться на фоне адекватной антигипертензивной терапии. В случае отсутствия выраженной гипертрофии миокарда предпочтение следует отдавать препаратам IC класса (пропафенону. этацизину или флекаиниду) и амиодарону. На фоне прогрессирования гипретрофии левого желудочка
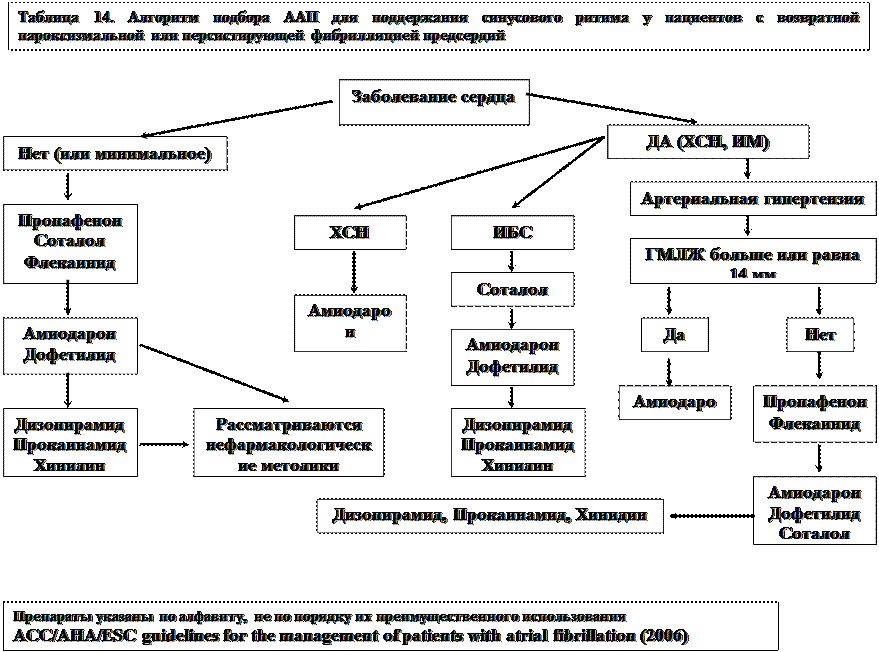

могут быть полезными амиодарон или соталол. БАБ являются препаратами первой линии при пароксизмах ФП ишемического генеза, особенно у больных после ИМ, а также при сочетании с АГ и ХСН, но их назначения часто бывает недостаточно для достижения полного эффекта.
При резистентных к монотерапии пароксизмах возможна комбинация двух ААП. Как правило, сочетают БАБ, соталол или амиодарон с препаратами IС класса - такими, как флекаинид, этацизин или пропафенон. У больных после ИМ, а также с ХСН возможно сочетание амиодарона с БАБ.
Алгоритм выбора ААТ представлен в таблице 14 Лечение мерцательной аритмии у отдельных групп пациентов.
Больные с острым ИМ. Если фибрилляция предсердий возникла у пациентов на фоне острого ИМ, нужно стремиться к скорейшему восстановлению ритма, особенно в случае, когда аритмия усугубляет гемодинамические нарушения или ишемию миокарда. Препаратом выбора является амиодарон, который не только восстанавливает ритма, но также уменьшает тахисистолию и улучшает функцию ЛЖ. Этим пациентам запрещено назначение антиаритмических препаратов I С класса. В случае отсутствия эффекта от медикаментозной терапии рекомендовано использована электрической кардиоверсии. У пациентов без признаков дисфункции ЛЖ и нарушения АВ проведения, в случае отсутствия показаний к восстановлению ритма, для замедления ЧСС возможно назначение БАБ или недигидропиридиновых АК. В последние годы несколько изменились взгляд на роль дигоксина в лечении больных с ФП на фоне ОИМ. Назначение дигоскина признано обоснованным у пациентов с тахисистолией и тяжелой дисфункцией ЛЖ для замедления ЧСС. Следует отметить, что у пациентов с ФП на фоне острого ИМ антикоагулянтная терапия должна проводиться нефракционированным гепарином.
При возникновении ФП на фоне беременности для замедления ЧСС могут быть использованы дигоксин, БАБ, недигидропиридиновые АК. Для восстановления ритма рекомендуется проведение электрической кардиоверсии.
У больных с синдромом WPW нужно стремиться к скорейшему восстановлению ритма. В случае выраженной тахисистолии требуется немедленная электрическая кардиоверсия. При умеренной ЧСС возможна попытка медикаментозной каридоверсии, при этом препаратами выбора является I класс ААП. Рекомендуется использование прокаинамида, флекаинида или ибутилида. Назначение амиодарона у таких больных менее показано. Введение дигоксина или недигидропиридиновых АК противопоказано! После восстановления ритма необходимо выполнение РЧА ДС. Хотя сама по себе ФП напрямую не связана с наличием дополнительных соединений, их устранение значительно снижает риск развития неконтролируемой тахисистолии и ФЖ.
При пароксизме трепетания предсердий профилактика тромбоэмолии проводится так же, как при ФП. Решение вопроса о кардиоверсии должно приниматься только если аритмический анамнез менее 48 часов или пациенту проведена соответствующая антикоагулянтная подготовка и на чреспищеводной ЭХО-КГ не выявляется предсердных тромбов.
Для восстановления может быть использована ЭИТ, учащающая стимуляция или медикаментозная терапия. Наиболее эффективной является ЭИТ. Для медикаментозной терапии препаратом выбора является ибутилид, однако ибутилид нельзя назначать пациентам со сниженной функцией левого желудочка. Препаратами второго ряда являются пропафенон, прокаинамид, флекаинид, соталол, амиодарон. При возникновении пароксизма ТП у пациента со сниженной функцией ЛЖ, препаратом выбора становится амиодарон. Необходимо учитывать, что препараты 1 класса замедляют частоту предсердных импульсов, что может привести к увеличению АВ проведения и парадоксальному учащению желудочковых сокращений. В связи с этим их рекомендуется сочетать с блокаторами атриовентрикулярного узлового проведения (БАБ, АК)
 2015-04-01
2015-04-01 761
761








