Существует множество факторов риска развития инсульта, однако, воздействие на шесть из них снижает вероятность развития данного заболевания[66]:
1. Артериальная гипертензия. Установлено, что снижение уровня диастолического артериального давления на 5–6 мм рт. ст. уменьшает риск развития инсульта на 42%. Снижение систолического артериального давления у пожилых больных уменьшает риск развития инсульта на 36%.
2. Инфаркт миокарда. Частота развития ишемического инсульта после инфаркта миокарда составляет 1–2% в год.
3. Предсердная фибрилляция неклапанного генеза. Применение варфарина или аспирина при предсердной фибрилляции снижает риск развития инсульта. Однако при этом возрастает вероятность риска развития кровотечения. Поэтому подобное лечение проводится под постоянным врачебным контролем.
4. Сахарный диабет II типа. Одновременная коррекция артериального давления и сахарного диабета позволяет снизить риск развития инсульта на 44%.
5. Бессимптомный стеноз сонных артерий. Риск развития инсульта прямо пропорциональна выраженности стеноза сонных артерий. Обычно при стенозе сонных артерий 60% и более показано хирургическое восстановление их проходимости.
6. Образ жизни. Курение повышает риск развития инсульта, при этом степень риска прямо пропорциональна количеству выкуриваемых сигарет. Незначительное или умеренное потребление алкоголя снижает риск развития ишемического инсульта, однако злоупотребление алкоголем повышает риск развития геморрагического инсульта. Достаточно высокая физическая активность снижает риск преждевременной смерти и развития сердечно-сосудистых заболеваний. Повышенное потребление натрия или недостаток витаминов в пище могут повышать риск развития инсульта, а добавление в рацион фруктов и овощей снижает его.
В последние годы интенсивно обсуждается роль рационального питания в профилактике инсультов. Показано, что целый ряд компонентов пищи является факторами риска развития инсультов (табл. 3.10). Соответственно, нормализация рациона питания может явиться важным фактором профилактики развития инсультов. При этом особую роль отводят пищевым волокнам, суточное употребление которых должно составлять не менее 15 г. (приложение 15).
Таблица 3.10. Алиментарные факторы риска развития инсульта и их алиментарные причины[67]
| Артериальная гипертензия | Сахарный диабет, ожирение | Нарушения липидного обмена | Нарушения свертываемости крови | Другие факторы |
| · избыточное поступление жиров и белков; · недостаток пищевых волокон; · злоупотребление алкоголем; · употребление больших количеств кофе; · избыток натрия. | · положительный баланс энергии; · избыточное поступление сахаров; · недостаток пищевых волокон; · недостаток хрома; · злоупотребление алкоголем. | · избыточное поступление животных жиров; · соевые белки; · недостаток пищевых волокон. | · злоупотребление алкоголем; · избыточное поступление витаминов Е и К; · недостаток витамина С; · избыточное поступление животных жиров. | · соевые белки; · избыточное поступление фолиевой кислоты, витаминов В6 и В12 |
Первичная профилактика инсультов представляет собой групповые мероприятия такие как:
· пропаганда здорового образа жизни;
· организация массовых спортивных мероприятий, профилактика гиподинамии;
· обучение широких слоев населения основам рационального питания;
· профилактика курения, злоупотребления алкоголем.
Вторичная профилактика проводится индивидуально у лиц старше 50-60 лет, а также имеющих клинически подтвержденные факторы риска развития инсульта. Она включает в себя:
· отказ от курения;
· контроль веса;
· контроль уровня глюкозы крови;
· лекарственную терапию артериальной гипертензии, предсердной фибрилляции и др. факторов риска развития инсульта;
· ангиохирургические операции.
Вопрос для обсуждения
На какие звенья патогенеза инсульта направлены профилактические программы?
Представьте, что Вы работаете в районной поликлинике (больнице, диспансере и т.д.). Разработайте наглядные средства для групповой и индивидуальной профилактики инсультов. Обсудите их с преподавателем.
3.7. Профилактика смерти от сердечно-сосудистых заболеваний [68]
Как можно было заметить из данных, приведенных выше, все сердечно-сосудистые заболевания имеют сходные факторы риска. Этот вывод многократно был подтвержден эпидемиологическими исследованиями.
Европейское многоцентровое исследование SCORE (Systematic COronary Risk Evaluation) позволило разработать шкалу для оценки риска смертельного сердечно-сосудистого заболевания в течение 10 лет. Основой для шкалы послужили данные исследований, проведенных в 12 странах Европы (включая РФ), с общей численностью 205 178 человек.
Результаты исследования показывают, что основными факторами, влияющими на риск смерти от сердечно-сосудистых заболеваний в течение ближайших десяти лет являются:
· пол;
· возраст;
· уровень систолического артериального давления;
· курение;
· уровень общего холестерина.
Графически оценка риска смерти от сердечно-сосудистых причин по результатам исследования SCORE представлены на рис. 3.5. Алгоритм использования данной шкалы следующий:
1. Выбрать пол (женщины – левая часть рисунка, мужчины – правая).
2. Выбрать столбец, соответствующий наличию или отсутствию курения.
3. Выбрать группу строк, соответствующих возрасту (округление делается по правилам арифметики).
4. По левой шкале выбрать верхнее граничное значение обычного систолического артериального давления.
5. По нижней шкале выбрать уровень общего холестерина.
6. На пересечении двух условных линий (уровень систолического артериального давления и уровень холестерина) найти риск смерти от сердечно-сосудистых причин в ближайшие 10 лет.
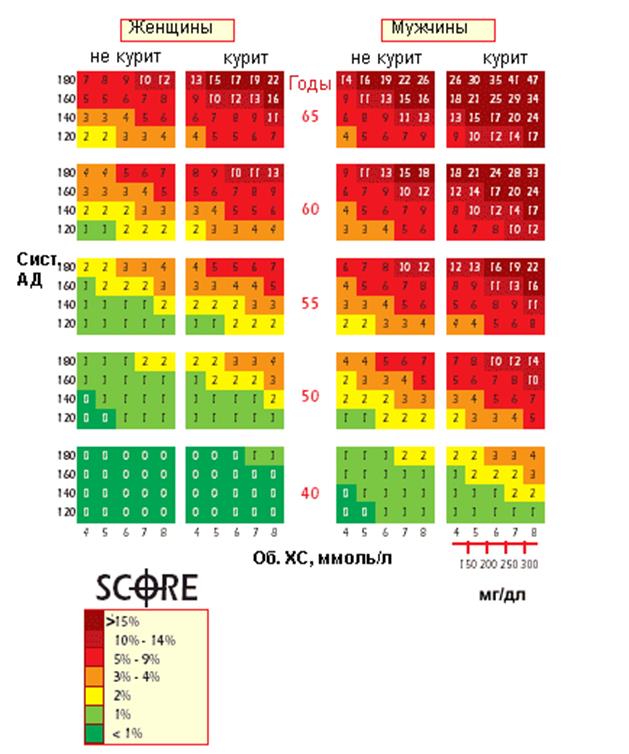
Рис 3.5. Шкала SCORE для оценки риска развития сердечно-сосудистых заболеваний в ближайшие 10 лет.
В зависимости от полученного значения риска пациента следует отнести в одну из следующих категорий:
· низкий риск – 1% и менее;
· средний риск – 2– 4%;
· высокий риск – 5% и более.
Следует иметь в виду, что суммарный риск может быть выше, чем рассчитанный с помощью шкалы SCORE, в следующих случаях:
· имеются признаки атеросклероза;
· выявлена гипертрофия левого желудочка;
· установлено раннее развитие сердечно-сосудистых заболеваний у ближайших родственников (родители, братья, сестры);
· снижен уровень ЛВП, повышен уровень триглицеридов, нарушена толерантность к глюкозе;
· повышены уровни маркеров воспаления (С-реактивного белка и фибриногена);
· при ожирении и малоподвижном образе жизни
Если установлен низкий риск по шкале SCORE, то повторную его оценку можно проводить через 5 лет.
Если определен средний риск по шкале SCORE, то для профилактики смерти от сердечно-сосудистых причин необходимо изменить образ жизни:
· нормализовать физическую активность;
· оптимизировать питания;
· сократить или прекратить курение.
Медикаментозная терапия показана только в том случае, если в течение полугода риск по шкале SCORE не был снижен.
Если выявлен высокий риск по шкале SCORE, то для профилактики смерти от сердечно-сосудистых заболеваний обязательно назначаются фармакологические препараты.
Вопрос для обсуждения
На какие звенья патогенеза смерти от сердечно-сосудистых причин направлены профилактические программы?
Оцените риск по шкале SCORE для себя и своих ближайших родственников. Обсудите результаты с преподавателем.
 2015-05-10
2015-05-10 1053
1053