Интоксикация бериллием вызывает гранулёматоз лёгких. Вовлечение печени проявляется милиарным гранулёматозом, напоминающим саркоидный.
Гранулёмы в лёгких и печени могут образовываться при вдыхании цементной и слюдяной пыли
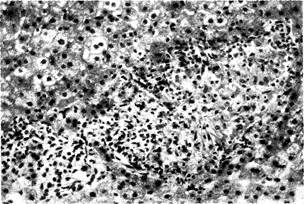
Рис. 26-8. Бруцеллёз. Гранулёмы в печени. Меньшая из них немногим больше, чем скопления круглых клеток. Окраска гематоксилином и эозином, х170.
[19], а также медного купороса при работе с опрыскивателями на виноградниках [18].
ДРУГИЕ ПРИЧИНЫ ГРАНУЛЁМ ПЕЧЕНИ
Гранулёмы, аналогичные описанным выше, обнаруживаются в печени при приобретённом вторичном сифилисе.
При лепроматозной лепре гранулёмы в печени, которые невозможно отличить от саркоидных, выявляются у 62% больных, в то время как при туберкулоидной лепре — только у 21% [9]. Иногда удаётся выявить палочки лепры [9].
Гистоплазмоз. При гистоплазмозе печень — второй по частоте поражения орган после селезёнки. Гистологическая картина при гранулематозной форме поражения идентична таковой при саркоидозе, за исключением наличия гриба в клетках Купффера. Для диагностики гистоплазмоза можно прибегнуть к биопсии печени. Часть биоптата используют для приготовления срезов, которые окрашивают на Hystoplasma capsulatum, а оставшуюся часть — для посева. В исходе гистоплазмоза в печени образуются участки кальцификации.
Гранулёмы могут появляться и при токсоплазмозе; при этом они обычно не содержат гигантских клеток [17].
Гранулёмы, подобные саркоидным, образуются в печени также при кокцидиомикозе и бластомикозе, в этих случаях при исследовании можно обнаружить возбудителей.
Ку-лихорадка сопровождается образованием характерных кольцевидных гранулём (см. главу 27).
Причиной образования гранулём могут стать мигрирующие личинки Ascaris lumbricoides. Гранулёмы печени можно также наблюдать у детей при токсокарозе, вызванном Toxocara canis.
Синдром, напоминающий инфекционный мононуклеоз, при острой цитомегаловирусной инфекции может протекать с образованием в печени хорошо сформированных гранулём, которые довольно быстро разрешаются.
Кроме того, гранулёмы в печени наблюдаются при шистосомозе; обнаружение яиц паразита облегчает диагностику.
На ранних стадиях ПБЦ в печени может обнаруживаться большое количество диффузно расположенных гранулём. Такую гистологическую картину бывает невозможно отличить от картины саркоидоза.
Болезнь Уиппла также может протекать с гранулематозным поражением печени; при этом выявляются включения, содержащие бациллы и не окрашивающиеся в ШИК-реакции после протеолиза.
СИНДРОМ НЕСПЕЦИФИЧЕСКОЙ ПРОЛИФЕРАЦИИ КЛЕТОК РЕТИКУЛО ЭНДОТЕЛИАЛЬНОЙ СИСТЕМЫ («РЕАКТИВНЫЙ ГЕПАТИТ»)
Очаги скопления мононуклеарных и эпителиоидных клеток обнаруживаются при многих заболеваниях. По-видимому, наиболее часто они появляются при вирусных инфекциях, в том числе при инфекционном мононуклеозе, в периоде реконвалесценции вирусною гепатита (когда в этих очагах накапливается железо) и при гриппе. Иногда их обнаруживают при гнойной инфекции и сепсисе, в этом случае в очагах выявляют также нейтрофилы.
Эти очаги бывает трудно отличить от мелких саркоидных гранулём, особенно если учесть, что они могут встречаться и при саркоидозе. Если при гистологическом исследовании ткани печени выявлено такое клеточное скопление, необходимо исследовать серийные срезы всего биоптата, чтобы выявить типичные гранулёмы.
Другим распространённым проявлением инфекций и злокачественных опухолей независимо от их локализации является генерализованная пролиферация клеток Купффера. Кроме того, такая пролиферация наблюдается в печени при её локальном поражении, например при метастазах или амёбном абсцессе.
Липогранулёма состоит из недостаточно сформированных перивенулярных скоплений гистиоцитов и макрофагов; некоторые из этих клеток содержат жир [29], который можно выявить в гранулёме. Это состояние часто сочетается с жировой инфильтрацией печени. Гранулёмы образуются вследствие отложения минеральных масел, применяемых в пищевой индустрии.
Микрогранулёмы содержат группы из 6 гистиоцитов или менее. Они обнаруживаются при многих заболеваниях и, вероятно, представляют собой неспецифическую реакцию на некроз клеток.
Гранулёмы с фибриновым кольцом свойственны Ку-лихорадке, но наблюдаются также при остром гепатите А [20] и реакциях на лекарственные препараты, например на карбамазепин [13], аллопуринол [28].
Некротизирующиеся, или казеозные, гранулёмы — хорошо сформированные гранулёмы, в центре которых расположены очаги некроза; они могут быть как мелкими, так и крупными. Гистиоциты часто расположены палисадообразно, фиброз может быть выражен в разной степени. Такие гранулёмы развиваются при грибковых инфекциях и изредка при туберкулёзе.
Поражение печени и жёлчных путей при воспалительных заболеваниях кишечника
В одной из крупных клиник более чем у половины больных с неспецифическим язвенным колитом были выявлены нарушения функции печени.
Хирурги сталкиваются с жировой печенью во время операции по поводу фульминантного колита, со стриктурами жёлчных путей при наличии склерозирующего холангита, с жёлчными камнями у больных, перенёсших резекцию подвздошной кишки. Терапевты при лечении больных с неспецифическим язвенным колитом наблюдают у них хронический активный (аутоиммунный) гепатит или хронический холестаз, обусловленный перихолангитом и склерозирующим холангитом. Биопсия печени у больных воспалительными заболеваниями кишечника может выявить гранулёмы или амилоидную инфильтрацию. Поражение печени при мальабсорбции обсуждается в главе 23.
Склерозирующий холангит (см. главу 15) может иметь очень разнообразные проявления. Почти в трети случаев болезни Крона с поражением терминального отдела подвздошной кишки выявляют жёлчные камни.
Изредка язвенный колит может осложняться синдромом Бадда—Киари [1].
Жировая инфильтрация развивается очень часто. Как и в случаях жировой печени другой этиологии, частота её выявления при аутопсии выше, чем при биопсии. Она может быть фокальной, но обычно начинается с зоны 1 и распространяется на зону 3. Жировая печень не приводит к циррозу.
Развитию жировой печени способствуют анорексия, анемия, потери белка с калом и нарушение всасывания, наблюдающееся при тяжёлом течении колита.
Рак жёлчных протоков (см. главу 34) может осложнить течение язвенного колита, часто сочетаясь со склерозирующим холангитом. Опухоль обычно развивается при длительном течении язвенного колита и не зависит от его тяжести и протяжённости поражения кишечника. Рак жёлчных протоков может развиться через много лет после проктоколэктомии. При язвенном колите его следует исключать во всех случаях развития интенсивной персистирующей холестатической желтухи.
Хронический активный гепатит и цирроз печени. Язвенный колит отмечается у 5% больных циррозом печени — чаще, чем в популяции. У части больных цирроз печени развивается в исходе аутоиммунного гепатита. Колит при этом можно рассматривать как одно из проявлений системного заболевания. В этих случаях в отличие от склерозирующего холангита колит обычно проявляется клинически одновременно с циррозом и протекает тяжело, но в последующем он обычно не рецидивирует. Иногда цирроз печени диагностируют до появления диареи.
В других случаях цирроз является неактивным и диагностируется на фоне многолетнего рецидивирующего течения колита. Вначале преобладают проявления колита, а цирроз выражен умеренно, но со временем это соотношение изменяется.
Цирроз может быть связан с длительным течением колита, многочисленными госпитализациями, инъекциями, переливаниями крови и кровезаменителей. Все эти факторы повышают риск заболевания вирусным гепатитом. Тем не менее этим генез цирроза полностью не объясняется, поскольку во многих случаях развитие цирроза предшествует колиту.
На поздних стадиях перихолангита и склерозирующего холангита возможны ступенчатые некрозы гепатоцитов с образованием рубцов. При прогрессировании этих изменений может развиться билиарный цирроз.
При воспалительных заболеваниях кишечника значительно чаще наблюдается первичный склерозирующий холангит, чем аутоиммунный хронический активный гепатит.
Абсцесс печени. При болезни Крона в печени могут развиваться абсцессы, как правило, множественные; первичный очаг инфекции (обычно стрептококковой, особенно Streptococcus milleri) располагается чаще в брюшной полости, чем в жёлчных путях [3].
Целиакия. В печени при целиакии часто выявляют неспецифические изменения, которые уменьшаются при исключении из диеты продуктов, богатых глютеном [2]. Иногда развивается хронический гепатит, который не поддаётся диетотерапии. Может наблюдаться выраженный стеатоз [4].
Травмы печени
Обычно травмы печени связаны с дорожно-транспортными происшествиями, а также с проникающими ранениями холодным или огнестрельным оружием. Повреждение печени также может быть одним из проявлений родовой травмы. В последнем триместре беременности, обычно на фоне гестоза, может произойти спонтанный разрыв печени.
Тупая травма может быть обусловлена резким торможением (приводящим к смещению печени, её надрывам или разрыву) или прямым ударом в область печени, вызывающим её ушиб или разрыв. Это возможно, например, при сердечно-лёгочной реанимации [1].
В основном повреждается паренхима печени, в то время как повреждение воротной вены, печёночной артерии, печёночной вены или полой вены, проходящей позади печени, отмечается редко [6].
Повреждения внепеченочных жёлчных протоков наблюдаются нечасто. Их причиной могут быть как тупая травма, так и проникающие ранения живота; они могут носить ятрогенный характер (лапароскопическая или открытая холецистэктомия) [4].
Диагноз
Диагностировать повреждение печени нелегко, так как его клинические проявления могут быть минимальными. Характерный рисунок кровоподтёков на передней брюшной стенке свидетельствует о сильном сдавлении органов брюшной полости.
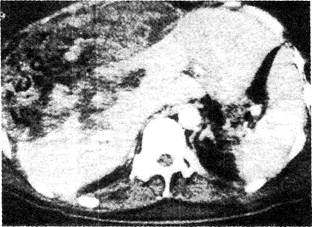
Рис. 26-9. Компьютерная томограмма (с внутривенным контрастированием) больного с огнестрельным ранением передних отделов печени. Разрушение ткани печени и наличие в ней газа на фоне участка со слабым коэффициентом поглощения указывают на инфицированную гематому. Лечение заключалось в эвакуации гноя и тканевого детрита и эмболизации желатиновой пеной ветвей печёночной артерии во время ангиографии. Больной выздоровел.
Важнейшее значение имеют диагностическая аспирация содержимого брюшной полости [5|, ультразвуковое исследование (УЗИ) и КТ. При КТ можно выявить разрывы печени, подкапсульные скопления жидкости (крови или жёлчи) и фрагментацию печени (рис. 26-9). Наличие газа в паренхиме печени может свидетельствовать об инфицировании, но в некоторых случаях наблюдается также и при неосложнённой тупой травме |13|.
Нужно помнить о возможном сочетанном повреждении и других органов, например селезёнки, кишечника, лёгких, почек, а также головы и костей скелета.
Тупая травма живота иногда приводит к формированию аневризмы печёночной артерии, которая в дальнейшем может осложниться гемобилией (см. главу 11) [14]. Для диагностики этого осложнения необходима ангиография.
Истечение жёлчи можно выявить с помощью сцинтиграфии печени меченными 99mТc производными иминодиацетата (см. главу 29).
У детей тупая травма живота обычно приводит к повреждению правой доли печени, чаще её задних отделов. Такая травма нередко сопровождается повреждением органов грудной полости.
 2015-06-10
2015-06-10 447
447







