Как и в системе коагуляции, конечный эффект определяется взаимоотношениями между активаторами и ингибиторами фибринолиза. На каждом его этапе действуют специфические ингибиторы. Различают ингибиторы плазмина и ингибиторы активаторов плазминогена. Нередко один и тот же ингибитор способен инактивировать и активатор плазминогена и плазмин.
Ингибиторы плазмина –антиплазмины. Известно, по меньшей мере, шесть антиплазминов α2 -антиплазмин, α2-макроглобулин, α2-антитрисин, антитромбин III, С1-инактиватор, интер-α2-антитрипсин.
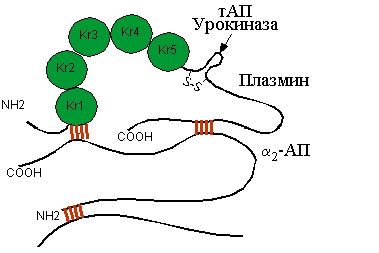
Рис.13.16.Схема взаимодействия a2-АП и плазмина
Важнейшим физиологическим ингибитором плазмина является α 2-антиплазмин (α2-АП) – гликопротеин (мол. масса 67 кДа), синтезирующийся в гепатоцитах. Хотя на α2-АП приходится всего 2,2 % общей антиплазминовой активности плазмы, он является наиболее мощным и быстродействующим ингибитором плазмина.
α2-АП, имеющий богатые лизинами домены, необратимо ингибирует плазмин. связываясь с кринглами последнего. В циркулирующей крови свободного плазмина нет, так как α2-АП связывает и инактивирует даже его следовые количества, быстро прекращая фибринолиз за пределами сгустков фибрина. Поэтому фибриноген, более предпочтительный субстрат для свободного плазмина, сохраняется в крови интактным. В случае внутривенного введения активаторов плазминогена в больших дозах при лечении тромбозов возможности α2-АП по ингибированию образующегося плазмина могут быть превышены и в циркулирующей крови появляется свободный плазмин, что вызывает фибриногенолиз и, следовательно, кровотечение, часто сопровождающее лечение активаторами плазминогена. α2-АП способен также связывать трипсин, калликреин, фактор Ха, урокиназу, тАПГ и, следовательно, вмешиваться в процесс как на ранних, так и на поздних этапах фибринолиза, а также тормозить процесс свертывания крови.
Другой функционально важный ингибитор плазмина α2-макроглобулин (α2-МГ), в отличие от α2-АП реагирует с плазмином относительно медленно, но его связывающая емкость довольно высокая, и он используется для инактивации плазмина при появлении последнего в больших количествах и исчерпании запасов α2-АП. α2 МГ ингибирует не только свободный, но и связанный с фибрином плазмин. Вызывая частичный протеолиз плазмина, не затрагивающий активного центра, он сохраняет большую часть фибринолитической активности плазмина, но тормозит фибриногенолитическую активность. α2-МГ может связываться с внутренней поверхностью эндотелиального слоя кровеносных сосудов, что позволяет говорить о важной роли этого белка в регуляции протеолиза на стенке кровеносных сосудов.
α1Антитрипсин, антитромбин IIIи его комплекс с гепарином, как и другие ингибиторы, играют ограниченную роль в качестве ингибиторов плазмина. Их значение возрастает только тогда, когда концентрации α2-антиплазмина и α2-макроглобулина понижаются.
Ингибиторы активаторов плазминогена (антиактиваторы). Неспособность тканевого активатора плазминогена вызвать активацию плазминогена в жидкой фазе обусловлена и большим избытком антиактиваторов, с которым он образует комплекс. Это ингибирование активаторов плазминогена обратимо и для диссоциации комплекса активатор–антиактиватор необходима твердая фаза в виде фибринового сгустка.
Выделяют четыре типа естественных тканевых ингибиторов активаторов плазминогена (ПАИ).
Ингибитор I типа (ПАИ-1) найден в эндотелии, плазме, тромбоцитах и гепатоцитах. На его долю приходится 60 % антиактиваторной активности.
Ингибитор II типа (ПАИ-2), получивший название плацентарного, синтезируется не только в плаценте, но и макрофагами и моноцитами; он чрезвычайно быстро связывает активатор плазминогена урокиназного типа, но не способен нейтрализовать проурокиназу.
Ингибитор III типа (ПАИ-З) обнаружен в плазме.
Ингибитор IV типа (ПАИ-4), или никсинпротеаза, синтезируется фибробластами и напоминает ингибитор трипсиноподобных протеаз. Повышенное образование антиактиваторов плазминогена может быть причиной снижения фибринолитической активности крови.
NB! Фибринолиз можно затормозить при помощи лекарственных препаратов
Для нормализации повышенной активности системы фибринолиза (например, при лейкозах, операциях на богатых активаторами фибринолиза органах, таких, как матка, предстательная железа или легкие) можно использовать искусственные ингибиторы фибринолиза. Наиболее широко используются такие лекарственные препараты как эпсилон-аминокапроновая кислота (ЭАКК) и амбен (блокируют активный центр активатора плазминогена и препятствуют образованию плазмина); т расилол, контрикал, гордокс (непосредственно ингибируют плазмин).
В условиях нормы активаторная и ингибиторная функции фибринолитической системы находятся в динамическом равновесии. Локальное или системное снижение фибринолитической активности приводит к тромбозам. С другой стороны, чрезмерное повышение фибринолитической активности может сопровождаться кровотечениями.
Лабораторные тесты позволяют оценить состояние системы гемостаза у человека
Описанные выше механизмы показывают, что для полной оценки состояния гемостаза необходимо получить информацию о состоянии всех компонентов его системы: сосудистой стенки, количества и качества тромбоцитов, системы свертывания крови. Коагулограмма – набор тестов, характеризующих функциональное состояние свертывающей и противосвертывающей систем крови. Полный набор показателей коагулограммы включает от 7 до 20 тестов, выбор которых зависит от многих условий с обязательным учетом результатов клинического обследования больного.
Минимальная информация может быть получена:
1) из тестов, характеризующих общее состояние системы свертывания крови. Время свертывания крови – наиболее простой коагуляционный тест, выявляющий грубые нарушения в системе свертывания крови. Удлинение времени свертывания может быть связано с выраженным дефицитом одного или нескольких факторов свертывания
2) из тестов, характеризующих состояние отдельных фаз гемокоагуляции:
а) оценка состояния внутренней системы свертывания крови. Стандартизированные тесты средней чувствительности (частичное тромбо-пластиновое время (кефалиновое время), активированное частичное тромбопластиновое время (каолин-кефалиновое время)); высокочувствительные стандартизированные просеивающие (скрининговые) тесты (микрокоагуляционный тест, аутокоагуляционный тест);
б) оценка функционирования внешней системы свертывания крови (протромбиновое время);
в) оценка этапа тромбинообразования (II фаза)(протромбиновый индекс, характеризует суммарную активность II, V, VII и X факторов);
г) оценка этапа фибринообразования (III фаза)(тромбиновое время, количественное определение фибриногена, ориентировочное определение фактора XIII);
3) из тестов, характеризующих состояние антикоагулянтной системы. Толерантность плазмы или крови к гепарину (этот показатель косвенно характеризует состояние противосвертывающей системы), количественное определение антитромбина III;
4) из тестов, характеризующих состояние системы фибринолиза (определение фибринолитической активности, определение продуктов деградации фибрин(оген)а).
При выявлении нарушений в свертывании крови, для уточнения их характера, выполняют расширенную коагулограмму с использованием дифференцирующих тестов, которая позволяет оценить содержание и активность отдельных факторов свертывающей и противосвертывающей систем.
Коагулограмма позволяет проводить и дифференциальную диагностику нарушений в свертывающей системе, в том числе большинства наследственных коагулопатий. Лабораторные гесты оценки коагуляционного гемостаза используются также для оценки эффективности и контроля проводимого лечения.
 2015-06-04
2015-06-04 3095
3095








