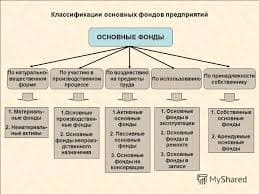
Наиболее часто встречающаяся онкологическая патология.
Группы риска:
- Пожилые люди в возрасте 50 – 60 лет
- В анамнезе – хронические заболевания желудка: гастриты, полипы, язвы
- Отягощённая наследственность (у кровных родственников)
- Злоупотребление острой и пряной пищей
Клиническая картина. Зависит:
- от локализации опухоли
- стадии развития
- возраста и др.
| Стадия процесса | Местные признаки (в зависимости от локали -зации) | Общие проявления |
| Начальная | Выражены нечётко. Бывают «немые», особенно при локализации опухоли в своде тела желудка. | |
| 1. При язвенной форме возможно проффузное желудочное кровотече ниес развитием анемии при хроническом течении. 2. При расположении опухоли в кардиальном отделе ведущим симпто -мом является дисфагия: - задержка пищи при гло -тании - повышенное слюнотече- ние - срыгивание пищи 3. При локализации опу -холи в антральном отде ле (стеноз выходного отдела желудка): - рвота съеденной пищей - быстрая потеря в весе - истощение - обезвоживание 4. Наличие опухоли в теле желудка клиника проявляется поздно. | - недомогание -слабость - адинамия - быстрая утомляемость - усталость - потеря и извращение вкуса - похудание - чувство дискомфорта после еды - отвращение к мясу и др. продуктам - срыгивание - рвота - неприятный запах изо рта | |
| Прорастание опухоли в окружающие ткани. | 1. Нарастающая боль постоянного характера. 2. Асцит – как следствие сдавления опухолью воротной вены. 3.Желтуха. как следствие поражения метастазами печени. 4. Парезы и параличи, как результат сдавления мета -стазами спинного мозга. |
Диагностика:
| Этап обследования | Общие симптомы | Местные проявления |
| Осмотр | · истощение · бледность кожных покровов | · увеличение лимфатических узлов в подключичном пространстве |
| Пальпация живота | · наличие опухоли · болезненность · напряжение мышц брюшной стенки (+ -) | |
| Клиническая кровь | · низкий гемоглобин · повышение СОЭ · лейкопения | |
| Исследование желудочного сока | · ахилия | |
| В кале | · Скрытая кровь | |
| Рентген,наибо лее достовер- ный признак | · (+) «дефект наполнения желудка» при контрастировании бариевой взвесью | |
| ФГДС | · Подтверждение диагноза · Проведение биопсии для гистологического и цитоло- гического исследования |
ЛЕЧЕНИЕ – ХИРУРГИЧЕСКОЕ!!!!
Критерии неоперабельности больного:
· Наличие асцита
· Увеличение печени
· Желтуха
· Увеличение лимфатических узлов в подключичной области
· Метастазировании опухоли в малый таз, лёгкие, кости, мозг.
| Этапы | Радикальное лечение | Паллиативное лечение |
| 1.Предоперационная подготовка: · В/в вливание бел ковых препаратов и крови, жидкостей: изотонического раствора хлорида натрия и глюкозы; · Промывание желудка с добовление хлористоводородной кислоты; · В/в витамины группы «С» и «В» с глюкозой и инсулином; · Введение сердечных препаратов; · Лабораторное исследование: крови, мочи, кала, промывных вод. | ||
| Возможно в тех случаях, если опухоль: · не даёт метастазов · не прорастает в окружа ющие ткани и органы 1. При раке кардиаль ного отдела желедка, резицируют этот отдел с наложением эзофаго- гастроанастомоза. 2. При раке тела желуд ка или выходного отде- ла операция (оконча - тельный объём опера- ции определяется на операционном столе, всё начинается с проб- ной лапоротомии) – резекция желудка или гастрэктомия с наложе нием гастроеюноана -стомоза. | 1. Наложение гастростомы. 2. – «»- | |
2. Послеоперационный период:
| ||
| Сестринское вмеша -тельство в послеопе рационном периоде | · В 1-ые сутки для удаления содержи - мого из культи прои зводим отсасывание содержимого, про мывание щелочным раствором с помо -щью зонда. · Проведение инстру- ментальной пере -вязки лапаротоми - ческой раны. | · В первые дни кор- мим через гастро -стому жидкой пищей через воронку. Гастростому пе -риодически меня –ют. |
У больного - гастростома:
| Кормление б-го с гастростомой | Уход за гастростомой. |
Приготовить:
| Приготовить:
|
 2015-06-04
2015-06-04 883
883