Электрофизиология сердца:
2 типа клеток в сердце:
- сократительные (мышечные) – обеспечение насосной функции сердца.
- проводящие – генерация возбуждающих импульсов и синхронизация работы предсердий и желудочков.
Совокупность всех проводящих клеток сердца = проводящие пути.
Виды проводящих путей:
- синоатриальный (синусовый узел) - в стенке правого предсердия возле устья верхней полой вены. Иннервируется холинергическими и адренергическими волокнами. Главный центр автоматизма сердца.
- внутрипредсердные тракты (передний – межпредсердный пучок, средний – пучок Венкебаха, задний – пучок Тореля).
- атриовентрикулярный узел – в задней части межпредсердной перегородки Основная его роль – физиологическая задержка импульсов от предсердий к желудочкам.
- внутрижелудочковые тракты – пучок Гиса, ножки пучка Гиса и волокна Пуркинье.
Физиология возбуждения на примере быстрых клеток (мышечные клетки предсердий и желудочков, клетки системы Гиса-Пуркинье и аномальные пути проведения):
- быстрые клетки получили свое название из-за скорости деполяризации – быстрая деполяризация.
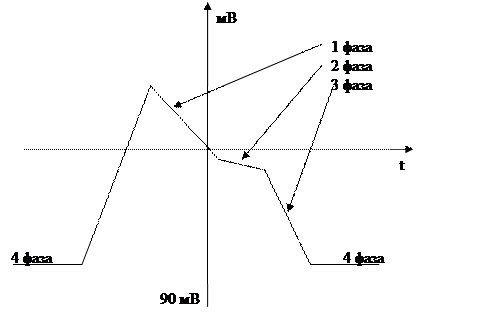 |

Для возбуждения быстрых клеток необходим импульс, который поступает в клетки из синусового узла при открытии натриевых каналов.
- 0 фаза – натрий устремляется в клетку, вызывая деполяризацию мембраны или изменение её заряда. В конце этой фазы клетка оказывается внутри заряжена положительно по отношению к внеклеточной среде.
Период реполяризации состоит из 3-х фаз:
- 1 фаза – ранняя, быстрая реполяризация. Обусловлена вхождением в клетку ионов хлора.
- 2 фаза – медленная реполяризация, плато. Обусловлена вхождением в клетку ионов кальция.
- 3 фаза - поздняя реполяризация. Обусловлена выходом из клетки ионов калия.
- 4 фаза – фаза покоя.
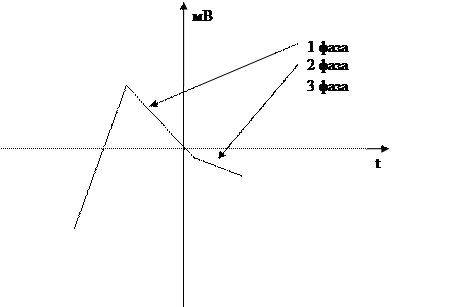
Физиология возбуждения на примере медленных клеток (синоатриальный и атриовентрикулярный узел):
- деполяризация связана с медленными ионными каналами или Р-клетками.
- у Р-клеток отсутствует период покоя.
- максимальный диастолический потенциал 40-65 мВ.
- 4 фаза – медленная спонтанная диастолическая деполяризация – обусловлена вхождением ионов кальция и натрия через медленные каналы в клетку.
- такая система способна к автоматизму.
- Р-клетки расположены в предсердиях, атриовентрикулярном узле, проводящей система желудочков, являются резервными водителями ритма 2 и 3 порядка.
- Р-клетки способны к возбуждению не спонтанно. У них есть период покоя – 0, 1, 2 и начало 3 фазы. В этот период они не способны возбуждаться, независимо от силы раздражителя – импульса.
 Синоатриальный узел – водитель ритма 1 порядка. Он генерирует импульсы, которые подавляют активность Р-клеток (пейсмейкерных клеток).
Синоатриальный узел – водитель ритма 1 порядка. Он генерирует импульсы, которые подавляют активность Р-клеток (пейсмейкерных клеток).
Нарушения сердечного ритма и проводимости:
Этиология и патогенез:
- стресс, чрезмерная активация симпатико-адреналовой системы (высокая концентрация адреналина в крови).
- ишемическая болезнь сердца.
- токсические факторы (наркотики, алкоголь, курение и.т.п.).
- врождённые аномалии развития миокарда.
- нарушение равновесия электролитов в крови.
- воспалительные заболевания сердца, опухоли сердца.
Основные механизмы развития аритмий:
1. Нарушение автоматизма клеток водителя ритма – при изменении ПД в диастолу (4 фаза) и/или пороговой величины ПД и/или скорости деполяризации.
2. Нарушение проводимости по механизму возврата возбуждения (re-entry).
3. Возникновение триггерных ритмов.
4. Полная или частичная блокада проведения.
Классификация аритмий:
Все делятся на:
- нормотипные – нарушение в синоатриальном узле.
- эктопические – нарушения все синоатриальном узле, т.е. в предсердиях, желудочках или в атриовентрикулярном узле.
НОРМОТИПНЫЕ АРИТМИИ:
- синусовая тахикардия.
- синусовая брадикардия.
- синусовая аритмия.
- синдром слабости синусового узла (СССУ).
ЭКТОПИЧЕСКИЕ АРИТМИИ:
А). Пассивные: (развиваются при падении автоматизма сердца – синоатриального узла).
- медленный предсердный ритм или ритм атриовентрикулярного узла, либо отдельные выскальзывающие сокращения.
- медленный идиовентрикулярный ритм, или отдельные выскальзывающие сокращения.
Б). Активные: (развиваются при сохранённом нормальном автоматизме синоатриального узла, когда в нижележащих отделах формируется один или несколько очагов дополнительного сокращения).
- ускоренные эктопические ритмы: предсердный, атриовентрикулярного узла, идиовентрикулярный.
- экстрасистолия (наджелудочковая и желудочковая) и парасистолия.
- наджелудочковые тахиаритмии.
- желудочковые тахиатритмии.
Классификация аритмий по величине ЧСС:
- брадиаритмии – ЧСС менее 60/мин.
- нормосистолические аритмии – ЧСС 60-90/мин.
- тахиатритмии – ЧСС более 90/мин.
Симптоматика аритмий:
1. Брадиаритмии – падение ЧСС, снижение АД, нарушение кровоснабжения органов и тканей, головокружение, обмороки, потеря сознания¸ развитие острой сердечной недостаточности, отсутствие диуреза.
2. Тахиаритмии – увеличение ЧСС, сердцебиение, учащение работы сердца, нарастание хронической сердечной недостаточности.
3. Нормосистолические аритмии – могут быть и бессимптомными.
4. Пароксизмальная наджелудочковая тахикардия – внезапно возникающие сердцебиения, боли в области сердца, слабость, головокружение, отдышка.
5. Экстрасистолия – практически бессимптомна, часть больных отмечают перебои в работе сердца.
6. Желудочковая тахикардия – частый, регулярный ритм сокращений, снижается минутный объём сердца.
7. Желудочковые аритмии – асинхронное сокращение желудочков. Шок, потеря сознания.
Выбор лечения при аритмиях:
- необходимо устранять причину заболеваний.
- иногда возможно и оперативное вмешательство.
- устранение провоцирующих факторов (алкоголь, курение, наркотики).
- избегать назначение антиаритмических средств, когда это возможно.
- использовать антиаритмические ЛС только в случаях крайней необходимости и при проявлении выраженной симптоматике.
ПРЕПАРАТЫ, ПРИМЕНЯЕМЫЕ ПРИ АРИТМИЯХ:
1. Фармакотерапия тахиаритмий:
А). Мембраностабилизаторы:
1а – подавляют быструю фазу деполяризации, замедляют проведение возбуждения, удлиняют реполяризацию, снижают сократимость (хинидин, новокаинамид, аймалин, дизопирамид).
1б – снижают автоматизм эктопических очагов, ускоряют реполяризацию, уменьшают рефрактерность, не влияют на деполяризацию, проводимость и сократимость (лидокаин, мексилетин, дифенин).
1с – значительно подавляют 0 фазу деполяризации, мало влияют на реполяризацию, существенно влияют на проведение возбуждения (аллапинин, пропафенон, этмозин).
Б). Бэта-адреноблокаторы: пропранолол, атенолол, метопролол.
В). БКК: удлиняют фазу реполяризации: амиодарон, бретилий, соталол.
Г). Блокаторы медленных кальциевых каналов: верапамил, дилтиазем.
МЕМБРАНОСТАБИЛИЗАТОРЫ:
- данные ЛС делят на 3 группы: а, б, с.
- препараты класса 1а применяют для лечения наджелудочковых и желудочковых аритмий различного генеза (хинидин, новокаинамид, аймалин, дизопирамид).
- снижают проницаемость клеточных мембран для ионов натрия и калия по быстрым и медленным каналам. Следовательно, они замедляют спонтанную деполяризацию клеток и снижают скорость деполяризации (4 и 0 фазы).
- уменьшают автоматизм и проводимость миокарда.
- преимущественно влияют на клетки в эктопических очагах. Кроме того, ЛП удлиняют реполяризацию и эффективный рефрактерный период.
- применяют: при мерцательной аритмии, пароксизмальной тахикардии, для лечения предсердной и желудочковой экстрасистолии.
- НЛР: угнетение сократимости миокарда, аритмогенное действие, атриовентрикулярная блокада.
- препараты класса 1б (местные анестетики) применяют при желудочковых аритмиях. Лидокаин наиболее безопасен и наименее токсичен по сравнению с другими ЛП этой группы. Для купирования приступов при интоксикации сердечными гликозидами используют дифенин (лидокаин, мексилетин, дифенин).
- ЛП блокируют вхождение натрия в 4 фазу ПД и увеличивают проницаемость мембран для ионов калия в 3 фазу ПД, тем самым они снижают длительность реполяризации и укорачивают ПД.
- снижают автоматизм эктопических очагов в желудочках, особенно с области ишемии, не влияют на проводимость и силу сокращений миокарда.
- показания: желудочковая экстрасистолия в острой фазе инфаркта миокарда, приступы желудочковой тахиаритмии, аритмии по типу возвратного возбуждения.
- препараты класса 1с применяют при различных видах нарушения сократимости сердца. Их применение ограничено большим числом НЛР (аллапинин, пропафенон, этмозин).
- блокируют натриевые каналы, существенно замедляя деполяризацию в волокнах Пуркинье и желудочках, не влияют на реполяризацию.
- применяют при предсердных и желудочковых аритмиях.
БЕТА-АДРЕНОБЛОКАТОРЫ:
- ЛП блокируют влияние симпатомиметиков на развитие ПД в миокарде. Они уменьшают ток натрия в 4 фазе и 0 фазе, снижают активность синусового узла и эктопических очагов (пропранолол, атенолол, метопролол).
- большинство из ЛП снижают ЧСС, синоатриальную и атриовентрикулярную проводимость, увеличивают рефрактерность атриовентрикулярного узла. Оказывают отрицательное инотропное действие.
- при приёме в небольших дозах возникает антиаритмический эффект, при увеличении дозы возникает антиангинальный и гипотензивный эффекты.
- применяют при синусовой тахикардии любого генеза, при предсердной пароксизмальной тахикардии, мерцании и трепетании предсердий, при синдроме Вольфа – Паркинсона – Уайта. При экстрасистолах в ранний период после инфаркта миокарда.
- НЛР: выраженная брадикардия, атриовентрикулярная блокада, снижение АД, бронхоспазм.
- противопоказания: нарушение атриовентрикулярной проводимости, бронхиальная астма.
ИНГИБИТОРЫ РЕПОЛЯРИЗАЦИИ:
- удлиняют ПД, блокируя калиевые каналы, а возможно, и кальциевые и натриевые каналы. Оказывают антиадренергическое действие. Следовательно, это приводит к увеличению ПД и эффективного рефрактерного периода. ЛП действую на все сократительные и проводящие клетки миокарда (амиодарон, бретилий, соталол).
- показания: желудочковые аритмии, желудочковые экстрасистолии, при синдроме Вольфа – Паркинсона – Уайта, желудочковые тахикардии,
- НЛР:повреждения легких, тиреотоксикоз (для амиодарона, т.к. он содержит йод), ортостатический коллапс, болезненность околоушных желез, боли в области сердца.
БЛОКАТОРЫ МЕДЛЕННЫХ КАЛЬЦИЕВЫХ КАНАЛОВ:
- ЛП блокируют медленный трансмембранный ток ионов кальция в клетку, что вызывает торможение фазы 0 ПД клеток с медленным электрическим ответом. Это способствует снижению автоматизм синоатриального и атриовентрикулярного узлов и эктопических очагов (верапамил, дилтиазем).
- показание: купирование приступов предсердной пароксизмальной тахикардии, снижение ЧСС у больных с мерцательной аритмией.
СЕРДЕЧНЫЕ ГЛИКОЗИДЫ:
-наиболее древние средства для лечения предсердных тахиаритмий, сердечной недостаточности.
- стероидные кардиотонические средства растительного происхождения, есть сахарная и несахарная части.
- обладают положительным инотропным действием, т.к. угнетают натрий – калий АТФ-азу, являющуюся для них специфическим рецептором. Это способствует увеличению в кардиомиоцитах натрия и снижению калия и активации системы обмена натрий – кальций, повышая таким образом уровень кальция в цитоплазме и реализуя положительной инотропное действие.
- повышают силу и скорость сокращения миокарда без увеличения его потребности в кислороде.
- при в/в введении могут вызывать сужение артериол и венул, т.к. они прямо стимулируют альфа-адренорецепторы ГМК. Может повышаться АД, которое можно избежать при медленном введении ЛП.
Классификация сердечных гликозидов:
- полярные – плохо всасываются в ЖКТ. Вводят парентерально. Для купирования острой сердечной недостаточности. Плохо связаны с белками крови, выводятся почками в неизменном виде.
- неполярные – хорошо всасываются в ЖКТ, в крови – в неактивной форме с альбуминами. Способны к кумуляции. Биотрансформация в печени в 2 этапа: микросомальная и конъюгация. Выделяются с желчью.
Показания: нарушение сердечного ритма, мерцание предсердий, синусовый ритм, пароксизмальная наджелудочковая тахикардия, сердечная недостаточность.
СЕРДЕЧНЫЕ ГЛИКОЗИДЫ:
Сердечные гликозиды – наиболее старые соединения, применяемые для лечения СН и предсердных тахиаритмий.
Структура – стероидные кардиотонические средства растительного происхождения, состоящие из сахара и агликона.
Фармакодинамика:
- обладают положительным инотропным действием (связано с угнетением Na-K-АТФ-азы, следовательно увеличивается концентрация натрия и снижается калия в кардиомиоцитах, а также увеличивается уровень кальция в кардиомиоцитах).
- повышают силу и скорость сокращений без увеличения потребности миокарда в кислороде. Они повышают сократимость миокарда при и без сердечной недостаточности в равной степени.
- дисатолическое действие (увеличение диастолы – положительно влияет на кровенаполнение желудочков и кровоснабжение миокарда) связано с активацией барорецепторов дуги аорты, в следствие повышения ударного объёма сердца (силы толчка), а также с прямой активацией блуждающего нерва в продолговатом мозге и с замедлением атриовентрикулярной проводимости.
- при в/в введении могут сужать артериолы и венулы из-за прямого инотропного действия на альфа-адренорецепторы сосудов ГМК. Следовательно может повыситься АД, что необходимо учитывать при лечении инфаркта миокарда. Эффект можно избежать, если вводить сердечные гликозиды медленно.
- оказывают прямое на канальциевую реабсорбцию натрия, что связано с подавлением активности Na-K-АТФ-азы. Увеличение диуреза связано с увеличением минутного объёма сердца.
Классификация:
- к данному моменту известно более 400 сердечных гликозидов (наперстянка, строфанта, майского ландыша).
- различают неполярные (жирорастворимые) и полярные (водорастворимые) гликозиды.
Фармакокинетика:
- неполярные гликозиды (дигитоксин, дигоксин, целанд) – хорошо всасываются в кишечнике. В крови – в неактивной, связанной с альбуминами форме, что определяет длительность их действия. Способны к кумуляции. Биотранформация в печени в 2 этапа: микросомальная трансформация, а потом конъюгация с глюкуроновой кислотой. Выделяются с желчью.
- полярные гликозиды (строфантин, коргликон) – плохо всасываются в кишечнике, их вводят парентерально. Предназначены для лечения острой СН или купирования пароксизмов. Связь с белками непрочная, выводятся почками в неизменном виде.
Показания:
- нарушения сердечного ритма.
- сердечная недостаточность.
Применение и подбор доз:
- лечение в 2 этапа: ударная доза в течение суток, с последующим переходом на поддерживающие дозы + медленная стадия лечения от 3 до 7 дней. При длительном применении следует делать перерывы в употреблении препаратов – для предупреждения кумуляции и развития осложнений.
Факторы, влияющие на фармакокинетику и фармакодинамику СГ:
- снижение клубочковой фильтрации снижает выведение дигоксина, итог – превышение терапевтической концентрации в крови. А вот почечная недостаточность не влияет на его выведение.
- при гипертиреозе – концентрация СГ снижается в крови в результате их повышенной биотрансформации.
- при гипотиреозе – концентрация СГ увеличивается, т.к. их метаболизм снижается.
- у пожилых людей – повышенная чувствительность к СГ.
Гликозидная интоксикация:
- интоксикация из-за малой терапевтический широты СГ.
- в основе интоксикации – угнетение Na-K-АТФ-азы кардиомиоцитов и нейронов и накопление в клетках ионов кальция.
- СГ мало проникают в ЦНС.
- при передозировке СГ они увеличивают концентрацию катехоламинов в крови, т.к. стимулируют их выброс из депо и блокируют их обратный нейрональный захват.
- симптомы: тошнота, рвота, головокружение, беспокойство, бессонница, нарушения ритма и проводимости у трети больных.
- при передозировке могут вызвать аритмии – любую.
- для лечения интоксикации применяют блокаторы СГ – дифенин, лидокаин, атропин, глюкагон, бета-адреноблокаторы.
- часто применяют средства, выводящие калий из крови и клеток – ЭДТА, трилон Б, унитиол, верапамил - БКК, дигитоксозу.
Взаимодействие с другими ЛС:
- применяют в комбинации с ингибиторами АПФ.
- действие СГ усиливают адреномиметики.
- аритмогенное действие устраняют антиаритмические ЛП 1а класса (хинидин, прокаинамид), а также 1б класса (лидокаин, дифенин).
- при взаимодействии с диуретиками (кроме калийсбуругающих) возможно появление аритмий.
- концентрацию СГ в крови снижают антибиотики.
Заболевания легких и бронхов:
Бронхиальная астма (БА) – хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы, особенно тучные клетки, эозинофилы, Т-лимфоциты, нейтрофилы, эпителиоциты.
Этиология и патогенез:
- предрасположенность к атопии (врожденная способность иммунной системы вырабатывать повышенное количество IgE в ответ на контакт с аллергеном).
- наследственная предрасположенность.
- длительный контакт с аллергеном.
При повторном контакте с аллергеном (АГ) вызывается аллергия 1 типа. При этом тучные клетки и эозинофилы дыхательных путей выделяют специальные медиаторы, способные вызывать спазм мышечной оболочки бронхов, их отёк и повышенную чувствительность к другим аллергенам.
Атапичечкая – сезонный характер, появление аллергена – проявление БА.
Не атапическая (инфекционная) – на фоне инфекции.
Симптоматика:
- может возникнуть в любом возрасте.
- приступы отдышки с затруднением выдоха.
- свистящие хрипы в легких.
- кашель.
- отеки.
- приступы удушья в ночные или утренние часы чаще всего.
- положительное влияние бронхолитиков.
- чаще у женщин.
Подходы к выбору ЛС при лечении БА:
- оптимальный путь введения ЛС – ингаляционно.
- ЛС для контроля за течением БА.
- препараты для купирования приступов БА.
- глюкокортикостеройды (при редких приступах 1-2 раза в год).
- стабилизаторы мембран тучных клеток.
- В2-адреностимуляторы.
- препараты теофиллина пролонгированного действия.
- модификаторы лейкотриенов.
- ингибиторы лейкотриенов.
- М-холиноблокаторы.
Хронические обструктивные болезни легких:
ХОБЛ – ряд хронических заболеваний дыхательной системы с необратимым и прогрессирующим снижением воздушного потока. Причины: хроническое воспаление бронхиальной стенки, её ремоделирование и сдавление извне.
- хронический обструктивный бронхит.
- эмфизема легких.
- бронхоэктатическая болезнь.
Этиология и патогенез:
- длительное воздействие на бронхиальную стенку различных повреждающих факторов.
- табачный дым, пыль, частые инфекции нижних дыхательных путей.
- наследственные факторы, связанные со снижением резистентности организма (недостаток А1-антитрипсина).
- длительное хроническое воспаление с бронхообструкцией.
- необратимая бронхообструкция.
Симптоматика:
- у лиц старше 45 лет.
- в основном у мужчин.
- кашель с мокротой.
- одышка, увеличение частоты дыхания.
- цианоз кожных покровов.
- гипертрофия и дилатация правых отделов миокарда.
- хроническое легочное сердце.
- застой крови в большом круге кровообращения.
Клинические подходы к лечению ХОБЛ:
- цель лечение – уменьшение симптомов и неразвитее прогрессирования болезни.
- ежегодная вакцинация от гриппа.
- В2-адреностимуляторы.
- М-холиноблокаторы.
- препараты теофиллина пролонгированного действия.
- ингаляция глюкокортикостеройдами.
- ингаляция кислородом.
- муколитики.
- антибиотики.
 2015-07-04
2015-07-04 1661
1661
