ФП и ТП — это самые частые формы пароксизмальных аритмий, встречающиеся в клинической практике.
Практически ежедневно врачи скорой помощи имеют дело с такими нарушениями ритма (более 40 % всех обращении по поводу нарушений ритма сердца и до 80 % вызовов специализированных кардиологических бригад СП в связи с аритмиями в Санкт-Петербурге [М. С. Кушаковский, 1992]).
Из этиологических факторов на первом месте находится кардиосклероз различного происхождения, на втором — приобретенные и врожденные Пороки сердца (особенно пороки митрального клапана).
ФП и ТП часто возникают при тиреотоксикозе, хронических обструктивных заболеваниях легких, кардиомиопатии, пролапсе митрального клапана, дистрофии миокарда различного генеза — дисгормональной, алкогольно-токсической.
Последняя форма распространена довольно широко — до 20 % всех случаев ФП и ТП [Ю. Н. Гришкин, 1982]. у некоторых больных мерцательная аритмия возникает без видимых причин органического характера.
В этих случаях большое значение придается нарушениям вегетативной регуляции сердца: гиперваго- или симпатотонии.
Механизмы развития и электрокардиографические признаки.
Электрофизиологической основой развития ФП является наличие множественных очагов микро-re-entry, возникающих на фоне локальных нарушений проводимости в миокарде предсердий, дилатации и растяжения предсердий вследствие гемодинамической перегрузки, дистрофических изменений миокарда.
В результате отсутствует единая, координированная систола предсердий.
Вместо нее происходит хаотическое сокращение мышечных волокон предсердий (мерцание), не сопровождающееся гемодинамическим эффектом.
На ЭКГ исчезает волна Р и появляется множество мелких, непостоянных по форме и амплитуде волн г.
По амплитуде выделяют крупно- и мелковолновую формы ФП.
При первом варианте частота волн составляет 350-450 в 1 мин, при втором достигает 650-700 в 1 мин, и иногда они трудно различимы на поверхностной ЭКГ.
Другой характерный признак ФП — абсолютная аритмия желудочковых сокращений, интервалы R-R различны по величине.
Исключение — развитие полной поперечной блокады на фоне ФП (ТП) с правильным замещающим ритмом из АВ-соединения или нижележащих центров автоматизма.
Комплекс QRS сохраняет узкий, суправентрикулярный вид.
Иногда возникает тахизависимая аберрация по типу блокады одной из ножек пучка Гиса (обычно правой).
По частоте желудочковых сокращений ФП разделяют на бради-, нормо- и тахисистолический варианты.
Частота желудочковых сокращений при ФП определяется функциональным состоянием АВ-узла, играющим роль физиологического фильтра и проводящим к желудочкам один из серии предсердных импульсов от фибриллирующих предсердий.
Особая клиническая ситуация возникает при развитии ФП (ТП) на фоне синдрома WPW.
В этом случае поток импульсов из предсердий устремляется к желудочкам через дополнительные проводящие пути, обладающие более коротким рефракторным периодом, чем нормальная проводящая система сердца.
Это приводит к появлению очень высокой (до 300 в 1 мин) частоты желудочковых сокращений, чреватой развитием фибрилляции желудочков.
Как правило, при этом отмечается уширение комплексов QRS за счет волны Δ, степень деформации колеблется в различных комплексах (рис. 35.9).
Если во время пароксизма отмечаются интервалы R-R < 0,25 с — это свидетельство высокого риска развития Фибрилляции желудочков и впезапной смерти при пароксизме ФП (ТП).
Пароксизм трепетания предсердий также развивается по механизму ге-еп1гу, но, в отличие от фибрилляции предсердий, при трепетании это чаще макро-re-entry циркуляция импульса происходит вокруг устьев полых и легочных вен, коронарного синуса, по проводящим трактам предсердий.
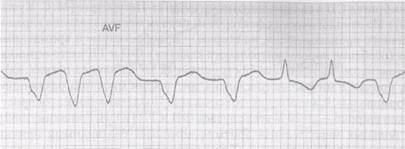
Рис. 35.9. Фибрилляция предсердий на фоне синдрома WPW. 6-й и 7-й комплексы — проведение через АВ-узел, остальные — через дополнительный путь Кента
Провоцирующими факторами являются дефицит калия и магния внутри клеток, гиперсимпато- или ваго-тония, ишемия, повышение артериального давления и сочетание этих причин.
В отличие от мерцания предсердий, при трепетании сохраняется координированная систола предсердий. Предсердия сокращаются частотой 250-350 в 1 мин, что выражается на ЭКГ в появлении волн Р, постоянных по форме и амплитуде.
Волны Р могут создавать характерную пилообразную кривую, наиболее отчетливо выраженную в отведениях II, III, аVF (рис. 35.10).
Этот тип трепетания называют типичным (в отличие от атипичного, при котором волны Р похожи на волны Р и разделены участками изолинии), и он напоминает предсердную пароксизмальную тахикардию.
Единственным критерием, позволяющим их различать по ЭКГ, является частота предсердного эктопического ритма, которая при предсердной пароксизмальной тахикардии обычно не превышает 220 в 1 мин, а при трепетании, как правило, выше.
Однако и этот критерий не всегда применим, поскольку на фоне терапии (например, препаратами калия) частота трепетания может снижаться до 200 и даже 180 в 1 мин.
В отличие от фибрилляции предсердий, трепетание нередко сопровождается правильным желудочковым ритмом.
Это обусловлено постоянной, фиксированной степенью АВ-блокады.
Наиболее часто отмечается АВ-проведение в соотношении 2: 1, что сопровождается регулярным ритмом желудочков с частотой 150-170 в 1 мин.
При меняющейся степени АВ-блокады ритм желудочковых сокращений неправильный, и такое состояние вместе с фибрилляцией предсердий обозначают термином "мерцательная аритмия".
Фибрилляция предсердий нередко переходит в трепетание, а трепетание — в фибрилляцию.
Особенно часто это происходит на фоне терапии хинидином, новокаинамидом, что указывает на родственность данных нарушений ритма.
 2015-07-04
2015-07-04 457
457








