Эпидемиология рака пищевода. В середине прошлого века рак пищевода являлся большой редкостью и описанные в литературе его наблюдения составляли 1,4% всех злокачественных опухолей (Векслер М.И., 1962). В рентгеновскую эру описания рака пищевода уже не поддавались количественному учету. По данным В.Х.Василенко (1989), данная патология составляет 33% всех наблюдений рака пищеварительного тракта, т.е. занимает 3 место после рака желудка и кишечника. Рак пищевода составляет 70-80% всех заболеваний пищевода. В 75% наблюдений данной патологией стадают мужчины.
Согласно статистическим данным по РСФСР, заболеваемость раком пищевода составила на 100 тыс. населения в 1980 - 5,9, в 1987 г.- 6,2, (Чиссов В.И., Грицман Ю.Я., Мамонтов А.С. и др., 1990). Наряду с ростом заболеваемости сохраняется значительное число больных с далеко зашедшими стадиями. Так, в 1972 году больные раком пищевода IV стадии составляли 33,1%, а в 1987 году - 22,4%. При анализе имеющихся данных отмечено, что в течение первого года после установления диагноза в 1972 году умерло 64,7%, а в 1987 г.- 65,5% (Чиссов В.И., Грицман Ю.С., Мамонтов А.С. и др., 1990).
Существует географический пояс высокой заболеваемости раком пищевода. В него входят Франция, некоторые страны Восточной Африки, Северный Иран, республики Средней Азии, Монголия, Якутия, северный Китай. Так, самый высокий уровень поражения раком пищевода отмечается во Франции - 14,0 на 100 тыс. населения; затем следует цветное население США (9,85) и Чили (9,4).
В Иране имеются области, расположенные на расстоянии нескольких сот миль друг от друга, отличающиеся по показателю смертности более, чем в 20 раз. В Северном Китае, в провинции Линьцин, смертность от РП в 100 раз выше, чем в районах с самым низким риском. Высокие показатели смертности от рака пищевода отмечены в таких ограниченных регионах, как Сингапур, Кюрасао, некоторых островах Карибского моря, в Туркменистане и Казахстане, на южном побережье Каспийского моря.
Мужчины заболевают раком пищевода в среднем в 8 раз чаще, чем женщины. Подавляющее большинство больных раком пищевода (до 80%) составляют лица в возрасте старше 60 лет.
 Факторы риска заболеваемости. К факторам риска заболеваемости раком пищевода относятся: курение, злоупотребление алкоголем, дефицит железа и молибдена в продуктах питания, употребление горячей пищи и действие нитрозоаминов.
Факторы риска заболеваемости. К факторам риска заболеваемости раком пищевода относятся: курение, злоупотребление алкоголем, дефицит железа и молибдена в продуктах питания, употребление горячей пищи и действие нитрозоаминов.
Кроме факторов внешней среды, среди причин развития РП следует рассматривать патологические процессы, возникающие в самом пищеводе. Так, общепризнано, что синдром Баррета (гетеротопическое расположение слизистой оболочки желудка в пищеводе), рубцовые послеожоговые стриктуры, пептические длительно незащивающие язвы пищевода, полипы, дивертикулы всегда подозрительны на возможность малигнизации. Таким образом, патогенез развития РП можно сформулировать следующим образом: патологические процессы в пищеводе дисплазии, эзофагит + действие нитросоединений, влияние которых усиливается при употреблении табака, алкоголя и горячей пищи.
Патологическая анатомия. По данным большинства авторов, гистологическая структура опухоли пищевода в 91% клинических наблюдений - это плоскоклеточный рак, в 8-10% - аденокарцинома. Протяженность поражения пищевода в 59-60% составляет от 5 до 8 см.
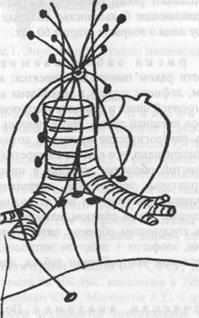
ß Рис.2. Пути метастазирования при раке верхней трети пищевода.
Локализация и метастазирование. Рак пищевода может возникнуть на любом уровне. Рак верхней трети пищевода отмечается у 10-15%, средней - у 40-60% и нижней трети - у 20-25% больных.
По характеру роста рак пищевода может быть эндогенным, экзогенным и смешанным. Распространение раковых клеток осуществляется лимфогенно, по венозной системе и непосредственно за счет вовлечения окружающих тканей в опухолевой процесс. Распространение по стенке пищевода отмечается, как правило, на 5-15 см от видимой границы опухоли, поскольку внутристеночные лимфопути имеют продольную ориентацию. Такой "раковый лимфангит" значительно чаще встречается при раке верхней и средней трети пищевода, чем нижней. При раке верхней трети пути метастазирования отображены на рис.2.
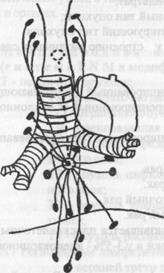
Наряду с распространением опухоли по стенке пищевода в процесс вовлекаются регионарные лимфатические узлы, как поверхностные, так и глубокие. При локализации опухоли в среднем отделе пищевода метастазы распространяются в околотрахеальные, прикорневые и нижнепищеводные лимфатические узлы (рис.3). При более низкой локализации карциномы метастазирование наблюдается в поддиафрагмальные, паракардиальные лимфоузлы и лимфоузлы по ходу левой желудочной артерии (Рис.4). Кроме того, при раке пищевода наблюдаются метастазы по париетальной и висцеральной плевре при отсутствии их в других тканях и органах.
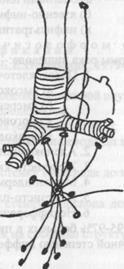
 ßРис.3. Пути метастазирования при раке средней трети пищевода.
ßРис.3. Пути метастазирования при раке средней трети пищевода.
Рис. 4. Пути метастазирования при раке нижней трети пищевода. à
Отдаленные метастазы чаще всего встречаются в печени, где, обычно, они бывают множественными; несколько реже рак пищевода метастазирует в легкие. У 30% больных при первичном осмотре имеются отдаленные метастазы. При этом реже всего метастазировал плоскоклеточный ороговевающий рак - 26%, чаще - аденокарцинома -46,5% наблюдений.
Гисто-морфологическая классификация. Микроскопическая форма рака пищевода определяется особенностями роста опухоли по отношению к просвету органа. Исходя из этого, выделяют экзофитную и эндофитную формы роста опухоли. Эндофитная форма роста встречается чаще. Если оба компонента опухоли выражены одинаково, то говорят о смешанной форме роста.
Различают следующие типы экзофитных опухолей:
а) полиповидный рак;
б) папилломотозный рак;
в) крупнобугристый рак;
г) блюдцеобразный рак.
В эндофитных опухолях выделяют:
а) очаговый плоский инфильтрат,
б) язвенно-инфильтративный тип опухоли;
в) инфильтративно-стенозирующий тип опухоли.
По морфологическому строению различают следующие формы рака пищевода:
1. Плоскоклеточный:
а) высокодифференцированный (ороговевающий);
б) умереннодифференцированный (с наклонностью к ороговеванию);
в) низкодифференцированный (без ороговевания).
2. Аденокарцинома.
3. Железисто-кистозный рак.
4. Мукоэпидермоидный рак.
5. Железисто-плоскоклеточный рак.
6. Недифференцированный рак.
У 95-97% больных в пищеводе развивается плоскоклеточный рак с различной степенью дифференцировки и у 3-5% - аденокарцинома.
Клиническая классификация. В нашей стране применяют следующую четырехстадийную классификацию рака пищевода:
1 стадия - опухоль, протяженностью до 3 см по длиннику пищевода, поражает слизистую оболочку и (или) подслизистый слой его. Метастазов нет.
2 стадия: а) опухоль, протяженностью 3-5 см, поражает слизистую оболочку и (или) подслизистый слой пищевода. Метастазов нет; б) опухоль, протяженностью до 5 см, поражает слизистую оболочку и (или) подслизистый слой пищевода. Имеется одиночный метастаз в регионарном лимфатическом узле.
3 стадия: а) опухоль любой протяженности по длиннику пищевода, прорастает в мышечный слой, но не выходит за пределы органа. Метастазов нет; б) опухоль любой протяженности по длиннику пищевода, прорастает его мышечный слой и выходит в окружающую клетчатку, но не прорастает соседние органы. Имеются отдалимые метастазы в регионарных лимфатических узлах.
4 стадия - опухоль любого размера, прорастающая в соседние органы или образующая с ними свищи. Имеются неудалимые метастазы регионарных лимфатических узлах, а также метастазы в отдаленных лимфатических узлах и органах.
 2015-08-21
2015-08-21 1155
1155
