|
|
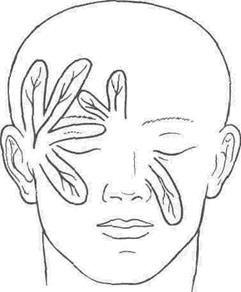
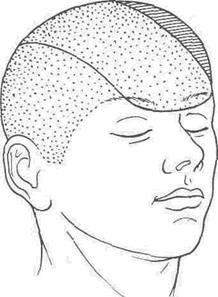
Рис. 28. Варианты формирования арте- Рис. 29. Смещение теменного лоскута на риализированных лоскутов в окологлаз- лоб. ничной области.
грануляционного поля. Добиться уменьшения размеров дефекта можно за > счет смещения вниз и к центру границ волосяного покрова, т. е. за счет | уменьшения высоты и ширины лба. Существуют почти неограниченные1. возможности формирования кожно-фасциальных лоскутов из скальпа! (рис. 29).
В некоторых случаях мы используем способ ускоренного создания грануляций на дне раны за счет временной миграции на нее полнослойного, вместе с надкостницей, лоскута на ножке из скальпа. Через 2-3 нед прижившую часть скальпа отсекают ото лба ниже уровня фиксации волосяных луковиц, т. е. расщепляют лоскут в поперечной плоскости и возвращают на место. Образовавшуюся раневую поверхность лба, представленную в глубоких отделах уже надкостницей и теменно-височным апоневрозом в поверхностных, укрывают расщепленной кожей. Подобным образом в два этапа удается заместить дефекты мягких тканей лба любых размеров, Раны в донорских областях временно оставляют под мазевыми повязками. | Подобную методику используют для устранения обширного дефекта мягких и костных тканей лба, а также прилегающего участка твердой оболочки. головного мозга. Непрерывность мозговой оболочки восстанавливают за| счет аутотрансплантации широкой фасции бедра. Подобные дефекты лучше { замещать за счет аутотрансплантации реваскуляризированных тонких кож-1 но-фасциальных лоскутов с тыла стопы, дельтовидной и лопаточной! областей. В качестве воспринимающих сосудов используют поверхностные;
височные артерии и вены, а также надблоковые артерии и вены.
Сквозные дефекты лобно-височной области нуждаются в немедленном закрытии для изоляции содержимого полости черепа от внешней среды. Необходимо обеспечить многослойное тканевое покрытие, в которое в
последующем можно будет пересадить костную ткань или поместить пластмассу.
Наиболее простой метод состоит в формировании и миграции на лоб филатовского стебля, однако это требует нескольких подготовительных этапов и связано с вынужденным наложением руки, фиксированной возле головы.
У части больных мы замещаем дефекты лба многослойным кожно-фасциальным лоскутом из заушной области. Рассекают до надхрящицы кожу по середине задней поверхности ушной раковины, переводят разрез вниз, минуя сосцевидный отросток, и через 3-4 см поворачивают в сторону затылка, доводят до границы волосяного покрова и поднимают вверх, параллельно первому. Формируют языкообразный лоскут, включающий кожу ушной раковины и сосцевидной области вместе с подлежащими тканями. Параллельные разрезы продолжают по направлению к переднему краю ушной раковины противоположной стороны, ориентируясь на проекцию расположения теменной ветви поверхностной височной артерии. Лоскут поднимают вместе с апоневрозом до тех пор, пока дистальная его часть сможет свободно располагаться в нужном отделе лба. Ширина кожной поверхности заушной области около 5-7 см, а длина до 10- 12 см, т. е. если эту часть лоскута положить горизонтально, то можно полностью заместить всю поверхность лба. Раневую поверхность ножки лоскута укрываю! мазевой повязкой. Через 3-5 нед избыточную его часть отсекают и возвращают на место.
^.!. Со1етап (1987) за счет имплантации тканевых экспандеров в неповрежденные боковые отделы лба растягивает их до 250 см3 с одной стороны и 100 см3-с другой. Избыточной кожей после удаления экспандеров закрывают всю поверхность лба. Кровоснабжение кожно-жировых лоскутов на ножке, несмотря па значительное увеличение в размерах, остается хорошим. Обширные проникающие дефекты боковых отделов лба, сочетанные с дефектами височной области и глазницы, удается замести 1 ь сложным кожным лоскутом с включением большой грудной мышцы на ножке. Границу кожной площадки лоскута определяю! на 6-8 см ниже края большой грудной мышцы и поднимают его вместе с передней пластинкой влагалища прямой мышцы живота. Кожно-фасциальную площадку переносят над тканями шеи и нижних отделов лица прямо к дефекту, укрывая ножку лоскута расщепленной кожей, В зависимости от размеров повреждения и поставленных задач в последующем используют эпителизиро-ванную ножку лоскута для дополнительной пластики или иссекают. Положительные достоинства метода состоят в возможности одномоментного прикрытия мозга хорошо кровоснабжаемым лоскутом, к отрицательным следует отнести двухэтаппость вмешательства. Переносить на лобно-те-менную область можно и сложный кожный лоскут с включением широчайшей мышцы спины, если также ножку лоскута укрыть расщепленной кожей, а предплечье соответствующей руки привести к голове для сокращения расстояния между передним краем подмышечной ямки и лбом. Руку фиксируют гипсовой повязкой. За счет широчайшей мышцы спины 'можно укрыть дефект значительных размеров, однако вынужденное положение руки тяжело переносится больными. Ножку лоскута отсекаю! через 3-5 нед.
Этих недостатков лишена аутотрансплантация реваскуляризировапных кожно-фасциальных тканей. Для того чтобы полностью исключить вероятность некроза аутотрансплантата, мы предложили метод его промежуточной реваскуляризации через сосуды предплечья, если в качестве
7^ 1164
пластического материала используют широчайшую мышцу спины вместе с покрывающим ее кожно-жировым слоем. На первом этапе выделяют сосудистый пучок мышцы, низводят его вниз вместе с подлежащим участком мышцы, формируют овальный кожно-жировой лоскут на предплечье, обнажают лучевые артерию и вену и под операционным микроскопом накладывают микрохирургические анастомозы между грудоспинной и лучевой артериями конец в бок и веной мышцы и предплечья конец в конец. Кожно-жировой лоскут с предплечья сшивают с кожной частью лоскута со спины. Спустя 2-4 нед, убедившись в хорошем кровоснабжении поверхностных тканей спины из сосудов предплечья, для чего целесообразно их широко подсечь, выполняют перемещение широчайшей мышцы спины на голову, артериальное кровоснабжение лоскута через ножку гарантирует его приживление. В отличие от способа прямого перемещения с сохранением непрерывности сосудов этого лоскута на голову не происходи! потери пластического материала и удается закрыть дефекты, еще более протяженные. К тому же ножка, фиксированная на предплечье, увеличивает подвижность руки в плечевом суставе. Такая фиксация легче воспринимается пациентом. Дефекты мягких тканей височно-теменной области сопровождаются утратой волос, поэтому с целью достижения лучшего косметического результата их закрывают перемещением лоскутов с неповрежденных отделов скальпа. Возможно использование мостовидных лоскутов с ножками у верхнего отдела лба и на затылке. Раневую поверхность, оставшуюся после смещения лоскута вниз, закрывают свободной кожей. Участок кожи в центре волосяного покрова легче спрятать за счет начесывания на него волос. Операция двухэтапна, на втором этапе иссекают стоячие кожные конусы у ножек (рис. 30).
Создать новую границу роста волос можно и за счет передвижения на висок лоскута, выкроенного на горизонтальной ветви затылочной артерии. После выхода из-под заднего края сосцевидного отростка основной артериальный ствол направляется параллельно средней линии вверх. В нижних отделах от пего отходит горизонтальная ветвь, идущая в поперечном направлении к противоположной стороне. Поскольку ее видимые границы оканчиваются у средней линии, для получения лоскута больших размеров вначале подсекают его периферическую часть - над сосцевидным отростком противоположной стороны, доводя параллельные разрезы до середины затылка. Через 7-10 дней, достаточных для периориентирования сосудистой сети в подсеченной части, поднимают весь лоску 1 и перемещают на 180° на висок. Истончение питающей ножки с тщательным разъединением тканей вокруг затылочных сосудов облегчают подвижность лоскута, уменьшают размеры кожного конуса. Рану в донорском участке закрывают после широкой препаровки краев и продольных многочисленных насечек на апоневрозе. Согласно.Г. Сопуегв (1977), каждая продольная насечка на апоневрозе дает прирост ткани в 1 мм.
К. ОЬтоп (1983), Г. И. Прохватилов (1986) сообщают о возможности восстановления волосяного покрова на виске за счет ауготранснлантации части скальпа из затылочных или противоположной височной областей. Учитывая специфику сосудистой архитектоники затылочного региона, частое отсутствие затылочной вены, Г. И. Прохватилов предлагает в качестве дренирующей системы в этих случаях использовать затылочную артерию противоположной стороны, т. е. одна затылочная артерия подводит кровь в аутотрансплантат, вторая служит для оттока крови. Это интересное предложение, анатомически и клинически наглядно продемонстрированное автором, возможно, вероятно, только при работе с транс-
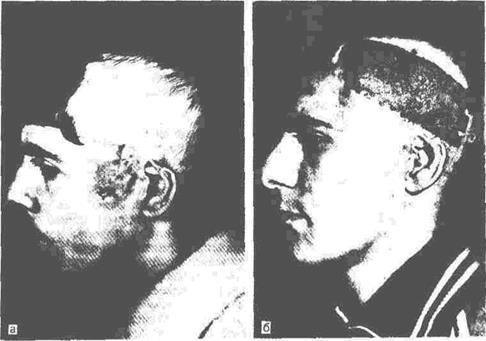
Рис. 30. Восстановление волосяного покрова темеино-височной области.
а-внешний вид больною до операции; б внешний вид того же больною после смещения и,»
висок мостовидного лоскута и отсечения ножек.
илантатами из скальпа, в которых существует множественность взаимно перекрывающих территорию друг друга источников кровоснабжения. На собственном опыте мы убедились в определенной сложности проведения этих операций, так как при скальпированных ранах височно-теменной области повреждаются височные артерия и вена. Облитерация вены вызывается длительным воспалительным процессом с неизбежными явлениями флебита либо предшествующим облучением, если причиной образования дефекта является комбинированное лечение базально-клеточного рака. Поиск сосудов, пригодных к наложению микрохирургических анастомозов, лучше всего проводить под углом нижней челюсти, реваскуля-ризацию трансплантата выполнять через длинные аутовенозные вставки.
Деформацию лба, вызванную отсутствием части или всей толщи лобной кости, втяжения на месте лобных пазух с сохраненной кожей традиционно устраняют имплантагами из быстротвердеющей пластмассы или оргстекла, металлической сетки. Предлагается использовать различные варианты костной пластики расщепленным ауторебром, гребнем или частью тела подвздошной кости, а также их комбинацией с ауторебрами, аллотранс-плантацией черепных костей. О. Сопуегз (1977) ликвидирует втяжение тканей в центре лба деэпителизированным островным лоскутом со лба, взятым на сосудистой ножке вместе с подлежащими тканями. По мнению автора, этот метод более физиологичен, чем трансплантация кости без сосудистых связей или имплантация контурных материалов, которые всегда подвержены опасности инфицирования из элементов лобной пазухи.
О. М. РкЦа^в и соавт. (1986) рекомендуют перемещать васкуляризи-рованную наружную пластинку височной и теменной костей вместе с покрывающей надкостницей и фасцией, являющейся продолжением ви-сочно-теменного апоневроза. Густая сеть анастомозов, проникающая в корковое вещество кости из систем поверхностной и глубокой височных артерий, позволяет при сохранении височного апоневроза обеспечить кровоснабжение смещенной части кости. Выполнено 37 операций, резорбции кости не отмечено ни разу.
Л.А.Брусова (1991) добивается хороших косметических результатов, устраняя западение индивидуально изготовленными имплантатами из силикона. Приготовленный в лабораторных условиях имплантат точно соответствует тканевому изъяну, введение его осуществляют через разрез кожи в волосистой части головы.
Дефекты бровей. Различают частичные и полные, сочетацные с окружающими тканями и изолированные дефекты. Наиболее частой причиной отсутствия бровей является ожог лица, вызывающий рубцовую деформацию кожи лба, век. Изолированные и частичные дефекты возникают после механической травмы. Восстановление бровей проводят только по косметическим соображениям, поэтому выполняют операцию после создания нормальных век, обеспечивающих плотное смыкание глазной щели и кожи лба. Деформации бровей, проявляющиеся опущением или поднятием одного из концов, устраняют перемещением треугольных лоскутов. Первый треугольный лоскут очерчивают вдоль изменившей форму части брови, второй в зависимости от требуемого места перемещения формируют выше или ниже. Ломаную линию, возникающую в середине брови, также исправляют, используя методы пластики. Частичные дефекты медиального края брови можно заместить за счет другой брови. Благодаря сильно разветвленной артериальной сети в области переносицы удается, расщепив горизонтально здоровую бровь, сформировать из нее узкий кожно-жировой лоскут с медиальным основанием, который сохраняет устойчивое кровообращение при повороте на 180. Небольшой кожный конус впоследствии иссекают. Внутренние части брови всегда более широкие, и некоторое их истончение не бросается в глаза. С возрастом брови становятся гуще и шире и проведение операции облегчается. Полные дефекты бровей лучше всего устранить артериализированными лоскутами на ножке из височно-темен-ной области. В западноевропейской литературе операция называется по имени авторов.1. Мопкв (1895),.1. Еазег (1917), но следует указать, что.1. Моп1с5 впервые применил артериализированный лоскут со лба для восстановления нижнего века, а не брови.
Имеются два пути миграции лоскутов из височно-теменной области на бровь. В первом варианте кожную ленту формируют непрерывной и затем переносят над окологлазничными тканями к надбровной дуге. В этом случае имеется возможность выкраивания более широкой ножки до 2 см, в которую включаются поверхностные височные сосуды. Достаточно по пульсации определить место расположения артерии, отступить в стороны на 1 см, и можно проводить параллельные разрезы от середины теменной области до скуловой дуги. Дистальный конец лоскута, приходящийся на бровь, суживают. Раневую поверхность ножки лоскута закрывают мазевой повязкой. Впоследствии эту часть возвращают на место или иссекают. Операция технически проста, всегда гарантирован хороший результат, однако необходимость второго этапа удлиняет время излечения пациента. Предпочтительнее, по нашему мнению, одномоментное восстановление брови на скрытой сосудистой ножке. Вначале определяют размеры будущей
орови, затем отмечают их в теменной ооласти по прямой линии, соответствующей проекции поверхностной височной артерии. Для точного обозначения места расположения кожно-жировой площадки лучше использовать циркуль, центральную ножку которого ставят впереди ушной раковины, Затем очерчивают две окружности: малая идет по латеральному краю брови, большая-по медиальному. Расстояние между этими окружностями, отложенное на вертикальной линии теменно-височной области, соответствует длине брови. Согласно намеченному рисунку рассекают кожу до фасции в верхнем и боковых отделах. От нижнего края кожной части будущего лоскута проводят вертикальный разрез кожи до скуловой дуги. Глубина разреза не должна превышать 2 мм из-за поверхностной локализации сосудистого пучка. Отсепаровывают кожу в стороны на 1 см тотчас под волосяными луковицами. Определяют точное расположение сосудистого пучка и вдоль него рассекают височную фасцию до глубокого листка. Освобождение кожного фрагмента вместе с прикрепленными сосудами проводят попеременно сверху и с боков, отделяя сосудистый пучок от фасциального листка, покрывающего височную мышцу. Между нижним отделом раны у скуловой дуги и наружной частью надбровной дуги создают подкожный туннель, через который выводят кожную часть лоскута и подшивают к окружающим тканям, стараясь повторить форму сохранившейся брови. Рану в височно-теменной области ушивают наглухо. Некоторая техническая сложность выделения сосудов компенсируется скоростью реабилитации. Через 23 сут пациент может быть выписан на амбулаторное наблюдение. Восстанавливая бровь на скрытой сосудистой ножке, важно помнить о необходимости тщательного удаления из тканей, окружающих ножку, волосяных фолликулов. В противном случае под кожей развиваются кисты, наподобие дермоидных.
Данный метод формирования брови обеспечивает устойчивый рост волос, однако при обширных ожогах лица, захватывающих височные и теменные регионы головы, применение его невозможно. В этих случаях бровь восстанавливают, используя свободную трансплантацию кожи с волосяными луковицами из сохранившихся участков скальпа. В отличие от обычных кожных аутотрансплацтатов, не превышающих по толщине 1 мм и поэтому быстро реваскуляризирующихся из реципиентного лоскута, кожно-жировые лоскуты, содержащие волосяные луковицы, имеют толщину 2-4 мм, что значительно осложняет условия их приживления. Простая пересадка многослойного лоскута из затылочной области редко приводит к успеху. Даже при сохранении жизнеспособности пересаженной ткани волосяные луковицы, длительно находившиеся в условиях аноксии и гипоксии, постепенно погибают, и рост волос прекращается. Для улучшения результатов предложены разные методы трансплантации. В. Brent (1975) пересаживает несколько узких кожных полосок в отдельные разрезы, которые в последующем объединяет, иссекая промежуточные фрагменты кожи. Автор вполне резонно считает, что множество мелких трансплантатов имеет большую площадь контакта с воспринимающей раневой поверхностью. Это обстоятельство должно благоприятно отразиться на скорости их прорастания новообразованными сосудами. Обеспечить большую поверхность контакта между трансплантатом и ложем, по мнению J. Convers (1977), можно за счет осторожного продольного расщепления пересаживаемой ткани с внутренней стороны. Подготавливая ложе, рану по краям углубляют, а в центре создают небольшое возвышение по типу гребня. Растягивая в стороны края трансплантата, разворачивают благодаря продольному разрезу его внутреннюю поверхность и насаживают на
выступ в центре раны. Площадь соприкосновения трансплантата с ложем существенно увеличивается, что облегчает скорость его реваскуляризации.
В. Г. Чантладзе (1976) рекомендует восстанавливать бровь за счет погружных трансплантатов. Рассекают кожу по центру надбровной дуги, отсепаровывают, укладывают в рану трансплантат и зашивают над ним кожу наглухо. Через 10-14 сут снимают швы, раздвигают края раны, дно которой представлено пересаженной кожей. Хорошее приживление погружных кожных трансплантатов доказано в работах О.П. Чудакова (1975). Впрочем, приживление кожи еще не гарантирует сохранения волосяных луковиц. Согласно сведениям В. Г. Чантладзе, у 40% пациентов в последующем прекращается рост волос.
Г. И. Прохватилов (1985) пытался в одном случае воссоздать бровь аутотрансплантацией участка скальпа длиной 6 см и шириной 1,5 см с наложением микрососудистых анастомозов, однако произошел некроз лоскута.
Обсуждая проблемы применения с этой целью реваскуляризированных аутотрансплантатов, следует отметить ряд отягощающих обстоятельств. Узкий и длинный лоскут можно выкроить только из височной области противоположной стороны. Затылочная артерия сильно извита, вена идет на расстоянии 1,5-2 см, часто отсутствует. Воспринимающие сосуды на пораженной стороне либо резко сужены, либо отсутствуют. Имеется возможность осуществить кровоснабжение трансплантата путем удлинения сосудов аутовенозными вставками или наложить микрохирургические анастомозы с сосудами у медиального края надбровной дуги - надбло-ковыми артерией и веной при условии их сохранности.
Оба варианта не лишены отрицательных сторон: длинные сосудистые шунты увеличивают вероятность тромбоза, воспалительно-некротические процессы в трансплантате при условии оттока через надглазничную вену могут вызвать тромбоз или флебит нисходящих сосудов. Но главная сложность заключается в серьезном нарушении артериовенозного равновесия в трансплантате маленьких размеров, формируемом у основания магистральной артерии. В маленьких трансплантатах, взятых из зон конечного разветвления осевых сосудов-фаланги пальцев, кожи межпальцевых промежутков,^ характер распределения крови не меняется: поступив через конечную ветвь артерии, она проходит через сохранившуюся систему капилляров и оттекает через вену. Пытаясь создать маленький и узкий-не шире 1 см лоскут, вдоль крупных сосудов (височных артерии и вены), мы прерываем зону естественного их разветвления. Поступающая под большим давлением в артерию кровь не успевает уйти в вену через резко ограниченную зону капиллярного разветвления. Здесь действует одно из основных правил аутотрансплантации тканей с микрососудистой техникой:
чем полнее сформирован трансплантат в пределах данного ангиосома, тем больше шансы на успех операции, т. е. большие лоскуты пересаживать легче маленьких.
Дефекты век. Строение век идеально приспособлено к их функции-защите глазного яблока. Форма соответствует кривизне глазного яблока, эластичность кожи обеспечивает высокую степень сократимости и растяжимости при открывании глаз, а плотные образования- хрящи-создают опору векам. Хрящи расположены у ресничных краев, ширина их в среднем 7 мм, толщина 1 мм, границей верхнего служит пальпебральная складка под верхним глазничным краем, нижнего- горизонтальная складка нижнего века. Эластичная кожа век вместе с подкожной жировой клетчаткой подвижна, легко собирается в складку, может растягиваться до значи-
тельных размеров, что наблюдается при гематомах, воспалительных процессах в области глазницы.
Круговая мышца глаза состоит из наружной (глазничной) и внутренней (вековой) частей. Волокна внутренней части растянуты вдоль медиальной и латеральной связок века (контальные связки), которые связывают хрящи с краями глазницы, вся мышца прикрепляется к костным краям глазницы.
Во время ожога повреждаются наружные слои век, причем круговая мышца глаза чаще всего сохраняется, но функция ее снижается за счет вторичного вовлечения в процесс рубцевания [Емиленко Г. И., 1980]. Деформации век, возникающие под влиянием концентрического рубцевания, сопровождаются образованием внутренних и внешних контрактур, что обусловливает их многообразие. Вторичным изменениям подвергаются не только поврежденные слои, но практически все отделы век и окружающих тканей: сниженная эластичность и сократимость круговой мышцы глаза приводят к зиянию глазной щели, деформируется хрящ, приобретая вогнутую форму. Г. И. Емиленко (1980) разработала следующую классификацию послеожоговых деформаций век.
I. Односторонняя рубцовая деформация. А. Рубцовая деформация одного из век:
1) кожа век не поражена, выворот обусловлен Рубцовыми тяжами в прилежащих областях;
2) кожа века поражена, замещение ее рубцами приводит к вывороту века;
Б. Деформация обоих век одного глаза в сочетании с эпикантусами:
1) частичная деформация;
2) полная деформация.
II. Двусторонняя рубцовая деформация век.
А. Рубцовая деформация одного из век каждого из обоих глаз. Б. Рубцовая деформация обоих век обоих глаз в сочетании с эпикантусом:
1) частичная деформация;
2) полная деформация.
Данная классификация объясняет причины деформации и помогает стандартизировать выбор метода хирургического лечения.
Восстановительные операции на веках целесообразно начинать в наиболее ранние сроки после повреждения для предотвращения развития воспалительных и деструктивных процессов в роговице и конъюнктиве.
Небольшие эпикантусы и рубцовые тяжи рассредоточивают, используя рекомендуемые А. А. Лимбергом (1963) методы перемещения треугольных лоскутов.
При сочетании эпикантуса и рубцовой контрактуры за счет близлежащих тканей не удается восполнить кожный дефицит, поэтому предложены многочисленные способы перемещения кожи из других регионов. Наиболее простым вариантом решения этой проблемы кажется перемещение лоскутов на питающей ножке, выкроенных в височной, лобной, скуловой, нижнеглазничной областях, тем более что в каждой из них расположены подкожные кровеносные сосуды, обеспечивающие хороший кровоток при относительно узкой ножке. Однако возможности применения этих методов при рубцовой деформации окружающей кожи, возникающей после ожога, ограничены. Восстановление поверхностного покрова век филатовским стеблем находит все меньше приверженцев, прежде всего из-за многоэтапности операций, а также малой эластичности новообразованных век.
Самым распространенным и эффективным способом устранения руб-
цовой послеожоговой деформации век следует признать трансплантацию свободной кожи. Преимущество отдают полнослойным трансплантатам, которые меньше сморщиваются, слабо подвержены пигментации, рано приобретают подвижность за счет развития под ними жировой клетчатки,
Ф. М. Хитров и соавт. (1980) рекомендуют выполнять двухэтапную операцию устранения рубцовых деформаций обоих век в сочетании с эпикантусом. Вначале рассекают кольцевидный рубец, окружающий вывернутые веки, и эпикантус во всю толщу. Разрезы по эпикантусам под углом 90° проводят у медиального и латерального углов глазной щели, затем вдоль ресничных краев обоих век, отступя на 2-3 мм до соединения с угловыми разрезами. После полного рассечения рубцового массива глубокие ткани выпячиваются через разрезы. Заканчивают препаровку рубцов, выделяют волокна круговой мышцы глаза, добиваясь свободного и естественного смыкания век, сшивают ресничные края между собой и на образующуюся раневую поверхность подшивают кожный трансплантат, средний участок которого продольно рассекают по проекции глазной щели. Трансплантат подшивают под туннелеобразно отпрепарованные рубцовые края раны и укрывают Рубцовыми тканями, а в центральных отделах-марлевой повязкой. Через 14-16 сут иссекают рубцы по периферии прижившего лоскута, обнажают трансплантат. Согласно многочисленным клиническим наблюдениям авторов, метод дает в 90% случаев хорошие косметические и функциональные результаты.
Дефекты век, образующиеся после удаления опухолей, в отличие от послеожоговых характеризуются более существенными различиями. Большинство восстановительных операций целесообразно выполнить тотчас после удаления опухоли, до появления отягощающей лечение рубцовой деформации. Оценку метода пластики проводят на основании анализа сохранившейся ткани.
В возрасте до 35 лет отсутствуют излишки кожи на веках, позднее появляется небольшой избыток тканей в верхних отделах. Поэтому при замещении любого дефекта важно помнить, что простая препаровка краев раны и их сведение под умеренным натяжением (обычный хирургический прием ушивания ран во всех отделах туловища) неминуемо вызовет вторичную деформацию век и изменение состояния глазной щели.
Поверхностные дефекты замещают свободными кожными трансплантатами, ротационными лоскутами и лоскутами на ножке из окружающих областей. Пересадку свободной кожи проводят по тем же правилам, что и при устранении рубцовых выворотов. Несмотря на подбор донорского участка (задняя поверхность ушной раковины, нижние отделы щек), цвет кожного трансплантата все же отличается от естественного.
А. 8апи и соавт. (1984) восстанавливают не только поверхностные отделы нижнего века, но и реснитчатый край за счет свободной пересадки кожного лоскута из надбровной области противоположной стороны. В трансплантат включают участок брови с волосяными луковицами. В последующем требуется коррекция для выравнивания линии роста волос на ресницах, дермоабразия. Смещение на дефект близлежащей кожи позволяет устранить несоответствие окраски, но сопряжено с большими техническими трудностями. Для предотвращения вторичной деформации, которая может образоваться из-за натяжения краев раны,.1. сопусгз (1977) рекомендует формировать ротационный лоскут, в 5-6 раз превышающий по размерам кожный дефект. Замещая поверхностные слои нижнего века, дугообразный разрез кожи выпуклостью вверх проводят от латерального угла до пред-ушной области и перед козелком поворачивают вниз до мочки уха.
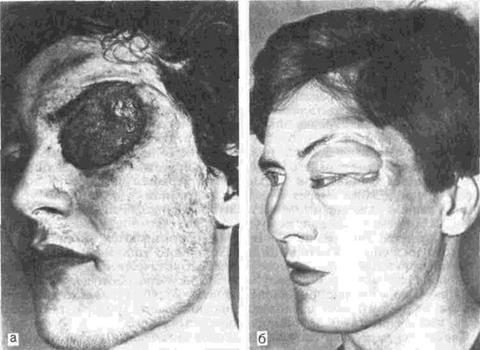
Рис. 31. Обширная гемангиома глазницы.
а-внешний вид больного до операции; б-после удаления опухоли и аутотрансплантапии лоскута с тыла стопы.
Отсепаровывают кожно-жировой слой всей скуловой области и смещаю т' медиально, одновременно иссекая конус в передненижнем углу раны. Такое массивное перемещение кожи помогает добиться равномерного ее натяжения по линии швов, предотвращает сморщивание. Однако у лиц с тонкой кожей остается длинный различимый рубец на открытой части лица.
Лоскуты на узкой питающей ножке вызывают меньшие вторичные повреждения, но большинство операций выполняется в два этапа. Наиболее типичные места формирования лоскутов-нижние отделы лба (параллельно брови), скуловисочная область (ось лоскута находится в вертикальном направлении, ножка у скуловой кости), складка верхнего века (при наличии избыточной кожи).
Устраняя сквозные дефекты век, в первую очередь заботятся о восстановлении конъюнктивы. Небольшие сквозные дефекты века успешно закрывают после рассечения латерального угла глазной щели, освобождения конъюнктивы от латеральной связки века и ее пересечения. Веко становится легкоподвижным, рану в латеральном углу глаза ушиваю] в продольном направлении.
Дефекты большего размера устраняют с помощью свободной пересадки слизисто-хрящевого трансплантата, взятого из перегородки носа, который помещают на внутреннюю часть века, наружные ткани создают за счет перемещения какого-либо из перечисленных выше лоскутов.
Вместо перегородочного хряща иссекают для этих целей крыльный хрящ
 2015-10-16
2015-10-16 523
523








