К боевым повреждениям черепа и головного мозга относятся огнестрельные ранения и не огнестрельные травмы (закрытые и открытые). Огнестрельные ранения по виду ранящего снаряда могут быть пулевыми и осколочными, реже – шариковыми и стреловидными элементами. Ранения могут быть не проникающими и проникающими (при повреждении твердой мозговой оболочки). При не проникающих ранениях могут повреждаться только мягкие ткани головы; мягкие ткани кости черепа; те и другие могут быть без повреждения и с повреждением головного мозга. Проникающие ранения по глубине раневого канала делятся на слепые и сквозные, по расположению канала – касательные, сегментарные и диаметральные.
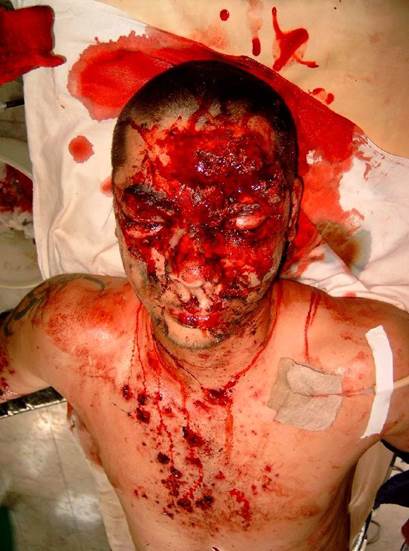
Проникающие слепые осколочные ранения черепа и головного мозга
Диаметральные ранения являются наиболее тяжелыми, так как раневой канал в этих случаях проходит на большой глубине, повреждая желудочковую систему, стволовую часть мозга и другие, глубоко лежащие образования.
Слепые ранения черепа имеют одно входное отверстие и раневой канал различной протяженности, в конце которого залегает пуля или осколок. По аналогии со сквозными ранениями слепые ранения разделяются на простые, радиальные, сегментарные и диаметральные. Тяжесть слепого ранения определяется глубиной залегания раневого канала и его размерами. К числу наиболее тяжелых относятся слепые ранения, проходящие по основанию мозга. Среди проникающих огнестрельных ранений черепа иногда встречаются так называемые рикошетирующие ранения, отличающиеся тем, что при наличии одного раневого отверстия (входного) в глубине раневого канала не удается обнаружить осколка или пули.
Диагноз проникающего ранения может быть поставлен на основании местных, общих и очаговых симптомов. Местные признаки: истечение из раны разрушенного мозгового вещества (мозгового детрита); длина, направление и расположение раневого канала, которые могут быть определены путём сопоставления входного и выходного раневых отверстий.
К общим симптомам относятся утрата сознания (кратковременная или продолжительная), головная боль и рвота, которая свидетельствует о повышении внутричерепного давления. В ряде случаев отмечается необычность поведения, резко выраженное двигательное и психическое возбуждение или, наоборот, резкое угнетение.
При обследовании раненого в череп всегда обращается внимание на дыхание и глотание. Тяжелые расстройства дыхания, выражающиеся в появлении дыхательной аритмии, одышки и особенно дыхания Чейн-Стокса указывают на тяжесть состояния и наблюдаются у раненых, находящихся в бессознательном состоянии (кома). При внутричерепной гипертензии пульс может быть очень напряженным с частотой до 50-40 ударов в минуту. Резкое увеличение частоты пульса до 120-140 и снижение АД на фоне прогрессирующих дыхательных нарушений свидетельствует о развивающейся декомпенсации центральных механизмов регуляции кровообращения и дыхания с исходом в терминальное состояние.
Система последовательного оказания помощи при огнестрельных ранениях черепа и головного мозга на этапах медицинской эвакуации следующая.
Первая помощь на поле боя - наложение асептической повязки, освобождение дыхательных путей, обезболивание и вынос раненого.
Доврачебная помощь - исправление повязок, обезболивание, антибиотики, искусственное дыхание, кислородные ингаляции.
На этапе первой врачебной помощи особое внимание должно уделяться проходимости верхних дыхательных путей у раненых, находящихся в бессознательном состоянии, так как западение корня языка или аспирация рвотных масс могут привести к тяжелым расстройствам дыхания, вплоть до асфиксии. Пострадавшие, находящиеся в состоянии глубокой комы, доставляются в перевязочную, где верхние дыхательные пути освобождаются от слизи, крови и рвотных масс. Вводится воздуховод или прошивается (лигатурой) язык с фиксацией к коже подбородка. В тех случаях, когда имеются выраженные расстройства дыхания или происходит постоянное затекание крови и слизи в трахею (при переломах костей основания черепа или при ранениях лицевого черепа) необходимо произвести трахеостомию.
Раненых с огнестрельными ранениями черепа надо эвакуировать в положении лежа в сопровождении санинструктора или медсестры
Если имеется возможность эвакуировать раненых с проникающими ранениями черепа непосредственно в специализированный госпиталь, минуя этап квалифицированной помощи, то это должно быть сделано в ближайшее время.
При сортировке на этапе квалифицированной медицинской помощи в первую очередь выделяют группу раненых в череп, у которых имеются жизненные показания к операции (продолжающееся наружное кровотечение из раны мягких тканей головы, ранения лицевого черепа с обтурацией трахеи кровью и мягкими тканями дна полости рта). Их направляют в операционную или перевязочную для тяжелораненых для окончательной остановки кровотечения. Остальных раненых с проникающими ранениями черепа эвакуируют в специализированный нейрохирургический госпиталь. Трепанация черепа на этапе квалифицированной медицинской помощи не выполняется.
Раненые с непроникающими ранениями, но с симптомами, указывающими на повреждение головного мозга (кратковременная потеря сознания, рвота, головная боль, патологические рефлексы и очаговые симптомы), должны быть эвакуированы в специализированный нейрохирургический госпиталь. При незначительных, поверхностных ранениях мягких тканей головы, раненые могут быть оставлены в команде выздоравливающих, если сроки их лечения не превышают 10 суток
В специализированном военном полевом нейрохирургическом госпитале всех раненых после осмотра в приемном отделении специалистами (невропатолог, окулист) направляют в рентгеновский кабинет, а затем с рентгенограммами - в перевязочную, где у них осматривают место повреждения и уточняется диагноз. При наличии экстренных показаний к операции проводят необходимую подготовку раненых, после чего их переносят в операционную. Остальные раненые распределяются по лечебным отделениям и оперативные вмешательства у них выполняются по срочным показаниям в порядке очередности. После операции раненых задерживают в госпитале до 3-4 недель.
Раненных в голову с повреждениями только мягких тканей черепа, без признаков поражения головного мозга (после осмотра невропатолога) эвакуируют в специализированный военный полевой госпиталь для легкораненых (СВПГЛР), а с явлениями сотрясения головного мозга - в специализированный военный полевой неврологический госпиталь (СВПНГ).
Среди закрытых травм головного мозга наиболее часто встречаются сотрясения - наименее тяжелая форма повреждения головного мозга.
Клинические проявления сотрясения мозга выражаются в нарушении (потеря) сознания, которое чаще всего бывает кратковременным, иногда возникает рвота. В большинстве случаев выявляются незначительные нарушения сердечно-сосудистой системы в виде учащения или замедления пульса, побледнение лица. Симптомы очагового поражения центральной нервной системы (знаки) отсутствуют.
Принято различать сотрясение головного мозга с незначительными клиническими проявлениями, характеризующееся кратковременной потерей сознания, быстрым выходом пострадавшего из оглушенного состояния, отсутствием жалоб на головные боли, отсутствием вегетативных и неврологических явлений. Сотрясение головного мозга с выраженными клиническими проявлениями отличается более длительной потерей сознания, медленным выходом из состояния общего оглушения и постоянными головными болями. У таких пострадавших отчетливо выражены вегетативные нарушения, а иногда, и психические расстройства. Характерным симптомом сотрясения мозга является ретроградная амнезия.
При травме черепа, сопровождавшейся кратковременной потерей сознания, пострадавший должен быть направлен в госпиталь для лечения легкораненых с назначением постельного режима на 10-14 дней. При незначительной травме с кратковременной потерей сознания и полном отсутствии мозговых симптомов пострадавшие могут быть задержаны до 10 дней в команде выздоравливающих этапа квалифицированной помощи.
При выраженных посткоммоционных синдромах и при явлениях психической неустойчивости, пострадавших следует направлять в психоневрологические отделения специализированных неврологических госпиталей. Основой лечения является охранительный режим, покой, уход и применение симптоматических средств. Сроки госпитализации 2-3 недели.
Ушиб головного мозга является следствием значительной травмы черепа. При ушибе мозга могут наблюдаться переломы костей черепа. В отличие от сотрясения, при ушибе мозга всегда возникают клинические симптомы органического поражения центральной нервной системы.
Клиническая картина ушиба мозга характеризуется возникновением общемозговых и очаговых симптомов, отличаются большей выраженностью, глубиной, стойкостью и наклонностью к прогрессированию. По степени тяжести различают ушибы головного мозга тяжелой, средней и легкой степени. При ушибах головного мозга тяжелой степени повреждаются жизненно важные отделы головного мозга, прежде всего ствол головного мозга, диэнцефальные области, глубинные отделы полушарий. Наблюдаются длительная утрата сознания и часто - коматозное состояние. Сразу наступают расстройства дыхания и сердечно-сосудистой деятельности.
При ушибах головного мозга средней степени также возникают выраженные общемозговые симптомы, но утрата сознания бывает менее продолжительной. По возвращении сознания удается выявить очаговые симптомы - параличи, парезы, понижение зрения, слуха.
При ушибах головного мозга легкой степени утраты сознания может не быть или она бывает очень кратковременной (10— 15 мин). Очаговые симптомы поражения ЦНС выявляются всегда, но они не очень выражена.
Во всех случаях пострадавшие с ушибами головного мозга должны направляться в специализированные нейрохирургические госпитали. Категорически запрещается направление их в госпитали для легкораненых.
Непременным условием эффективного лечения является длительный постельный режим и постоянное врачебное наблюдение, так как при каждой травме черепа, сопровождающейся симптомами ушиба мозга, можно ожидать сдавления головного мозга, вызванного внутричерепным кровотечением или нарастающим отеком. В этих ситуациях лечение должно быть направлено на ликвидацию нарушений дыхания и сердечно-сосудистой системы. При прогрессировании травматического отека головного мозга, могут появляться тяжелые общемозговые симптомы. Начинающееся сдавление головного мозга может вызвать ухудшение общего состояния, урежение пульса, появление оболочечных симптомов (ригидность шейных мышц, симптом Кернига) и повышение артериального давления.
В очень редких случаях, когда путем применения разгрузочных спинномозговых пункций не удается устранить сдавление головного мозга, вызванное отеком, появляются показания к декомпрессивной трепанации черепа с рассечением твердой мозговой оболочки Обычно делают подвисочную костно-пластическую трепанацию на правой стороне (по Кушингу).
При внутричерепных гематомах, в большинстве случаев, сразу же после травмы, появляются клинические симптомы сотрясения или ушиба головного мозга. Эти симптомы могут полностью ликвидироваться или начинают уменьшаться. Такой период улучшения называют светлым промежутком. Он может иметь различную продолжительность - от нескольких часов до нескольких дней. Затем наступает медленное ухудшение общего состояния, появляется мучительная головная боль, интенсивность которой непрерывно нарастает. Возникает рвота, которая может носить неукротимый характер. Очень часто наблюдается двигательное и психическое возбуждение. Прогрессирует общая слабость, переходящая в коматозное состояние. При массивном ушибе мозга светлого промежутка может и не быть, так как симптомы нарастающего сдавления головного мозга будут замаскированы симптомами ушиба, что очень затрудняет диагностику сдавления. Наряду с общими симптомами всегда отчетливо выступают изменения дыхания, (40-60 в 1 мин), неглубокое, быстро принимающее характер Чейн-Стокса. Пульс редкий (50-40 в 1 мин.) и напряженный. В последующем, брадикардия сменяется тахикардией, быстро снижается артериальное давление и наступает летальный исход. Температура тела достигает в ряде случаев 40—41°. Иногда наблюдается оболочечные симптомы Кернига и Брудзинского.
Если не будет устранена причина, вызвавшая сдавление мозга, и внутричерепное давление не будет снижено – тяжесть состояния усиливается, наступает остановка дыхания, а затем прекращается сердечная деятельность.
Кроме общих симптомов, при сдавлении мозга появляются и очаговые симптомы. При эпидуральной гематоме, располагающейся в лобно-височной области, может иметь место паралич глазодвигательного нерва, сопровождающийся расширением и неподвижностью зрачка, опущением верхнего века и расходящимся косоглазием. Эпидуральные гематомы другой локализации вызывают характерную для этой локализации очаговую симптоматику. При этих гематомах «светлый промежуток» может отсутствовать. Субдуральные гематомы встречаются преимущественно при травмах черепа, сопровождающихся закрытыми переломами костей основания черепа. Они могут разделяться на острые, возникающие через 24-48 часов после травмы, подострые, появляющиеся спустя 7-10 дней, и хронические, развивающиеся спустя 3—4 недели после травмы. Эти гематомы практически всегда сопровождаются периодом «мнимого» улучшения.
Таким образом, светлый промежуток при подострой и хронической субдуральных гематомах может быть очень продолжительным. Лечение внутричерепных гематом только оперативное в условиях специализированного военного полевого нейрохирургического госпиталя. На этапе квалифицированной хирургической помощи трепанация черепа не производится.
Раненые в голову и пострадавшие с закрытой черепно-мозговой травмой, у которых не производилась трепанация, отсутствуют общемозговые и очаговые симптомы поражения ЦНС, психические расстройства, направляются для реабилитации в СВПХГ для легкораненых, после чего признаются годными к военной службе. Срок лечения у них не должен превышать двух месяцев.
После лечения в специализированном военном полевом нейрохирургическом госпитале, у которых была выполнена трепанация черепа или сохраняются общемозговые и очаговые симптомы поражения ЦНС, психические расстройства и другие осложнения, эвакуируются в госпитали и лечебные учреждения тыла страны.
 2015-10-16
2015-10-16 3666
3666