
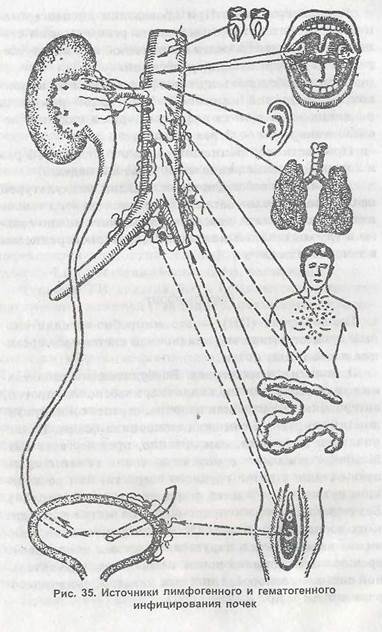
|
Клиника. Различают первичный и вторичный ПН. Первичный ПЯ развивается как самостоятельное заболе вание. Вторичный ПН возникает на фоне аномалий ночек и мочевых путей. В клинической картине острого ПН выделяют следующие основные синдромы: интоксикации, абдоминальный (болевой), дизурический, мочевой.
Для синдрома интоксикации характерны повышение температуры, слабость, вялость, головная боль, тошнота, рвота.
Абдоминальный синдром проявляется приступообразными болями в живота, пояснице, положительным синдромом Паетернацкого.
Дизурический синдром характеризуется частыми, обильными, болезненными мочеиспусканиями, никт-урией, недержанием мочи.
Для мочевого синдрома характерно изменение дзета и прозрачности мочи, появление значительного количества лейкоцитов, бактерий и клеточного эпителия s моче. Может иметь место протеинурия и шгкрогематурия.
Клинические периоды острого ПН аналогичны таковым при остром ГИ: период разгара (начальный); период обратного развития; период клинйко-лабораторной ремиссии.
По клиническому течению выделяют острый ПН (длительностью до б мес.) и хронический (свыше 6 мес).
В зависимости от выраженности клинических проявлений различают рецидивирующий (волнообразный) и латентный хронический ПН. При хроническом ПИ в течении заболевания выделяют периоды, аналогичные таковым при хроническом ГН: обострения, частичной ремиссии, клинико-лабораторной ремиссии.
Диагностика. Для диагностики ПН используют следующие исследования: общий анализ крови (признаки воспаления); общий анализ мочи (лейкоцитурия, может быть протеинурия); анализ мочи по Нечипоренко;
Педиатрия для фельдшера
Болезни внутренних органов

 проба по Зимницкому; кровь на остаточный азот и мочевину; анализ мочи на стерильность (микробное число более 100 000 МТ); экскреторная урография (чаще одностороннее поражение), микциовная цистография (выявление нарушения пассажа мочи), УЗИ. Девочкам необходима консультация гинеколога.
проба по Зимницкому; кровь на остаточный азот и мочевину; анализ мочи на стерильность (микробное число более 100 000 МТ); экскреторная урография (чаще одностороннее поражение), микциовная цистография (выявление нарушения пассажа мочи), УЗИ. Девочкам необходима консультация гинеколога.
Лечение. В острый период заболевания ребенка необходимо госпитализировать. Назначается постельный режим. Диета - сначала стол № 7, затем № 5 (исключаются острые, солеаые блюда, копчености). Показано обильное питье, суточное количество жидкости должно превышать в 2,5 раза возрастные потребности (арбузы, соки, клюквенный и брусничный морсы, щелочная минеральная вода). Желательно каждые 7-10 дней менять диету с целью изменения РН мочи, что облегчает борьбу с возбудителем заболевания. Овощи, фрукты, ягоды, молоко, щелочная минеральная вода ощелачи-вают мочу. Лечение ПН должно быть комплексным, патогенетическим, этапным.
Антибактериальная терапия назначается с учетом чувствительности микробной флоры. Предпочтение отдается полусинтеткческим пенициллинам, аминогликозидам, цефалоспоринам. Назначают также сульфаниламидные препараты (бясептол, сульфален), нитрофураны (фурагин, фурадонин, фуразолидон), препараты налидиксовоЙ кислоты (невиграмон, неграм, 5-НОК, никодин),
В поликлинике антибактериальное лечение продолжается минимум 6 мес.
Дезинтоксикациоппая терапия в тяжелых случаях проводится методом форсированного диуреза. Назначается симптоматическое лечение мочегонными препаратами (лазикс, верошпирон, гипотиазид), жаропонижающими, спазмолитическими средствами и др.
Хороший эффект дает проведение фитотерапии (толокнянка, почечный чай, черная смородина, рябина, кукурузные рыльца).
В период клинико-лабораторной ремиссии показано санаторно-курортное лечение (Трускавец, Железноводск).
Диспапсеризацня. При проведении диспансеризации необходимо выполнять рекомендации стационара, санировать очаги хронической инфекции. Детей освобождают от профилактических прививок, оберегают от сопутствующих инфекций. Детей с ПН освобождают от занятий физкультурой на б мес. и более, затем разрешаются занятия только в спецгруппе. Ребенок с ПН должен осматриваться педиатром на 1-м году 1 раз в месяц, на 2-м году — 1 раз в квартал, затем 2 раза в год; исследования мочи проводятся с такой же частотой.
При стойкой клинико-лабораторней ремиссии в течение трех лет ребенок может быть снят с диспансерного учета.
Мочекаменная болезнь
Мочекаменная болезнь (МКБ), или уролитиаз — заболевание повсеместное, но в некоторых районах встречается особенно часто. Широкая географическая вариабельность распространенности МКБ у детей, вероятно, связана с климатическими, диетическими и социально-экономическими факторами. Уролитиаз наиболее часто встречается у жителей Средней Азии, Северного Кавказа, Закавказья, Поволжья, Белоруссии, Казахстана, Алтая, Дальнего Востока.
Этиология и патогенез. В основе камнеобразова-ния могут лежать общие и местные факторы. К общим факторам относятся нарушения кислотно-щелочного равновесия в организме, водного баланса, изменение реакции мочи.
Отложение камней у детей может быть связано с гиперкальциемией, гиперпаратиреозом, мочекислым диатезом, гиповитаминозом А и гипервитаминозом Д.
7. Зак. 42
194 Педиатрия для фельдшера
 Из местных факторов образованию камней способствуют воспалительные процессы в мочевых путях, аномалии, нарушающие отток мочи. О большом значении местных факторов говорит то, что в подавляющем большинстве случаев камни почек бывают односторонними. Камни мочевого пузыря обычно образуются на основе мелких конкрементов, опустиешихся из почечной лоханки. Большинство камней имеют ядро кристаллизации, представляющее собой слущившийся эпителий, сгусток слизи, гноя или крови.
Из местных факторов образованию камней способствуют воспалительные процессы в мочевых путях, аномалии, нарушающие отток мочи. О большом значении местных факторов говорит то, что в подавляющем большинстве случаев камни почек бывают односторонними. Камни мочевого пузыря обычно образуются на основе мелких конкрементов, опустиешихся из почечной лоханки. Большинство камней имеют ядро кристаллизации, представляющее собой слущившийся эпителий, сгусток слизи, гноя или крови.
По химическому составу камни чаще бывают фосфатами, оксалатами, уратами, реже ксантиновыми, цистино-быми или медикаментозными (сульфаниламидными).
МКБ встречается у детей всех возрастов — от новорожденных до 15 лет и старше, но диагностируется в основном у школьников. Мальчики болеют чаще девочек. Клиника. Для МКБ характерна триада симптомов: боль, гематурия к пиурия. Однако у детей, в отличие от взрослых, реже бывают типичные приступы почечных колик. При урометиазе в раннем возрасте чаще отмечают отхождение мелких камней. Почечная колика у детей младшего возраста сопровождается тошнотой, рвотой, сильным двигательным беспокойством, боль часто иррадиирует в область пупка или паховую область. Старшие дети нередко дают типичную картину почечной колики взрослых.
В моче у больных МКБ почти всегда имеется микрогематурия, может быть лейкодитурия, умеренная протеинурия и очень часто кристаллы солей.
Диагностика. Большинство почечных камней состоит из солей кальция (фосфаты, оксалаты, карбонаты), которые хорошо видны при проведении обзорной рентгенографии. Если же камни рентгенонегативные (из мочевой кислоты, ксантяна, цистииа), то используют контрастную урографию для их обнаружения.
Болезни внутренних органов
Дополнительно проводят посевы мочи, "УЗИ, по показаниям — восходящую урографию, изотопную рено-графню, сканирование почек, хромо цистоскопию.
 Лечение. При почечной колике для уменьшения болей и снятия спазмов рекомендуется использовать атропин, анальгин, пролидол, но-глпу, платифиллин, ба-ралгин, грелку на живот или область поясницы, горячую ванну.
Лечение. При почечной колике для уменьшения болей и снятия спазмов рекомендуется использовать атропин, анальгин, пролидол, но-глпу, платифиллин, ба-ралгин, грелку на живот или область поясницы, горячую ванну.
Важная роль при лечении МКБ отводится диетотерапии, которая направлена на уменьшение концентрации солей б моче. Этого добиваются путем увеличения диуреза (до 2 л в сутки) и ограничением употребления блюд, богатых этими солями.
При оксалатурии из пищи исключаются бобоаые, щавель, шпинат, шоколад, какао, перец. При уратурии — пищу, богатую пуринами, вводят большое количество овощей и фруктов. При фосфатурии наоборот овощи и фрукты дают в минимальных количествах и рекомендуются мясная пища, лимоны, апельсины, ягоды.
При оксалатурии и уратурии с целью «ощелачивания» мочи назначают минеральные воды типа «Нафту-ся», «Смирновская*, «Ессентуки» № 20, «Боржом*. При фосфатурии для «подкисления» мочи «Арзни», «Ессентуки» № 4 и№ 17, «Дзау-Суар», доломановский нарзан.
При лечении МКБ назначают препараты, тормозящие рост камней: цистенал, артемизол, роватин, рова-тинекс и др.
Для подавления инфекции применяются антибиотики. Показаны витамины А, группы В, С.
Если колики повторяются часто и в мочевых путях выявляются крупные камни, то показано хирургическое вмешательство.
При уролитиазе применяют также фитотерапию (петрушка, укроп, спорыш, хвощ полевой, почечный чай и др.).
7*
Педиатрия для фельдшера
Болезни внутренних органов


 Дети с МКБ должны находиться под диспаасерным наблюдением до перехода во взрослую поликлинику. Санаторно-курортное лечение проводится в Железно-водске, Ессентуках, Трускавце, Боржоми.
Дети с МКБ должны находиться под диспаасерным наблюдением до перехода во взрослую поликлинику. Санаторно-курортное лечение проводится в Железно-водске, Ессентуках, Трускавце, Боржоми.
Болезни эндокринной системы Сахарный диабет
Сахарный диабет — заболевание, обусловленное абсолютной или относительной недостаточностью инсулина, приводящей к нарушению обмена веществ, в первую очередь углеводного, проявляющегося хронической гипергликемией.
Сахарный диабет чаще выявляется у детей от 4 до 10 лет, преимущественно в осенне-зимний период.
Выделяют два основных типа сахарного диабета: инсулинзависимый (ИЗСД) (I тип, юношеский) и инсу-линнезависимый {II тип, взрослый). Наиболее часто у детей встречается I тип сахарного диабета.
Этиология. В развитии ИЗСД ведущее значение имеет сочетание генетических и внешних факторов. Генетическая предрасположенность реализуется при наличии пускового механизма, роль которого играет вирусная инфекция (эпидемический паротит, краснуха, корь, ветряная оспа). Факторами риска являются стрессовые ситуации, физические травмы, избыточное содержание в пище углеводов, ожирение, гиподинамия, необоснованная медикаментозная терапия глго-кокортикоидными гормонами и диуретиками.
Патогенез. Б основе развития ИЗСД лежит недостаточная выработка инсулина поджелудочной железой. Дефицит инсулина приводит прежде всего к нарушению обмена глюкозы: снижается ее транспорт в клетки печени, жировой, мышечной ткави и повыша-
ется концентрация в крови (гипергликемия). В норме уровень глюкозы в крови составляет 3,3-5,5 ммолъ/л. Гипергликемия приводит к глюкозурии, повышению и появлению полиурии относительной плотности мочи. Вследствие полиурии уменьшается жидкая часть крови и возникает полидипсия (жажда).
Вместе с водой организм теряет и электролиты: калий, магний, натрий, фосфор, хлориды, кальций. Для компенсации энергетической недостаточности включаются механизмы образования эндогенной глюкозы 8 печени, превращения белков и жиров в углеводы. Нарушения превращения углеводов в жиры, синтеза белка и усиление мобилизации жира из клеток жирового депо приводят к снижению массы тела больного и появлению повышенного аппетита (полифагии). В результате нарушения жирового обмена (снижается синтез жира, усиливается его распад) в крови накапливаются недоокисленные продукты (кетоновые тела), что приводит к сдвигу кислотно-основного состояния и развитию ацидоза.
Клиника. В течении заболевания различают три стадии: потенциальное нарушепие толерантности1 к глюкозе (потенциальный диабет), нарушение толерантности к глюкозе (латентный диабет) и явный сахарный диабет.
Потенциальный диабет. Имеется высокая степень риска заболевания, но его развитие необязательно. Уровень сахара в крови натощак и после нагрузки глюкозой в пределах нормы. Имеются факторы риска: наличие сахарного диабета у близких родственников, большая масса тела при рождении (более 4100 г), избыточный вес, частые заболевания, особенно инфекционные (эпидемический паротит, грипп, корь).
 1 Толерантность — способность оргайизма переносить воздействие определенного вещества без развития соответствующего эффекта.
1 Толерантность — способность оргайизма переносить воздействие определенного вещества без развития соответствующего эффекта.
Педиатрия для фельдшера
Болезни внутренних органов
 Латентный диабет характеризуется отсутствием клинических проявлений заболевания. Уровень сахара в крови натощак в пределах нормы, однако через 2 часа после нагрузки глюкозой содержание сахара в крови не возвращается к исходному уровню.
Латентный диабет характеризуется отсутствием клинических проявлений заболевания. Уровень сахара в крови натощак в пределах нормы, однако через 2 часа после нагрузки глюкозой содержание сахара в крови не возвращается к исходному уровню.
Явный диабет характеризуется триадой гак называемых «больших» симптомов: полидипсия (жажда), по-лиурия, снижение массы тела, часто на фоне повышенного аппетита (полифагия). У большинства детей отмечается повышенная утомляемость, нарастающая слабость, снижение физической и умственной работоспособности. Нарастающая дегидратация приводит к появлению сухости кожи и слизистых оболочек. На щеках, лбу, верхних веках, подбородке появляется диабетический румянец. Снижение иммунитетета сопровождается присоединением грибковых и гнойничковых поражений кожи. У девочек всегда имеются симптомы вульвита.
У детей младшего возраста появляются дневной и ночной энурез, моча бесцветная. Нередко родители обращают внимание на необычное, как бы «накрахмаленные», пеленки из-за отложения на них кристаллов сахара, липкую мочу.
По характеру течения различают два клинических варианта сахарного диабета: с медленным нарастанием тяжести состояния или бурным развитием заболевания, протекающего с резким обезвоживанием, интоксикацией, рвотой а быстро наступающей гиперглике-мической комой.
Лабораторная диагностика. Лабораторными показателями являются: гипергликемия (натощак уровень глюкозы 5,5 ммоль/л), глюкозурия (от 2 до 8%), высокая плотность мочи (более 1030).
Для ориентировочного определения гликемии (экспресс-методы диагностики) можно использовать индикаторные полоски «Декстонал», «Декстростиксп «Глю-
копрофиль». Для определения сахара в моче применяют «Глюкотест», «Мультистикс»; кетоновые тела в моче определяют используя «Кетостикс». Колебания сахара в моче (крови) устанавливают по глюкозурическому (гликемичеекому) профилю.
Осложнения могут быть специфическими, связанными с основным заболеванием, и неспецифическими (вторичными), связанными со снижением сопротивляемости организма и присоединением вторичной инфекции.
Специфические осложнения — диабетическая ан-гиопатия различной локализации (генерализованное поражение мелких сосудов с нарушением кровообращения и функции органов: сосудов сетчатки глаз, головного мозга, нижних конечностей и почек). Но самыми грозными осложнениями являются комы — ги-пер- и гипогликемическая.
Неспецифические осложнения — гнойная инфекция кожи, стоматит, вульвит, вулъвовагинит, пиелонефрит и др.
Лечение должно быть комплексным и включать диетотерапию, инсулинотерапию, дозированную физическую нагрузку.
Диетотерапия. Обязательна при всех клинических формах сахарного диабета. Основные ее принципы: индивидуальные подбор суточной калорийности; сбалансированная и физиологическая по содержанию белков, углеводов, минералов, жиров, витаминов диета (стол № 9); дробное шестиразовое питание с равномерным распределением калорий и углеводов {завтрак — 25%, второй завтрак — 10%, обед —25%, полдник —10%, ужин —25%, второй ужин — 15% суточной калорийности). Из пищевого рациона исключают легкоусвояемые углеводы. Рекомендуется их замена на углеводы, содержащие большое количество клетчатки (она замедляет всасывание глюкозы). Сахар заменяют сорбитом или ксилитом. Умеренное ограничение жиров животного происхождения.
Педиатрая для фельдшера
Болезни внутренних органов
 Медикаментозное лечение. Основным в лечении сахарного диабета является применение препаратов инсулина. Доза зависит от тяжести заболевания и потери глюкозы с мочой в течение суток. На каждые 5 грамм глюкозы, выведенной с мочой, назначают 1 ЕД инсулина. Препарат вводят подкожно, внутримышечно и внутривенно. Различают инсулины короткого действия (пик действия через 2-4 часа с момента введения, длительность фармакологического действия 6-8 часов) — актрапид, инсулрап, хумулин Р, хоморап; средней продолжительности действия (пик через 5—10 часов, дей-сэвие 12—13 часов) — Б-ипсулин, ленте, лонг, инсулонг, монотард НМ, хомофан; длительного действия {пик через 10-18 часов, действие 20—SO часов) — ультралонг, ультраленте, улыпратард НМ. При стабильном течении заболевания используют комбинации препаратов ипсулина корокого и пролонгированного действия.
Медикаментозное лечение. Основным в лечении сахарного диабета является применение препаратов инсулина. Доза зависит от тяжести заболевания и потери глюкозы с мочой в течение суток. На каждые 5 грамм глюкозы, выведенной с мочой, назначают 1 ЕД инсулина. Препарат вводят подкожно, внутримышечно и внутривенно. Различают инсулины короткого действия (пик действия через 2-4 часа с момента введения, длительность фармакологического действия 6-8 часов) — актрапид, инсулрап, хумулин Р, хоморап; средней продолжительности действия (пик через 5—10 часов, дей-сэвие 12—13 часов) — Б-ипсулин, ленте, лонг, инсулонг, монотард НМ, хомофан; длительного действия {пик через 10-18 часов, действие 20—SO часов) — ультралонг, ультраленте, улыпратард НМ. При стабильном течении заболевания используют комбинации препаратов ипсулина корокого и пролонгированного действия.
Кроме этого назначают сульфаниламидные препараты (I и II генерации) — виабинез, букарбан (ора-нил), диабетон, и также используют бигуаниды — фен-формин, диботин, адебид, силубин, глюкофаг, диформип, метафоржин.
ПРОФИЛАКТИКА. Первичная профилактика -выявление детей, относящихся к группе риска (наличие в семье больных диабетом, нарушение углеводной толерантности). Диспансерное наблюдение за этими деэьми осуществляв1! эндокринолог 2 раза в год.
Вторичная профилактика направлена па предупреждение осложнений у больных детей. Эти дети проходят ежемесячное обследование у эндокринолога и других специалистов (окулист, невропатолог).
Комы при сахарном диабете
Диабетическая (гипергликемическая, кетоадо-пгическая) кома — это резко выраженные метаболи-
ческие расстройства, связанные в первую очередь с вы-ражепным ацидозом и кетозом на фоне гипергликемии.
Причины: поздняя диагностика заболевания, нарушения в лечении (пропуск инъекций), недостаточная доза инсулина, грубые погрешности в диете, стрессы, присоединение других заболеваний.
Симптомы: общзя слабость, тошнота, рвота, по-лиурия, сменяющаяся олигурией, вплоть до анурии, боли в животе, мышцах, за грудиной- Симптомы нарастают постепенно. Больной становится заторможенным с последующей потерей сознания. Пульс частый, АД снижено, запах ацетона изо рта, сухие кожные покровы.
Неотложная помощь: немедленная госпитализация.
Согреть больного. Промыть желудок 5% раствором гидрокарбоната натрия или изотоническим ра- ■ створом хлорида натрия (часть раствора оставляют в желудке). Очистительная клизма с теплым 4% раствором натрия гидрокарбоната. Оксигенотерапия. Внутривенное капельное введение изотонического раствора натрия хлорида из расчета 20 мл/кг массы тела (в капельницу добавляют кокарбоксилазу, аскорбиновую кислоту, гепарин). Введение инсулина в дозе 0,1 БД/кг/ч в 160-300 мл изотонического раствора натрия хлорида (в первые 6 часов вводят 50% всего количества жидкости).
Гшыгликемическая кожа — это резкое уменьшение количества сахара в крови, приводящее к снижению усвоения глюкозы клетками головного мозга и его гипоксии.
Причины: погрешности в диете (отсутствие приема пищи после введения инсулина), отказ от еды вследствие интоксикации при сопутствующих заболеваниях, передозировка инсулина, физические нагрузки.
Педиатрия для. фельдшера
Болезни внутренних органов
 Симптомы: кома развивается быстро, больные становятся возбужденными. Затем наступает потеря сознание, пульс редкий или частый, АД нормальное или повыптено, кожа влажная (обильное потоотделение), судороги.
Симптомы: кома развивается быстро, больные становятся возбужденными. Затем наступает потеря сознание, пульс редкий или частый, АД нормальное или повыптено, кожа влажная (обильное потоотделение), судороги.
Неотложная помощь: зависит от тяжести состояния; если больной в сознании, необходимо дать пищу, богатую углеводами (сладкий чай, белый хлеб, компот). Если больней 5ез сознания — внутривенное струйное введение 20-50 мл 20-40% раствора глюкозы. При отсутствии сознания в течение 10-15 минут — внутривенное капельное введение 5-10% раствора глюкозы до тех пор, пока больной не придет в сознание.
Гипотиреоз
Гнпогкрео-з (микседема) — заболевание, сопровождающееся снижением функции щитовидной железы.
Этиология. Выделяют врожденный и приобретенный гипотиреоз.
Врожденный гипотиреоз развивается на 4-6 неделе беременности и сопровождается отсутствием щитовидной железы или задержкой ее развития (воздействие токсических, химических, радиоактивных веществ или рентгеновских лучей).
Приобретенный гипертиреоз бывает первичный и вторичный.
Первичный гипотиреоз может появиться после удаления значительной части щитовидной железы, в результате аутоиммунного, вирусного, бактериального или радиационного тиресидита.
Вторичный гипотиреоз является симптомом различных заболеваний гипофиза и гипоталамуса.
Патогенез. Снижение уровня тиресидных гормонов приводит к нарушению диффереицировки клеток
мозга, уменьшению количества нейронов, нарушению миелинизации нервных волокон. Эти изменения становятся необратимыми через 4-6 недель от начала заболевания и приводят к снижению психической активности и интеллекта, ослаблению условной и безусловной рефлекторной деятельности. Уменьшение синтеза белка и накопление муцина приводит к замедлению роста скелета. В коже и подкожно-жировой клетчатке, соединительной ткани мышц, нервных стволах, внутренних органах накапливается большое количество муцикозного вещества. Его накопление вызывает своеобразный слизистый отек — микседему.
Клиника. Для врожденного гипотиреоза характерны: низкая двигательная активность плода, склонность матери к перекашиванию беременности. Новорожденные имеют большую массу при рождении (около 4000 г). В периоде новорожденности отмечается позднее отпадение пуповинного остатка. В более поздние сроки появляются типичные проявления мякседемы: грубые черты лица, широкое переносье, широко расставленные глаза, большей, отечный, пе помещающийся во рту язык, полуоткрытый рот. Дыхание через нос затруднено. Голос низкий, грубый. Дети Еялые, сонливые. Мимика бедная, на лбу образуются стойкие складки. Кожа сухая, бледная, с мраморным оттенком. Волосы сухие, ломкие. В дальнейшем выявляется задержка физического и нервно-психического развития. При отсутствии своевременного адекватного лечения возникает нарушение интеллекта. Больные дети плохо удерживают тепло, склонны к гипотермии ниже 35°С. Телосложение диспропорциональное: относительно длинное туловище, короткие конечности, кисти рук широкие с короткими пальцами. Поздно закрывается большой родничок.
Постоянным симптомом является слизистый отек. При надазливании па ткань ямка не образуется, так
Педиатрия для фельдшера
Болезни внутренних органов
 как отек не является истинным, а представляет собой пропитывание кожи и подкожяой клетчатки муциноз-ным веществом. За счет отека развиваются припухлости кистей («рукавицы») и стоп («сапожки*). При осмотре определяется брадикардия и приглушенность тонов сердца. Легкие формы врожденного гипотиреоза могут проявиться с 2-5-летнего возраста.
как отек не является истинным, а представляет собой пропитывание кожи и подкожяой клетчатки муциноз-ным веществом. За счет отека развиваются припухлости кистей («рукавицы») и стоп («сапожки*). При осмотре определяется брадикардия и приглушенность тонов сердца. Легкие формы врожденного гипотиреоза могут проявиться с 2-5-летнего возраста.
Приобретенный гипотиреоз развивается в первые 3 месяца после операционного удаления щитовидной железы или как результат аутоиммунного процесса. Изменяется внешний вид ребенка: лицо становится одутловатым, появляется замедление речи и движений, ухудшается успеваемость в школе, отмечается задержка стула, зябкость, нарушение памяти.
Диагностика. Диагноз врожденного гипотиреоза не вызывает затруднений (наличие характерных симптомов). В постановке диагноза помогает определение костного возраста, (запаздывание сроков окостенения обнаруживается уже у новорожденных). Лабораторная диагностика гипотиреоза выявляет снижение ти-реотропных гормонов — тироксина, трийодтиропина и повышение тиреотропеого гормона (ТТГ).
Лечение. Основным методом лечения всех форм гипотиреоза является заместительная терапия препаратами щитовидной железы в течение всей жизни (тиреоидин, тироксин, трийодширокий, тиреокомб, тирео-том, тиреотом форте).
Назначают препараты, способствующие нормализации обмена веществ в нервных клетках (глютамино-ва кислота, аминалон, пирацетам, церебролизин, витамин В12), Дополнительными методами лечения гипотиреоза являются массаж, лечебная гимнастика, хвойно-солевые ванны, УФО, занятия с логопедом.
Прогноз. При врожденном гипотиреозе прогноз в отношении умственного развития ребенка зависит от
своевременно начатого лечения. При начале лечения с первого месяца жизни больные физически и умственно полноценны. При начале лечения после 4-6-недельно-го возраста прогноз неблагоприятен.
Профилактика. Необходимо начинать в антенатальном периоде (постановка на учет беременных женщин с патологией щитовидной железы). Проведение скрининг-тестирования всех новорожденных на 5-й день жизни для определения уровня тиреотропного гормона <ТТГ), тироксина (Т4) и трийодтиронина (Т3).
Диффузно-токсический зоб
Диффузно-токсический зоб, или базедова болезнь (ДТЗ) — заболевание, возникающее в результате повышенной продукции тиреоидных гормонов и сопровождающееся диффузным увеличением щитовидной железы.
Этиология. В настоящее время ДТЗ рассматривается как генетически обусловленное аутоиммунное заболевание. Провоцирующими факторами могут служить вируспые заболевания., эмоциональное напряжение, избыточная инсоляция. Болезнь чаще развивается у девочек в препубертатном и пубертатном возрасте.
Патогенез. Значительную роль в возникпевении ДТЗ отводят длительно действующему тиреоидпому стимулятору — Lats-фактору и повышеппой продукции ТТГ. Высокий уровень тиреоидных гормонов вызывает нарушения всех видов обмена, повышает нервную возбудимость. Отмечается повышенный распад белка, повышение окислительных процессов и повышение основного обмена.
Клиника заболевания чаще всего развивается постепенно в течение 6—12 мес. Характеризуется симптомами поражения нервной, сердечно-сосудистой сие-
Педиатрия для фельдшера
Болезни внутренних органов


 темы, желудочно-кишечного тракта, глазными, симптомами и увеличением щитовидной железы.
темы, желудочно-кишечного тракта, глазными, симптомами и увеличением щитовидной железы.
Поражение нервной системы сопровождается повышенной возбудимостью, раздражительноствго, неустойчивым настроением, нарушением сна и быстрой утомляемостью. Появляются вегетативные нарушения, потливость, чувство жара, субфебрилитет, тремор пальцев рук, век, языка, иногда всего тела (симптом «телеграфного столба»). Руки в постоянном движении, напоминающем хорею.
Сердечно-сосудистые нарушения. Жалобы на приступы сердцебиения, отдышку, ощущение пульсации в голове, конечностях. Характерна тахикардия, даже в покое. Тоны сердца громкие, на верхушке и в точке Боткина выслушивается сисолический шум. Изменяется АД — систолическое повышается, диастоличес-кое понижается.
Поражение желудочно-кишечного тракта. Аппетит и жажда повышены, но больной худеет. Отмечается дисфункция кишечника (поносы) и увеличение печеии.
Глазные симптомы. Характерен двусторонний экзофтальм с широким раскрытием глазной щели, что прядает лицу испуганно-гневное выражение. Мигание редкое, повышен блеск о глазах, определяется симптом Грефе (отставание верхнего века от движения глазного яблока при переводе взора вниз). Могут наблюдаться тремор и отечность век, увеличение их пигментации.
Увеличение щитовидной железы ■ — обязательный симптом ДТЗ. При I степени пальпируется перешеек щитовидной железы, но отсутствует видимое ее увеличение. При II степени железа видна при глотании, при III степени железа хорошо видна и заполняет область шеи между грудино-ключичво-сосцевидными мышцами. При IV степени железа резко выступает вперед и в стороны, при V степени железа очень больших разме-
 ров. Степень увеличения щитовидной железы не определяет степени тяжести тиреотоксикоза (рие. 36). При пальпации обнаруживается диффузное, реже диффузно-узловое увеличение щитовидной железы. Несмотря на внешне нормальное половое созревание, нарушается функция гонад. У девочек почти всегда аменорея.
ров. Степень увеличения щитовидной железы не определяет степени тяжести тиреотоксикоза (рие. 36). При пальпации обнаруживается диффузное, реже диффузно-узловое увеличение щитовидной железы. Несмотря на внешне нормальное половое созревание, нарушается функция гонад. У девочек почти всегда аменорея.
 2015-10-14
2015-10-14 641
641








