Острый абсцесс и гангрена лёгкого развиваются чаще у мужчин (70%) трудоспособного возраста — 45—55 лет. Большинство пациентов в социальном отношении не благополучны, злоупотребляют алкоголем и табакокурением. Две трети этих пациентов страдают наркоманией. Деструкция лёгких у них довольно часто сочетается с бактериальным эндокардитом. Гематогенные (всегда двусторонние) абсцессы лёгких возникают при ангиогенном сепсисе.
В целом клиническая картина острого абсцесса и гангрены лёгкого идентична, но есть и различия, прежде всего в тяжести состояния пациентов, выраженности эндогенной интоксикации и полиорганной недостаточности.
Абсцесс лёгкого
Клинические проявления острого абсцесса зависят от стадии и периода болезни. Деструкция лёгкого не развивается внезапно. Этому всегда предшествует острая, как правило, затянувшаяся пневмония разной этиологии. Абсцедирование лёгкого заметно ухудшает состояние больного. Усиливаются слабость, недомогание, появляется феб-рильная лихорадка. Позднее присоединяются боли в грудной клетке, усиливающиеся на вдохе, непродуктивный кашель. По мере прогрес-сирования инфекционного процесса и увеличения объёма деструкции температура тела становится гектической, её подъёмы сопровождаются проливными потами. Усиливается непродуктивный кашель, который носит характер мучительного пароксизмального. Нарастают интоксикация, дыхательная недостаточность. Перечисленные клинические признаки характерны для абсцесса лёгкого, не сообщающегося с трахеобронхиальным деревом. Если на этой стадии болезни не начато квалифицированное лечение, то следующим этапом болезни является спонтанный прорыв гнойника в регионарный (как правило, сегментарный) бронх. У больного на фоне надсадного кашля внезапно, полным ртом откашливается дурно пахнущая гнойная мокрота. В течение суток после этого состояние пациента несколько улучшается — уменьшаются признаки интоксикации, боли в грудной клетке, одышка, снижается температура тела.
При осмотре больного с острым абсцессом лёгкого обнаруживают бледность кожных покровов с сероватым оттенком, цианотичность губ и ногтевых лож. Из-за болей в грудной клетке дыхание поверхностное.
Перкуссия может выявлять укорочение звука, если гнойник расположен в плаще лёгкого, аускультация — ослабление дыхания, сухие и влажные хрипы.
В результате интоксикации, дыхательной недостаточности, болей в грудной клетке у пациента определяется тахикардия, возможна артериальная гипотензия. В анализе крови выявляют выраженный лейкоцитоз, нейтрофильный сдвиг лейкоцитарной формулы, увеличение СОЭ.
Гангрена лёгкого
Ещё более манифестные проявления лёгочной деструкции обнаруживают у больного гангреной лёгкого. Состояние тяжёлое или крайне тяжёлое. Выраженная слабость, частое поверхностное дыхание, феб-рильная или гектическая температура тела, анорексия. Больной истощён, кожные покровы бледные с синюшно-серым оттенком. На ощупь кожа сухая. Положение вынужденное — больной сидит, опираясь на вытянутые руки. Рёбра рельефно контурируются под мягкими тканями. Грудная стенка на стороне поражения не участвует в дыхании, межрёберные промежутки сужены. Главная особенность заболевания — непрерывно, полным ртом откашливается нетерпимо зловонная гнойная мокрота с фибрином, мелкими секвестрами лёгочной ткани в суточном объёме от 500 до 1500 мл (!) и более (за счёт множественных бронхиальных свищей, через которые в дыхательные пути дренируется гнойное содержимое плевральной полости при эмпиеме плевры).
При перкуссии выявляют укорочение звука над поражённым лёгким. Аускультация определяет резкое ослабление дыхания или его отсутствие на стороне патологии. Над контрлатеральным лёгким выслушиваются рассеянные сухие и влажные хрипы за счёт аспирации гнойной мокроты из бронхов поражённого лёгкого.
В клиническом анализе крови обнаруживают выраженную анемию, гиперлейкоцитоз, сдвиг лейкоцитарной формулы до юных форм, токсическую зернистость нейтрофилов, увеличение СОЭ.
Инструментальная диагностика
По-прежнему базовым методом подтверждения клинического диагноза бактериальной деструкции лёгкого служат полипозиционная рентгеноскопия и рентгенография грудной клетки, позволяющие подтвердить диагноз и определить локализацию процесса. При остром абсцессе лёгкого до сообщения его с бронхиальным деревом выявляют правильную округлую гомогенно затемнённую полость с пе-рифокальной инфильтрацией (рис. 27-1). После опорожнения гнойника в дыхательные пути визуализируется полость с уровнем жидкости (рис. 27-2).
Рентгенологическая картина гангренозного абсцесса характеризуется полостью в пределах доли лёгкого с бухтообразным неправильным очертанием внутреннего контура за счёт некротических секвестров лёгочной ткани (рис. 27-3). Для распространённой гангрены лёгкого характерны тотальное затенение половины грудной клетки на стороне поражения с мелкими неправильного очертания воздушными полостями, гидропневмоторакс (рис. 27-4).
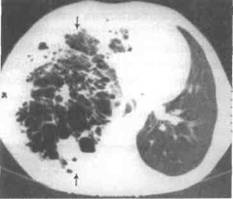
Современным стандартом лучевой диагностики заболеваний лёгких следует считать КТ, которая позволяет детально изучить структуру полостного образования, его локализацию и провести дифференциальную диагностику нагноительных и других заболеваний, в частности рака и туберкулёза лёгких (рис. 27-5).
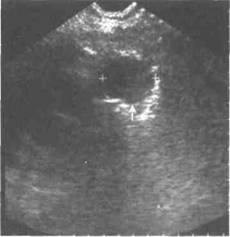
С появлением современных цифровых визуализирующих технологий определённое значение для диагностики субплевральных образований лёгких и заболеваний плевры приобрела ультрасоногра-фия (рис. 27-6).
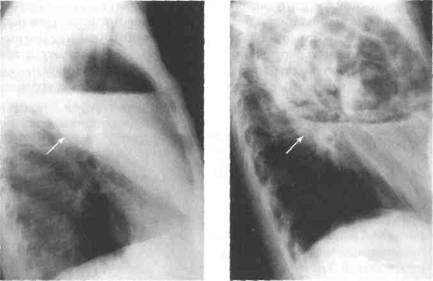
Рис. 27-2. Обзорная рентгенограмма Рис. 27-3. Обзорная рентгенограм-
грудной клетки в правой боковой ма грудной клетки в правой бо-
проекции. Абсцесс верхней доли ковой проекции. Гангренозный аб-
правого лёгкого (отмечен стрелкой), сцесс верхней доли правого лёг-
содержащий газ. кого.
|
Рис. 27-5. Компьютерная томограмма грудной клетки при распространённой гангрене правого лёгкого.
В перечень обязательных инструментальных исследований, используемых для диагностики нагноительных заболеваний лёгких, должна быть включена фибробронхоскопия. Она позволяет оценить выраженность и распространённость эндобронхита, обнаружить инородные тела, бронхолит или опухоль бронха, провести забор материала для микробиологического и цитологического исследований.
Весьма ценным диагностическим методом при остром абсцессе лёгкого, особенно осложнённом лёгочным кровотечением, является бронхиальная артериография, которая даёт возможность оценить выраженность и стадию воспалительного процесса, локализовать источник геморрагии. Исследование проводят в рентгеноперацион-ной. Рентгеноконтрастный катетер по методике Сельдингера через бедренную артерию ретроградно вводят в нисходящий сегмент грудной аорты, устанавливают его в устье бронхиальной артерии, которую контрастируют, и выполняют серию ангиограмм.
Дифференциальная диагностика
Дифференцировать острый абсцесс и гангрену лёгкого приходится, прежде всего, с деструктивными формами туберкулёзного процесса. Определённые трудности возникают при дифференциальной диагностике острого абсцесса и периферического рака лёгкого с распадом (полостная форма опухоли). Нередко нагноение с формированием внутрилегочных полостей развивается у больных центральным раком сегментарного, долевого или главного бронха. Это происходит в результате инфицирования ателектазированных участков лёгочной ткани (обструктивный пневмонит), естественная эвакуация содержимого из которых становится невозможной из-за опухолевой обтурации. В дифференциальный ряд должны быть включены также аспергиллёмма, эхинококкоз лёгкого и другие болезни с клинико-рентгенологическим синдромом острого нагноения.
Анамнез, клинические проявления и данные современных методов лучевой диагностики лежат в основе дифференциальной диагностики заболеваний лёгких, однако окончательный диагноз устанав-
|
Рис. 27-6. Ультрасонограмма грудной клетки при абсцессе верхней доли правого лёгкого (отмечен стрелкой).
ливают на основании изучения результатов микробиологического, цитологического и гистологического исследований. Материал для исследования забирают из трахеобронхиального дерева во время фиб-робронхоскопии либо при транскутанной пункции патологических образований лёгкого и плевры под контролем КТ или УЗИ.
Осложнения
Наиболее типичное осложнение острых бактериальных деструкции лёгкого — эмпиема плевры. Она развивается в результате прорыва внутрилёгочного гнойника в плевральную полость. Как правило, полость эмпиемы сообщается через очаг деструкции с трахеобронхи-альным деревом (бронхо-плевральные свищи), что обусловливает формирование пиопневмоторакса с выраженным коллапсом лёгкого. Эмпиема плевры ухудшает состояние больного за счёт усиления резорбции токсинов, ухудшения газообмена в непоражённых зонах спавшегося лёгкого и смещения средостения в здоровую сторону.
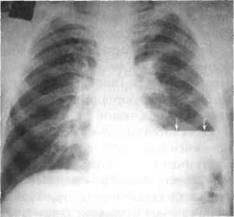
При остро возникшей эмпиеме больной ощущает резкую боль в грудной клетке. Усиливается одышка, появляется цианоз. При аус-культации на стороне поражения дыхание не прослушивается или сильно ослаблено. Перкуторно выявляют тимпанит над верхними отделами половины грудной клетки и укорочение звука в базальных отделах. На обзорных рентгенограммах (прямая и боковая проекции) обнаруживают картину гидропневмоторакса с горизонтальным уровнем жидкости и коллапсом лёгкого (рис. 27-7).
Рис. 27-7. Обзорная рентгенограмма грудной клетки в прямой проекции. Левосторонняя эмпиема плевры. Определяется уровень жидкости с газом над ним.
|
Рис. 27-7. Обзорная рентгенограмма грудной клетки в прямой проекции. Левосторонняя эмпиема плевры. Определяется уровень жидкости с газом над ним.
Лёгочное кровотечение — наиболее драматичное осложнение острых бактериальных деструкции лёгкого. При остром абсцессе источником геморрагии чаще бывают гиперплазированные бронхиальные артерии, которые отходят непосредственно от аорты, при гангрене — разветвления лёгочных артерий и вен.
 2018-01-08
2018-01-08 708
708








