I степень (кровохарканье):
а — 50 мл/сут;
б — от 50 до 200 мл/сут;
в — от 200 до 500 мл/сут.
II степень (массивное кровотечение):
а — от 30 до 200 мл/ч;
б - от 200 до 500 мл/ч. /ТУ степень (профузное кровотечение):
а — 100 мл и более одномоментно, сопровождается выраженными нарушениями вентиляции лёгких;
б — острая обструкция трахеобронхиального дерева и асфиксия независимо от объёма кровопотери.
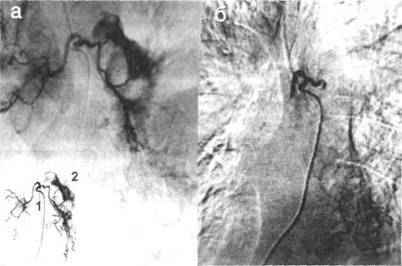
Клинические проявления лёгочного кровотечения зависят от его интенсивности. При кровохаркании (I степень) состояние больного, как правило, не страдает. При массивном и, тем более, профузном кровотечении кровь поступает полным ртом, пациент не успевает её откашливать, быстро появляются признаки дыхательной недостаточности из-за аспирации геморрагической жидкости в бронхи здорового лёгкого, развивается асфиксия. Топическая диагностика источника кровотечения (сегмент, доля, лёгкое) возможна только при проведении неотложной трахеобронхоскопии. Кровоточащий сосуд устанавливают после проведения бронхиальной артериографии (рис. 27-8).
Бронхогенное аспирационное воспаление противоположного лёгкого формируется у ослабленных больных с выраженным угнетением каш-левого рефлекса. Гнойная мокрота инфицирует бронхи здорового лёгкого, где образуются воспалительные очаги с последующей деструкцией лёгочной ткани.
Пневмогенный тяжёлый сепсис чаще развивается у больных с осложнённым абсцессом и распространённой гангреной лёгкого. Системная воспалительная реакция с формированием полиорганной недостаточности — результат прогрессирующей обширной деструкции бронхолёгочных структур. При недостаточной санации первичного очага состояние больного быстро ухудшается. Сохраняется гектическая лихорадка, усиливаются тахикардия и одышка, усугубляется гипоксемия, нарастают признаки нарушения сознания и почечной недостаточности. В анализе крови выявляют гиперлейкоцитоз со сдвигом лейкоцитарной формулы влево до юных форм.
|
Рис. 27-8. Бронхиальные артериограммы: а — на высоте кровотечения; б — после эндоваскулярной окклюзии бронхиальных артерий; 1 — катетер в устье общего бронхиального ствола; 2 — экстравазация контрастированной крови в паренхиму лёгкого.
Лечение
Лечение острых бактериальных деструкции лёгкого — безусловная прерогатива хирургов. Лучших результатов достигают в условиях специализированных торакальных отделений. Тяжесть состояния пациентов предполагает проведение разнообразной интенсивной терапии, парахирургических процедур и неотложных оперативных вмешательств при возникновении осложнений.
Консервативное лечение
Консервативное лечение включает применение инфузионных сред и лекарственных препаратов, способных корригировать нарушения гомеостаза, развивающиеся в результате длительной интоксикации, гипоксемии и анорексии. Используют методы эфферентной терапии и гравитационной хирургии при условии, что гнойники адекватно дренированы.
Немедленно при поступлении больного с острой бактериальной деструкцией лёгких в хирургический стационар назначают эмпирическую антибактериальную терапию, основанную на данных о полимикробной этиологии плевропульмональной инфекции. В последующем проводят коррекцию назначений с учётом результатов микробиологического исследования содержимого гнойников.
В лечении острого абсцесса и гангрены лёгкого чаще используют комбинированную (два и более препарата) антибактериальную терапию. Примерами таких сочетаний могут быть:
1) цефалоспорин III поколения + аминогликозид (амикацин) + метронидазол;
2) аминогликозид (амикацин) + клиндамицин;
3) фторхинолон III—IV поколения + метронидазол.
Вместе с тем, возможна и монотерапия с использованием це-фоперазона + сульбактама или карбопенемов. В остром периоде болезни антибиотики назначают преимущественно внутривенно. В отдельных клиниках получены хорошие многолетние результаты селективной инфузии антибактериальных препаратов в бронхиальные артерии. Непременное условие проведения антибактериальной терапии — профилактика системного микоза антигрибковыми средствами (например, флуконазол и т.д.).
Ведущую роль в патогенезе бактериальной деструкции лёгкого играет нарушение бронхиальной проходимости. Для восстановления бронхиального дренажа необходимо использовать разнообразные методы санации трахеобронхиального дерева. Простым и достаточно эффективным приёмом опорожнения гнойной полости служит постуральный дренаж. Для его реализации больному придают положение, при котором гнойник оказывается выше дренирующего бронха. Например, при локализации абсцесса во II или VI сегменте лёгкого (задние сегменты) больного укладывают на живот с несколько опущенным головным концом кровати, что создаёт условия для естественного оттока инфицированного содержимого в дыхательные пути с последующим активным его откашливанием. Дренаж положением целесообразно сочетать с вибрационным массажем грудной клетки. Этот метод оказывается недостаточно эффективным, если густая гнойная мокрота и секвестры лёгочной ткани блокируют дренирующий бронх. В этих ситуациях целесообразно применять селективную санацию патологического очага с использованием катетера, который транскутанно вводят в трахею.
Под местной анестезией выполняют пункцию перстневидно-щитовидной связки (fossa canina), через иглу в трахею по методике Сель-дингера проводят рентгеноконтрастный, специально моделированный катетер, кончик которого под контролем электронно-оптического преобразователя или фибробронхоскопа устанавливают в дренирующий бронх или гнойную полость. Через катетер проводят лаваж (12-14 капель в минуту) патологической зоны растворами комнатной температуры с добавлением в них антисептиков, антибиотиков и пролонгированных протеолитических ферментов.
У больных с большими и гигантскими субплевральными гнойниками, содержащими детрит, фибрин, секвестры лёгочной ткани, целесообразно сочетать интрабронхиальную санацию с чрескожным дренированием инфицированной полости. На основании полипозиционного рентгенологического исследования либо под контролем УЗИ выбирают место для проведения дренажа. Под местной анестезией через соответствующее межреберье в гнойник устанавливают троакар, а после удаления стилета проводят дренажную трубку. При небольших и труднодоступных полостях пункцию и дренирование целесообразно выполнять под контролем КТ.
 2018-01-08
2018-01-08 595
595








