Консервативная терапия применима для пациентов с острой артериальной непроходимостью в качестве самостоятельного метода лечения или в сочетании с оперативным вмешательством для предоперационной подготовки и послеоперационного ведения. Её направления:
• профилактика нарастания тромбоза;
• лизис тромба;
• улучшение кровообращения в ишемизированных тканях;
• поддержание функций жизненно важных органов (сердца, почек, лёгких, печени), поражённых первичным патологическим процессом.
Первую задачу решают путём назначения антикоагулянтов. Не-фракционированный (обычный) гепарин вводят внутривенно в виде непрерывной инфузии в начальной дозе 1000—1500 ЕД в час либо дробно подкожно каждые 8 ч в дозе 450-500 ЕД на кг массы тела больного в сутки. Регулярно исследуют систему гемостаза по активированному частичному тромбопластиновому времени и корригируют вводимую дозу гепарина. Этот показатель должен быть в 2 раза выше нормального значения через 4 ч после инъекции. Низкомолекулярные гепарины вводят подкожно, обычно 2 раза в сутки. Их дозируют по массе тела больного, при этом нет необходимости в столь тщательном лабораторном контроле. На 4-5-е сутки гепаринизации назначают непрямые антикоагулянты (варфарин, синкумар). Гепарин отменяют по достижении международного нормализованного отношения 2,0. В дальнейшем дозу непрямого антикоагулянта подбирают индивидуально, при этом международное нормализованное отношение должно быть в пределах от 2,0 до 3,0. Необходимость в длительном приёме непрямых антикоагулянтов возникает особенно в случаях острого тромбоза на фоне атеросклеротического поражения сосудистой стенки или при эмболической окклюзии в условиях нарушений сердечного ритма и внутрисердечного тромбоза, когда вероятность повторной тромбоэмболии высока.
Тромболитическую терапию можно использовать при остром тромбозе сегментарного характера с применением активаторов эндогенго фибринолиза: препаратов стрептокиназы, урокиназы, тканевого активатора плазминогена. Непреложное условие тромболитичес-кой терапии — селективное введение фибринолитиков (непосредственно в толщу тромботических масс). Препараты инфузируют от нескольких часов до 2-3 сут в стандартных дозировках, в зависимости от быстроты восстановления проходимости сосуда по данным контрольных ангиографических исследований. После тромболизиса необходимо использование эндоваскулярных вмешательств (внутри-просветной баллонной ангиопластики или катетерной аспирацион-ной тромбэктомии) с последующим стентированием поражённого атеросклерозом участка артерии.
Поскольку в генезе артериального тромбоза особое значение имеет тромбоцитарный фактор, целесообразно длительное назначение одного из дезагрегантов в суточной дозе: ацетилсалициловая кислота по 50-100 мг, тиклопидин по 500 мг, клопидогрел по 75 мг, дипи-ридамол по 400 мг.
Хирургическое лечение
Хирургическое лечение пациентов с острой артериальной непроходимостью необходимо проводить только в специализированных отделениях сосудистой хирургии. Вид восстановительных оперативных вмешательств зависит от характера артериальной окклюзии.
При тромбоэмболической окклюзии выполняют прямую или непрямую эмболэктомию.
• Под прямой эмболэктомией понимают удаление эмбола через доступ непосредственно к зоне острой окклюзии.
• В настоящее время чаще всего выполняют непрямую эмболэктомию, т.е. извлечение эмболов и тромботических масс из артериальных сегментов, расположенных проксимальнее и дистальнее
артериотомического отверстия, с помощью баллонного катетера, который позволяет эффективно удалять эмболы и продолженные тромбы через поверхностные, легко доступные артерии.
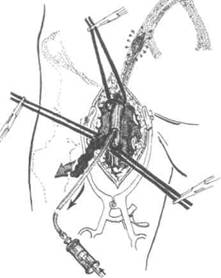
Эмболэктомию из бедренной и подвздошной артерий выполняют из доступа в верхней трети бедра с обнажением бифуркации бедренной артерии (рис. 34-5).
При эмболии бифуркации аорты применяют двусторонний бедренный доступ, позволяющий путём повторного ретроградного зондирования фрагментировать и по частям удалить проксимально расположенный эмбол.
|
Рис. 34-5. Схема эмболэктомии из подвздошной артерии с помощью баллонного катетера.
Эмболэктомию из подколенной артерии осуществляют из тибио-медиального доступа. Им же пользуются для ретроградного удаления эмболов и тромбов из берцовых артерий. Доступом позади медиальной лодыжки обнажают заднюю большеберцовую артерию. Ревизию передней болыпеберцовой артерии выполняют через тыльную артерию стопы.
Для эмболэктомии из артерий верхней конечности используют единый доступ — в локтевой ямке с обнажением бифуркации плечевой артерии. Прямой доступ применяют чрезвычайно редко, например для резекции шейного ребра. В части случаев, при невозможности адекватного восстановления кровотока из-за распространённого продолженного тромбоза артерий предплечья, приходится обнажать артерии на запястье.
Оперативные вмешательства при острых тромбозах и эмболии на фоне атеросклероза принципиально отличаются необходимостью выполнения тех или иных артериальных реконструкций одновременно с тромбэктомией.
При остром тромбозе аорты или подвздошных артерий обычно выполняют различные шунтирущие операции. В зависимости от тяжести состояния больного и объёма окклюзионно-стенотического поражения это может быть аорто-бедренное или подвздошно-бедрен-ное шунтирование, либо экстраанатомическое (перекрёстное под-вздошно-бедренное, бедренно-бедренное или подмышечно-бедрен-ное) шунтирование (см. главу 35).
При остром тромбозе бедренно-подколенного сегмента возможны бедренно-подколенное и бедренно-тибиальное шунтирование, а также различные виды профундопластики (расширение просвета сте-нозированной глубокой артерии бедра).
Осложнения
Изменения, возникающие в организме после восстановления кровообращения в конечности (эмбол- или тромбэктомии), принято называть постишемическим синдромом. Он имеет много общего с так называемым краш-синдромом, или синдромом жгута. Тяжесть выраженности постишемического синдрома, как правило, прямо пропорциональна степени ишемии конечности, однако зависит также от полноты восстановления кровообращения и компенсаторных возможностей организма. Условно постишемические расстройства можно разделить на общие и местные.
Под местными проявлениями постишемического синдрома подразумевают развитие отёка дистальных отделов конечности, при этом отёк может быть тотальным, захватывающим мышцы и подкожную клетчатку или субфасциальным — поражающим лишь мышцы.
Внезапное поступление оксигенированной крови к ишемически поражённым мышцам вызывает появление и освобождение свободных радикалов кислорода и дальнейшие повреждения клеток. Общие нарушения обусловлены попаданием в кровоток большого количества веществ, обладающих токсическим действием, и заключаются в поражении всех систем и нарушением всех функций организма. Попадание в общий кровоток большого количества недоокисленных продуктов из очага ишемии ведёт к тяжёлому метаболическому ацидозу. Миоглобин из разрушенной мышечной ткани выводят почки. Миогло-бинурия в условиях ацидоза способствует развитию миоглобинуричес-кого тубулярного нефроза, приводящего к острой почечной недостаточности. Её развитию способствуют эпизоды артериальной гипотензии, способные сопровождать период реваскуляризации. Вымывание из венозного отдела капиллярного русла и вен в зоне ишемии макроагрегатов форменных элементов и микротромбов ведёт к эмболизации лёгочного сосудистого русла и дыхательной недостаточности.
Ацидоз, поступление большого количества токсических продуктов повреждённых тканей приводят к развитию сердечно-сосудистой недостаточности, проявляющейся артериальной гипотензией и появлением инфарктоподобных изменений на электрокардиограмме. Постишемический синдром может проявляться как поражением всех трёх систем, так и возможным превалированием острой почечной, дыхательной или сердечно-сосудистой недостаточности.
Профилактика
Проблема предотвращения эмболии артерий большого круга кровообращения связана с коррекцией эмбологенных заболеваний (клапанные пороки левых отделов сердца, ИБС). Своевременное протезирование сердечных клапанов, реваскуляризация миокарда путём аортокоронарного шунтирования или стентирования венечных артерий и устранение нарушений сердечного ритма препятствуют возникновению внутрисердечных тромбов, тем самым предотвращая развитие тромбоэмболии магистральных артерий. Если кардиохирурги-ческие вмешательства невозможны, следует рассмотреть вопрос о длительном (пожизненном) приёме больными непрямых антикоагулянтов, что в 2 раза снижает частоту развития эмболии у подобного контингента больных.
В плане профилактики тромбоза большое значение имеют назначение дезагрегантов больным облитерирующим атеросклерозом и проведение коррекции дислипидемии.
Прогноз
В отношении сохранения жизнеспособности конечности прогноз у больных с артериальной тромбоэмболией при условии быстрого восстановления магистрального кровотока благоприятный. Вместе с тем летальность, обусловленная декомпенсацией кровообращения, достигает 25%. Отдалённый прогноз неблагоприятный: в течение 5 лет до 40% больных погибают от прогрессирования заболеваний сердца и рецидива эмболии церебральных и висцеральных сосудов.
При остром тромбозе прогноз также достаточно серьёзный. Около 30% больных подвергаются ампутации конечности в связи с развитием её гангрены. Летальность за счёт гангрены и тяжёлых фоновых заболеваний сердечно-сосудистой системы также достигает 30%.
 2018-01-08
2018-01-08 309
309








