НЕДОСТАТОЧНОСТЬ
НИЖНИХ КОНЕЧНОСТЕЙ
Хроническая венозная недостаточность (ХВН) — синдром, возникающий при нарушениях венозного возврата из нижних конечностей. Причинами его в подавляющем большинстве случаев бывают варикозная (90% наблюдений) и посттромбофлебитическая (около 10%) болезни. Редкая причина ХВН — врождённое нарушение развития венозной системы (флебодисплазия).
Хроническая венозная недостаточность — уникальная патология в спектре хирургических заболеваний. Во многом она связана с воздействием гравитации, затрудняющей отток венозной крови из ног в условиях прямохождения людей. То есть это патологическое состояние представляется своеобразной платой человечества за эволюцию. ХВН чрезвычайно распространена в современном мире. Эпидемиологическое исследование, проведённое на промышленных предприятиях Москвы в 2002 г., выявило признаки этого патологического состояния у 60% работающих.
Кажущаяся безобидность варикозных вен или отёка конечности, существующих у пациента в течение нескольких лет и даже десятилетий, не вызывая его беспокойства, весьма обманчива. Тяжёлые осложнения ХВН, такие как трофические язвы, приводят многих больных к инвалидности и выключению из активной социальной жизни. Более того, при ХВН возможна и смерть пациента в результате кровотечения из варикозно-расширенных вен или при возникновении и прогрессировании варикотромбофлебита, переходе тромбоза на систему глубоких вен и последующем развитии эмболии лёгочных артерий.
При кажущейся простоте диагностики и лечения синдрома ХВН хорошие результаты на деле способен получить лишь врач, обладающий знаниями анатомии и физиологии венозной системы нижних Конечностей, владеющий широким набором довольно специфических оперативных навыков и ориентирующийся в способах нехирургического лечения ХВН.
Особенности венозного оттока из нижних конечностей
Важнейший фактор венозного возврата — адекватная деятельность так называемой мышечно-венозной помпы. Ещё Гарвей, основываясь на том факте, что глубокие вены находятся в тесном контакте со скелетными мышцами, предположил, что последние участвуют в осуществлении продвижения крови по венозному руслу. Эта мысль нашла подтверждение в прошлом веке, когда была окончательно сформирована теория функционирования «периферического сердца» — мышечно-венозной помпы. Она состоит из отдельных единиц, каждая из которых включает миофасциальные образования, сегмент глубокой вены, связанный через перфорант с соответствующим участком поверхностной венозной системы. При сокращении мышц их компрессионное усилие приводит к повышению давления, прежде всего, в глубокой вене (в поверхностной вене это увеличение существенно меньше), и продвижению крови центрипетально. Обратному движению потока препятствуют состоятельные клапаны. При мышечном расслаблении давление в венах падает. В определённый момент давление в глубокой вене становится меньше, чем в поверхностной. В результате кровь в глубокий венозный сегмент поступает как из нижележащего участка, так и из подкожных сосудов по ком-муникантным венам. Происходит своего рода «выдаивание» крови из венозного сегмента и поступательное продвижение её вверх, облегчаемое уменьшением гидростатического давления столба крови в проксимальных отделах.
По локализации мышечно-венозную помпу разделяют на помпу стопы, голени, бедра и брюшной стенки. Преимущественное значение имеет ритмическое сокращение мышц голени, что хорошо иллюстрируется следующим примером. При испытаниях в центрифуге, когда происходит резкое увеличение силы тяжести в направлении от головы к ногам, может произойти понижение зрения и даже потеря сознания. Подобные явления можно предотвратить энергичной работой ног.
Другие факторы, способствующие венозному возврату, — сократительная деятельность миокарда и дыхательные движения диафрагмы. Работа сердца влияет на венозный кровоток двумя путями. Во-первых, положительное давление, создаваемое во время изгнания крови из левого желудочка, хотя и редуцируется, но всё же передаётся на венозное ложе капиллярной сети, составляя 12—15 мм рт.ст. Этого достаточно для обеспечения адекватного венозного возврата в условиях покоя. Второй механизм участия сердечных сокращений в этом процессе — «засасывание» крови из полых вен после систолы желудочков в правое предсердие, где происходит значительное падение давления. Экскурсия лёгких и движения диафрагмы также обеспечивают поступление крови из полых вен в сердце за счёт снижения внутригрудного давления во время выдоха.
Основные черты патологии
Синдром хронической венозной недостаточности вызывают три заболевания.
Варикозная болезнь характеризуется преимущественным поражением поверхностных вен, расположенных в подкожной клетчатке над фасцией. При развитии заболевания они теряют линейный ход, их стенка подвергается узловатой трансформации (varix — узел). Варикозная болезнь — полиэтиологичное заболевание, в его развитии играет роль несколько факторов. Определённое значение имеет генетическая предрасположенность. «По наследству» передаётся врождённая слабость венозной стенки — исследованиями последних лет доказано снижение синтеза коллагена 3-го типа у больных с варикозной болезнью. Имеют значение гормональные воздействия (беременность, приём эстроген-гестагенов), значительные статические нагрузки на венозную систему у лиц, работа которых связана с длительным пребыванием в неподвижном ортостазе или регулярным подъёмом тяжестей, половая принадлежность (женщины болеют в 2-3 раза чаще). У каждого пациента можно выявить один или несколько возможных причинных факторов варикозной болезни.
Посттромбофлебитическая болезнь развивается у больных, перенёсших тромбоз глубоких вен. После прекращения (спонтанно или под влиянием проводимой терапии) процесса тромбообразования начинается реканализация тромбированной вены, в процессе которой происходит разрушение венозных клапанов либо формируются участки окклюзии сосуда, обусловленные соединительнотканной трансформацией тромботических масс. Варикозное изменение поверхностных вен носит вторичный характер и появляется лишь через несколько месяцев или лет. Наиболее тяжёлые варианты хронической венозной недостаточности встречают именно при посттромбоф-лебитической болезни.
Принципиальным отличием варикозной и посттромбофлебити-ческой болезней служит первичное поражение поверхностных вен в первом случае, глубоких вен — во втором.
Редкая причина, приводящая к развитию хронической венозной недостаточности, — врождённые нарушения развития венозной системы нижних конечностей (флебодисплазии). Наиболее частые варианты — аплазия глубоких вен и врождённые артериовенозные свищи. Варикозное расширение поверхностных вен в этих случаях появляется уже в первые недели или месяцы жизни ребёнка.
Вне зависимости от непосредственной причины, вызвавшей хроническую венозную недостаточность, патогенез этого синдрома в принципиальных моментах сходен. Инициирует каскад патологических реакций обратный ток крови по глубоким, поверхностным или перфорантным венам. При варикозной болезни он развивается в результате постепенной деградации гладкомышечных и эластических волокон стенки подкожных и перфорантных вен, что приводит к их расширению. Возникает относительная недостаточность клапанов (т.е. при анатомической сохранности створки их смыкаются не полностью). При посттромбофлебитической болезни недостаточность клапанов называют абсолютной, что указывает на их полное разрушение вследствие организации и реканализации тромботи-ческих масс.
В результате недостаточности клапанов возникает патологический венозный рефлюкс, т.е. движение крови в обратном направлении: из проксимальных отделов венозной системы — в дистальные, из глубоких вен — в поверхностные. Это приводит к застою крови и депонированию её избыточного объёма, достигающему максимальных величин в голени (до 1,5 л к концу дня), что чревато перегрузкой и снижением эффективности работы венозной помпы. Большое значение в генезе последующих нарушений имеет рефлюкс крови по перфорантным венам голени, обусловливающий развитие наиболее тяжёлых осложнений этого патологического состояния.
Указанные процессы приводят к увеличению сопротивления на венозном конце капиллярного русла и флебостазу. В результате повышается объём интерстициальной жидкости, что, в свою очередь, способствует перегрузке лимфатического русла. Формируется отёк конечности, паравазальные ткани имбибируются белками плазмы и лейкоцитами. Возникает хронический воспалительный процесс, способный усугубиться развитием инфекции после присоединения патогенной микрофлоры. Эти изменения нарушают нормальный метаболизм на уровне микроциркуляторного русла и приводят к прогрессирующему нарушению трофики тканей и развитию характерных осложнений ХВН — целлюлита и трофической язвы.
Классификация
В последние годы в отечественной флебологической практике используют классификацию СЕАР, предложенную группой международных экспертов в 1994 г. Основу структуры классификации составляют клинический (С — clinical), этиологический (Е — etiological), анатомический (А — anatomical) и патофизиологический (Р — pathophysiological) разделы.
Клиническая часть классификации учитывает основные, наиболее часто встречающиеся признаки хронических заболеваний вен нижних конечностей. Всего выделяют семь клинических классов:
• класс 0 — нет видимых симптомов болезни вен при осмотре и пальпации, но есть характерные жалобы;
• класс 1 — телеангиэктазии и ретикулярные вены;
• класс 2 — варикозно-расширенные вены;
• класс 3 — отёк, боли, тяжесть и быстрая утомляемость в икроножных мышцах;
• класс 4 — трофические расстройства (пигментация кожи, липодер-матосклероз);
• класс 5 — кожные изменения, указанные выше, + зажившая трофическая язва;
• класс 6 — кожные изменения, указанные выше, + открытая язва.
В более тяжёлых классах, помимо симптома, служащего критерием причисления случая именно к этой стадии, встречают все или некоторые из признаков, характерных для предыдущих классов.
Как показало практическое применение классификации СЕАР, клинического раздела вполне достаточно для удовлетворения потребностей прикладной флебологии. Остальные разделы классификации имеют значение в стандартизации результатов современных научных исследований в этой области хирургии.
Примеры формулировки диагноза с использованием классификации СЕАР.
• Варикозная болезнь обеих нижних конечностей. Хроническая ве
нозная недостаточность левой нижней конечности — С2, правой —
СЗ по СЕАР.
• Посттромбофлебитическая болезнь левой нижней конечности. Хроническая венозная недостаточность С5 по СЕАР.
Клиническая картина
Осмотр больного с ХВН необходимо начинать с выяснения клинической симптоматики и тщательного сбора анамнестических сведений. Симптомы хронической венозной недостаточности можно разделить на объективные и субъективные. Наиболее яркие субъективные симптомы хронической венозной недостаточности — боль, тяжесть и быстрая утомляемость поражённой конечности. Эти ощущения появляются во второй половине дня, достигают максимума к вечеру, а после ночного отдыха полностью исчезают. Реже встречают ночные судороги в икроножных мышцах, локальные болевые ощущения в венозных узлах, парестезии.
К числу объективных симптомов относят, прежде всего, варикозное расширение поверхностных вен. Изменения можно выявить как в сосудах кожи и верхнего слоя подкожной клетчатки (телеангиэкта-зии и ретикулярный варикоз), так и в крупных притоках или самих стволах магистральных подкожных вен (типичный варикоз). Объективный симптом — отёк дистальных отделов конечности, один из первых признаков декомпенсации заболевания. Признаком тяжёлых нарушений венозного оттока считают трофические расстройства — гиперпигментацию кожи, склероз (уплотнение) подкожной клетчатки и кожную язву. Типичное место их локализации при хронической венозной недостаточности — медиальная поверхность нижней трети голени. Трофические расстройства при венозной патологии имеют чёткую стадийность течения — от пигментации кожи к липодерма-тосклерозу и венозной язве.
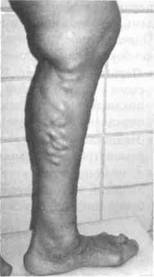
Во время сбора анамнеза особое внимание необходимо обращать на последовательность появления беспокоящих больного симптомов. При варикозной болезни первым признаком заболевания обычно становится узловатая трансформация подкожных вен (рис. 39-1). Со временем (обычно через 5—10 лет от начала заболевания) появляются и другие симптомы ХВН. Редко, в основном у пациентов с повышенной массой тела, субъективная симптоматика предшествует манифестации варикоза. У полных людей эти вены обычно скрыты глубоко в подкожной клетчатке и не доступны осмотру и пальпации.
Иная последовательность развития симптомов характерна для пост-тромбофлебитической болезни. Первый и самый яркий признак
|
этого заболевания — отёк. Варикозная трансформация подкожных вен развивается только по прошествии нескольких лет от начала заболевания, в то время как до их появления отмечают типичные явления венозного застоя — отёк, боли, трофические расстройства (рис. 39-2).
| Рис. 39-1. Фото пациента с варикозной болезнью. Видно варикозное расширение вен в бассейне большой подкожной вены. |
Определённое значение в клинической диагностике венозной патологии имеет оценка суточной динамики некоторых субъективных симптомов (таких как боль, тяжесть, быстрая утомляемость, судороги в икроножных мышцах). Как правило, утром, после ночного отдыха пациенты с ХВН не испытывают неприятных ощущений в нижних конечностях. Симптоматика венозного застоя развивается во второй половине дня, после длительной нагрузки (особенно ортостатической).
В социально-бытовом анамнезе пациента важно выявить факторы, предрасполагающие к развитию и рецидиву ХВН, — тяжёлый физический труд, беременность
(в том числе и перенесённая), приём гормональных контрацептивов или средств заместительной гормонотерапии в периоде менопаузы.
В течение нескольких десятилетий непременным атрибутом фле-бологического обследования считали проведение так называемых функциональных проб, направленных на выявление особенностей
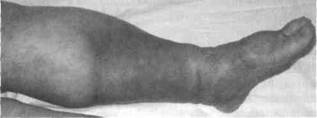
Рис. 39-2. Фото пациента с посттромбофлебитической болезнью. Отмечаются выраженный отёк нижней конечности и обширные трофические расстройства.
оражения венозной системы физикальным путём. На сегодняшний день необходимости в проведении большинства этих приёмов нет. Определённое практическое значение сохранили лишь кашлевая (Гак-кенбруха), пальпаторно-перкуссионная и трёхжгутовая пробы.
• Первый приём (рис. 39-3) проводят, пальпируя проекцию приустьевого отдела большой подкожной вены в верхней трети бедра при покашливании пациента. Если остиальный клапан несостоятелен, определяют обратную волну крови.
• Недостаточность клапанного аппарата большой подкожной вены демонстрирует пальпаторно-перкуссионная проба (рис. 39-4)
• С помощью трёхжгутовой пробы можно определить зоны локализации несостоятельных перфорантных вен. Для этого больному, находящемуся в горизонтальном положении, после опо-
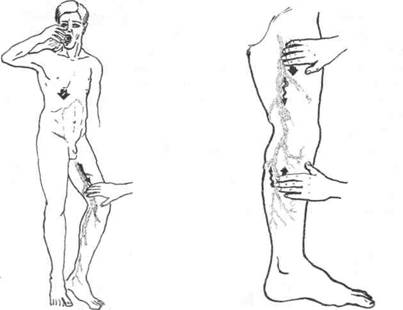
Рис. 39-3. Кашлевая про- Рис. 39-4. Пальпаторно-перкуссионная проба:
ба Гаккенбруха: при не- ощущение сосудистого толчка, воспринимае-
состоятельности клапанов мое пальцами кисти врача, располагаемыми на
большой подкожной ве- медиальной поверхности голени, при толчко-
ны кашлевой толчок опре- образных движениях, наносимых на бедро дру-
деляется по ходу сосуда на гой рукой, свидетельствует о несостоятельно-
бедре. сти клапанов большой подкожной вены.
рожнения поверхностных вен накладывают три жгута: первый — на верхнюю треть бедра, второй — над коленом, третий — тотчас ниже коленного сустава. После наложения жгутов больного переводят в вертикальное положение. Заполнение вен между жгутами свидетельствует о наличии в этом сегменте несостоятельных перфорантных вен. Для более точного определения их расположения требуется поступательное смещение жгутов в соответствующем направлении. Опытный хирург выявляет недостаточные перфорантные вены путем пальпации дефектов фасции голени (рис. 39-5). Бурное развитие диагностических технологий во второй половине XX века привело к появлению высокоточных способов инструментального исследования венозного русла нижних конечностей.
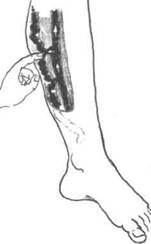
Рис. 39-5. Пальпация дефекта в фасции голени, через который проходит недостаточная перфорантная вена.
Инструментальная диагностика
Задачи инструментальной диагностики ХВН.
• Оценка состояния глубоких вен, их проходимости и функций клапанного аппарата.
• Обнаружение рефлюкса крови через остиальные клапаны большой и малой подкожных вен.
• Определение протяжённости поражения клапанного аппарата стволов подкожных вен, а также уточнение особенностей их анатомического строения.
• Выявление и точная локализация недостаточных перфорантных вен.
Основой современной диагностики ХВН служат ультразвуковые способы — допплерография и ангиосканирование.
Ультразвуковая допплерография основана на эффекте Допплера — изменении частоты звукового сигнала при отражении его от движущегося объекта (в данном случае — от форменных элементов крови). Разницу между генерированной и отражённой волнами регистрирует в виде звукового или графического сигнала.
Обследование проводят в горизонтальном и вертикальном положениях пациента. Стандартными «окнами» для исследования служат позадилодыжечная область (лоцируют задние большеберцовые вены), подколенная ямка (лоцируют подколенную и малую подкожные вены) и верхняя треть бедра (зона локации бедренной и большой подкожной вен). Изучают спонтанный и стимулированный кровоток по глубоким и подкожным венам.
Спонтанный (антеградный) кровоток определяют в венах крупного калибра. Его отличительная особенность — связь с дыхательными движениями грудной клетки, поэтому его звук напоминает шум ветра, усиливающегося в фазу выдоха и ослабевающего при вдохе. Стимулированный венозный кровоток необходим для оценки функций клапанного аппарата магистральных вен. При исследовании проксимально расположенных сосудов (бедренной и большой подкожной вен) используют пробу Вальсальвы. У здоровых людей во время вдоха происходит ослабление венозного шума, в момент натуживания он полностью исчезает, а при последующем выдохе резко усиливается. На недостаточность клапанов обследуемой вены указывает шум ретроградной волны крови, возникающий при натуживании пациента.
Состояние берцовых, подколенной и малой подкожной вен оценивают с помощью проксимальной и дистальной компрессионных проб. В первом случае выполняют мануальную компрессию сегмента конечности выше ультразвукового датчика. При этом повышается внутривенозное давление и в случае недостаточности клапанов регистрируется сигнал ретроградного потока крови. При дистальной компрессионной пробе сжимают сегмент конечности ниже датчика. Это приводит сначала к появлению антеградной, а после декомпрессии — ретроградной волны крови.
Ультразвуковое ангиосканирование позволяет получать изображение исследуемых вен в реальном масштабе времени. Ценность исследования возрастает при одновременном использовании режимов допплерографии или цветового допплеровского картирования. Стандартные «окна» и пробы для проведения исследования венозной системы аналогичны описанным выше. Ретроградный кровоток определяют при реверсии звукового или графического допплеровского сигнала или на основании изменения цвета потока крови при цветовом картировании.
На сегодняшний день ультразвуковое ангиосканирование — наиболее информативный метод диагностики, позволяющий визуализировать практически всё венозное русло от вен стопы до нижней полй вены. Результаты исследования позволяют с высокой степенью точности установить причину хронической венозной недостаточности, обнаружив последствия венозного тромбоза в глубоких венах (окклюзия вены или реканализация её просвета) или, напротив, неизменённую их стенку с состоятельными клапанами. При варикозной болезни определяют протяжённость рефлюкса крови по стволам магистральных поверхностных вен. Помимо этого, ультразвуковое ангиосканирование даёт возможность достоверно локализовать недостаточные перфорантные вены (рис. 39-6), что облегчает их поиск во время хирургического вмешательства. малоин-вазивного исследования — возможность получения информации об особенностях функционирования венозного русла нижних конечностей. Исследование проводят в вертикальном положении пациента. После наложения над лодыжками жгута, перекрывающего просвет подкожных вен, в вену тыла стопы вводят радионуклид. Затем пациент начинает ритмично сгибать и разгибать стопу, не отрывая пятки от опоры. Такая имитация ходьбы «включает» мышечно-венозную помпу голени, и радиофармпрепарат начинает перемещаться по глубоким венам. Детектор гамма-камеры регистрирует его движение
(рис. 39-7), фиксируя перфорантный сброс в поверхностные вены, зоны задержки изотопа (сегменты с клапанной недостаточностью) или его отсутствия (участки окклюзии). Большое диагностическое значение имеет скорость эвакуации препарата из разных отделов венозного русла, позволяющая судить о масштабе нарушения венозного оттока в той или иной зоне.
Рентгеноконтрастная флебография. Для её выполнения необходимо введение в магистральные вены водорастворимого рентгеноконт-растного препарата. Этот способ считают одним из самых информативных, но вместе с тем достаточно травматичным и небезопасным для больного (аллергические реакции на контрастное вещество, венозные тромбозы, гематомы). Рентгенофлебография даёт наиболее полную картину анатомо-морфологических особенностей венозного русла, поэтому она по-прежнему незаменима при планировании реконструктивных операций на глубоких венах (пластика клапанов, транспозиция вен и пр.) у больных с посттромбофлебитической болезнью. При варикозной болезни в настоящее время этот метод исследования не применяют, поскольку информации, получаемой при УЗИ и радионуклидном исследовании, достаточно для определения тактики лечения больного.

|
Рис. 39-7. Радиоизотопная фле-босцинтиграмма. Снимок пациента с левосторонней окклюзией подвздошных
вен. Отток крови из поражённой конечности по коллатералям в надлобковой области осуществляется через правые подвздошные вены.
Дифференциальная диагностика
Для клинициста важно не только исключить заболевания, сходные по клиническим проявлениям с ХВН, но и дифференцировать нозологические причины развития этого синдрома.
Поводы для проведения дифференциально-диагностических мероприятий:
• заболевания сосудистой системы (острый венозный тромбоз, лимфедема, хроническая ишемия нижних конечностей);
• поражение опорно-двигательного аппарата (пояснично-крест-цовый остеохондроз, деформирующий остеоартроз);
• болезни внутренних органов, сопровождающиеся недостаточностью кровообращения или нефротическим синдромом (ИБС, пороки сердца, миокардиты, кардиомиопатии, хроническое лёгочное сердце, острый и хронический гломерулонефриты, диабетический гломерулосклероз, системная красная волчанка, нефропатии беременных, цирроз или рак печени);
• различные заболевания, приводящие к развитию язвенно-некротических поражений нижних конечностей (периферические полиневропатии, васкулиты и др.).
Острый венозный тромбоз. Доминирующий симптом этого заболевания — отёк нижней конечности. Он появляется внезапно и нарастает в течение нескольких часов или дней, сопровождается умеренным болевым синдромом. Боль чаще локализуется в икроножных мышцах, усиливается при ходьбе, носит распирающий характер. Возможно появление болевых ощущений по ходу сосудисто-нервного пучка на бедре.
Для острого венозного тромбоза не характерно варикозное расширение вен. Этот симптом появляется через несколько месяцев или даже лет, при формировании посттромбофлебитической болезни и развитии синдрома хронической венозной недостаточности. Исключение составляют случаи возникновения тромбоза на фоне предшествующей варикозной болезни.
Лимфедема характеризуется, прежде всего, специфическим отёчным синдромом, приводящим к значительным изменениям конфигурации конечности, в особенности голени и стопы. Увеличивается объём только надфасциальных тканей — кожи и подкожной клетчатки, происходит сглаживание позадилодыжечных ямок. При надавливании на отёчные ткани остаётся чёткий след от пальца. Один из наиболее ярких симптомов — «подушкообразный» отёк тыла стопы. Кожу на тыле пальцев и стопы невозможно собрать в складку. Для лимфе-демы не характерны варикозное расширение вен и трофические расстройства кожи голеней.
Хроническая артериальная недостаточность нижних конечностей. Поводом для дифференциальной диагностики с ХВН обычно становится боль в нижних конечностях. Болевой синдром при хронических облитерирующих заболеваниях артерий чаще всего развивается после ходьбы на довольно ограниченное расстояние. Дистанция «безболевой» ходьбы порой составляет всего лишь десятки метров. Боль возникает, как правило, в икроножных мышцах, вынуждает пациента остановиться, чтобы отдохнуть и дождаться исчезновения болевых ощущений, которые, впрочем, снова возникают после преодоления очередного отрезка пути. Этот симптом носит название «перемежающейся хромоты», его выявление требует лишь внимательного опроса пациента.
При хронической ишемии может развиться отёк нижних конечностей. Отёк подкожной клетчатки нередко бывает следствием реваскуляризации конечности после оперативного вмешательства, а субфасциальный (мышечный) отёк характерен для критической ишемии.
Пояснично-крестцовый остеохондроз. Болевые ощущения в конечности при корешковом синдроме нередко связывают с поражением глубоких вен. Между тем, они локализуются по задней поверхности бедра от ягодицы до подколенной ямки, т.е. по ходу седалищного нерва. Часто появляются внезапно и могут ограничивать двигательную активность пациента. Если при ХВН болевой синдром возникает во второй половине дня и исчезает во время ночного отдыха, то при пояснично-крестцовом остеохондрозе боли часто появляются ночью. Для патологии позвоночника не характерны отёк нижней конечности, варикозное расширение вен и трофические расстройства.
Деформирующий остеоартроз, артриты. Суставная патология сопровождается болевым синдромом и отёком периартикулярных тканей. Боль резко выражена, значительно ограничивает объём движений в суставах конечности. Отёк при воспалительном или дегенеративно-дистрофическом поражении суставов всегда носит локальный характер. Он появляется в области поражённого сустава в остром периоде и проходит после курса терапии. Часто в результате неоднократных обострений заболевания формируется стойкое увеличение тканей в области сустава, приводящее к его дефигу-раиии (псевдоотёк).
Недостаточность кровообращения и нефротический синдром. Отёк нижних конечностей может быть симптомом некоторых заболеваний внутренних органов. При этом он появляется в любое время суток, симметричен на обеих ногах, выраженность его зависит от тяжести основного заболевания. Яркая манифестация симптоматики последнего, как правило, не оставляет сомнений в природе отёчного синдрома.
Периферические полиневропатии. Нарушения иннервации нижних конечностей (посттравматические, постинфекционные, токсические) могут приводить к развитию трофических язв. От развивающихся при ХВН язв их отличает несколько признаков. Нейротрофические язвы локализуются в местах плотного контакта кожи с обувью, например, на крае стопы. Они существуют годами и плохо поддаются лечению. Характерно отсутствие болевых ощущений в области дефекта тканей в результате нарушения болевой чувствительности.
Дифференциальная диагностика заболеваний, вызывающих синдром ХВН. Основные дифференциально-диагностические критерии представлены в табл. 39-1.
Таблица 39-1. Дифференциально-диагностические критерии заболеваний, вызывающих ХВН
| Клинические симптомы | Варикозная болезнь | Посттромбо- флебитическая болезнь | Венозные дисплазии |
| Начало заболевания | Чаще в возрасте 20-40 лет | Чаще в возрасте 40-70 лет | В младенческом возрасте |
| Варикозное расширение вен | Чаще в бассейне большой подкожной вены | В бассейне большой и малой подкожных вен | Чаще на латеральной поверхности бедра и голени |
| Варикоз над лобком и на брюшной стенке | Никогда | Часто | Часто |
| Отёк | Появляется через 5—10 лет, в дисталь-ных отделах, к вечеру, преходящий | Первый симптом, локализуется на голени и бедре, постоянный | Возникает в младенческом возрасте или позже, носит постоянный характер |
Окончание табл. 39-1
| Трофические расстройства | Развиваются через 5—10 лет, прогрессируют медленно, локализуются в нижней трети голени на медиальной поверхности | Развиваются через 3—5 лет после начала заболевания, часто до появления варикоза, быстро прогрессируют, нередко циркулярные | Редко, появляются после 30 лет, чаще локализуются на латеральной поверхности голени |
| Врождённые пигментные пятна | Отсутствуют | Отсутствуют | Отмечают более чем у 90% больных |
| Морфологические изменения конечности | Отсутствуют | Отсутствуют | Поражённая конечность длиннее на 2—5 см, характерен гипертрихоз |
Лечение
Основными целями лечения ХВН следует считать устранение её симптомов, профилактику рецидивов заболеваний вен, сохранение или восстановление трудоспособности и улучшение качества жизни пациентов. Чем раньше начато лечение этого патологического состояния, тем в большей степени можно рассчитывать на полное выздоровление больных. Его осуществляют с помощью компрессионной терапии, фармакологических средств, флебосклерозирования и хирургических вмешательств.
Указанных целей достигают решением прикладных задач, для чего используют различные лечебные подходы.
• Устранение факторов риска ХВН в определённой мере достигают разумной коррекцией образа жизни больного (ограничение статических нагрузок, лечение ожирения).
• Улучшение флебогемодинамики возможно с помощью компрессионной терапии, хирургического пособия и, отчасти, флебосклеро-облитерации.
• Нормализацию функций венозной стенки обеспечивают адекватной фармакотерапией.
• Коррекцию нарушений микроциркуляции, гемореологии и лимфо-оттока достигают компрессионным лечением и фармакотерапией.
• Достижение хорошего косметического эффекта возможно с помощью миниинвазивных оперативных вмешательств и флебосклеро-облитерации.
Эластическая компрессия
Обязательный компонент любой лечебной программы при ХВН — эластическая компрессия. Её эффективность определяется следующими механизмами.
• Снижением патологической венозной ёмкости нижних конечностей за счёт компрессии межмышечных венозных сплетений, поверхностных и перфорантных вен.
• Улучшением функциональной способности относительно недостаточного клапанного аппарата в связи с уменьшением диаметра вены, вследствие чего устраняется или уменьшается ретроградный и значительно возрастает антеградный кровоток.
• Возрастанием обратного всасывания тканевой жидкости в венозном колене капиллярной сети и снижением её фильтрации в артериальном за счёт повышения тканевого давления. В результате наступает регресс отёка.
• Увеличением фибринолитической активности крови за счёт активизации синтеза тканевого плазминогена. Этот механизм очень важен для профилактики варикотромбофлебита и тромбоза глубоких вен.
Абсолютных противопоказаний к компрессионной терапии нет. В качестве относительного противопоказания можно рассматривать сопутствующие облитерирующие заболевания артерий со снижением давления на берцовых артериях ниже 80 мм рт.ст.
Для компрессионного лечения используют два вида изделий — эластические бинты и медицинский трикотаж. Эластические бинты по степени их удлинения разделяют на три класса: короткой (не более чем на 70% исходной длины бинта), средней (диапазон увеличения первоначальной длины в пределах 70—140%) и длинной (более 140%) растяжимости. Для купирования симптоматики ХВН применяют первые два типа бинтов, последний используют после флебэк-томии с целью профилактики гематом и предупреждения венозных тромбозов. При наложении компрессионного бандажа с помощью бинтов верхний его уровень должен (по возможности) быть расположен на 8—10 см проксимальнее зоны клапанной недостаточности.
Бандаж, сформированный из эластических бинтов, обладает существенным недостатком. Адекватность компрессии напрямую зависит от навыков пациента в бинтовании конечности. Часто больные формируют бандаж столь неудачно, что отмечают вместо ожидаемого облегчения симптомов лишь их усугубление. Вот почему для большинства больных предпочтительнее использование компрессионного трикотажа (гольфы, чулки, колготы). Принципиальные преимущества:
• физиологическое распределение давления, постепенно убывающего в проксимальном направлении;
• учёт естественных анатомических особенностей конечности при изготовлении изделий;
• высокая прочность и длительное сохранение исходной степени компрессии;
• отсутствие необходимости приобретения больным специфических навыков.
В зависимости от степени компрессии выделяют четыре класса лечебного трикотажа (табл. 39-2).
Таблица 39-2. Классификация компрессионного трикотажа и показания к его применению
| Класс компрессии | Величина давления (на уровне лодыжек, мм рт. ст.) | Показания к применению при ХВН |
| I | 18-21 | Ретикулярный варикоз, телеангиэктазии, профилактика варикозной болезни у беременных |
| II | 23-32 | Варикозная и посттромбофлебитическая болезни, в т.ч. и у беременных; состояние после флебэктомии, склеротерапии; при эпители-зирующихся трофических язвах |
| III | 34-46 | ХВН с трофическими расстройствами и стойким отёком, острый варикотромбофлебит |
| IV | Более 49 | Врождённые пороки развития венозной системы (флебодисплазии) |
Фармакотерапия
Фармакотерапию используют при появлении клинической симптоматики венозного застоя (боли, тяжесть, быстрая утомляемость в икроножных мышцах, отёки, ночные судороги). Безусловное показание к применению фармакологических средств — осложнения ХВН (варикотромбофлебит и трофические расстройства). Основой лекарственной терапии ХВН служат средства, традиционно называемые флеботониками. Наиболее эффективно влияют на венозный тонус и лимфатический отток микронизированный диосмин (диосмин + гес-перидин) и гидроксирутозиды (троксерутин, рутозид). Выбор конкретного препарата проводят с учётом доминирования в клинической картине того или иного симптома. Так, при венозных отёках, болях и тяжести в икроножных мышцах наиболее эффективно использование диосмина. Ночной судорожный синдром хорошо купируется гид-роксирутозидами. При необходимости длительного, порой многомесячного приёма (как правило, у больных с посттромбофлебитической болезнью) оптимальным вариантом также служит назначение мик-ронизированного диосмина.
Средства местного лечения (мази, кремы и гели) выполняют вспомогательную роль, поскольку их активные компоненты недостаточно проникают через кожу и их самостоятельное использование малоэффективно. Предпочтительный вариант применения топических средств — гели, поскольку они обеспечивают лучшее поступление действующих веществ в подкожную клетчатку. Использование местных средств помогает в купировании некоторых симптомов заболевания, имеющих субъективный характер (болевые ощущения в венозных узлах и икроножных мышцах, тяжесть в ногах).
Флебосклерозирующее лечение
Флебосклерозирующее лечение (склеротерапия) заключается во введении в просвет варикозной вены специальных препаратов, вызывающих необратимое повреждение стенок сосуда. Последующая эластическая компрессия обеспечивает надёжную адгезию их друг к другу и, как следствие этого, последующую облитерацию вены. Показаниями к проведению склеротерапии считают случаи расширения внутрикожных и подкожных вен без патологического вено-венозного рефлюкса через соустья магистральных подкожных вен с глубокими или по перфорантным венам. В связи с этим можно чётко обозначить клинические ситуации, когда склеротерапия может быть эффективной и безопасной.
• Телеангиэктазии и ретикулярный варикоз.
• Варикозное расширение притоков магистральных подкожных вен без поражения стволов.
• Не удалённые во время комбинированной флебэктомии расширенные притоки магистральных подкожных вен.
Для проведения склеротерапии используют шприцы с двух- или трёхсекционным поршнем, что обеспечивает необходимую плавность хода, и короткие тонкие иглы (калибр 25—30 G). В качестве флебоск-лерозирующих средств используют препараты на основе тетрадецил-сульфата натрия (фибровейн, тромбовар) или полидоканола (это-ксисклерол). Концентрацию склерозанта подбирают с учётом калибра варикозной вены. Для ликвидации телеангиэктазий и ретикулярного варикоза применяют 0,2—0,5% растворы. Облитерации варикозных притоков достигают 1-3 % концентрацией склерозанта.
Техника склеротерапии варикозных вен заключается в следующем. В вертикальном положении пациента маркёром намечают точки предполагаемых инъекций. После этого пациента укладывают на кушетку. Первую инъекцию проводят в наиболее дистальной из намеченных точек. Точность пункции вены определяют по появлению в шприце тёмной венозной крови. Введение препарата строго интравазаль-но — принципиальный момент, поскольку попадание его в подкожную жировую клетчатку может вызвать некроз. Объём склерозанта на одно введение составляет 0,3—0,5 мл. После инъекции её место прижимают марлевой салфеткой или латексной подушечкой и проводят эластическое бинтование этого сегмента конечности. Затем инъекции выполняют в остальных намеченных точках. Для обеспечения стабильности бандажа поверх эластических бинтов целесообразно надеть компрессионный чулок. Продолжительность непрерывной компрессии составляет 5-7 дней.
Превышение показаний к склеротерапии, нарушение техники её проведения и неадекватный компрессионный режим — причины развития осложнений. Наиболее тяжёлые из их — некроз кожи в месте инъекции и восходящий тромбофлебит поверхностных вен.
Хирургическое лечение
Операция — наиболее радикальный метод лечения ХВН. При варикозной болезни хирургический способ позволяет во многих случаях добиться излечения пациентов. Показаниями к операции при этом заболевании считают выраженный варикозный синдром с наличием патологических вено-венозных рефлюксов. Операция абсолютно необходима при прогрессировании трофических расстройств и рецидивирующем варикотромбофлебите.
При посттромбофлебитической болезни добиться полного излечения хирургическим путём невозможно. В связи с этим показаниями к оперативному лечению признаны недостаточная эффективность консервативных мероприятий и неуклонное прогрессирование ХВН с развитием трофических язв.
Все хирургические вмешательства можно разделить на две группы: операции разобщения, ликвидирующие патологический рефлюкс крови из глубоких вен в поверхностные, и операции, направленные на удаление (облитерацию) варикозных вен.
Операции разобщения
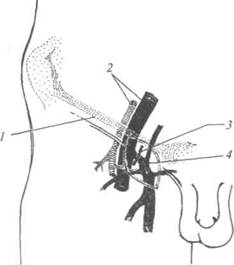
Высокая приустьевая перевязка и пересечение большой подкожной вены (операция Троянова-Тренделенбурга, кроссэктомия). Показанием к ней считают недостаточность остального клапана с рефлюк-сом крови через сафено-феморальное соустье.
Доступ для проведения этого вмешательства — разрез по паховой складке, позволяющий обнажить большую подкожную вену точно около устья. Во время вмешательства обязательно должны быть перевязаны все приустьевые притоки, а сама вена лигирована тотчас у места впадения в бедренную (рис. 39-8). Это позволяет избежать оставления длинной культи большой подкожной вены, способной стать причиной рецидива заболевания или даже ТЭЛА (при развитии тромбоза в культе).
|
Рис. 39-8. Схема приустьевой перевязки большой подкожной вены: 1 — паховая связка; 2— подвздошные артерия и вена; 3— место наложения лигатуры; 4— большая подкожная вена.
Пересечение и перевязку малой подкожной вены выполняют в случае рефлюкса через сафено-подколенное соустье. Особенность этой манипуляции — вариабельность места впадения малой подкожной вены и, соответственно, доступа к ней. В связи с этим перед выполнением перевязки необходимо проведение ультразвуковой локации подколенной ямки, чтобы точно определить расположение соустья.
Пересечение недостаточных перфорантных вен выполняют надфас-циально из отдельных разрезов (операция Коккетта) или подфасци-ально.
Первый вариант вмешательства выполняют при неосложнённой варикозной болезни, когда отсутствуют трофические изменения кожи. Выполняют отдельные небольшие разрезы (около 1 см). Помогает в поиске перфорантных вен предоперационное ультразвуковое картирование с разметкой мест их выхода из-под фасции.
Подфасциальное лигирование проводят пациентам с трофическими расстройствами, когда выполнение разрезов в зоне изменённой кожи чревато развитием гнойно-некротических осложнений в послеоперационном периоде. Для подфасциального пересечения используют эндоскопическую технику. Разрез выполняют на несколько сантиметров проксимальнее границы трофических изменений. В подфасциальное пространство проводят операционный эндоскоп (рис. 39-9). Контроль за ходом вмешательства осуществляют путём трансляции изображения на монитор. Выявляют несостоятельные перфорантные вены и пересекают их после предварительной коагуляции.
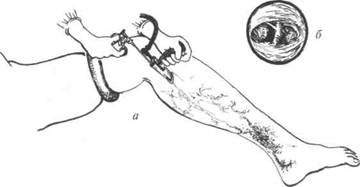
Рис. 39-9. Момент эндоскопической диссекции перфорантных вен. В операционную рану введён эндоскоп (а); в эндоскоп видна недостаточная пер-форантная вена (6).
При наличии выраженного рефлюкса по глубоким венам выполняют пластические вмешательства, направленные на восстановление нормальных функций клапанного аппарата. Следует отметить, что показанием к выполнению этих вмешательств считают протяжённый рефлюкс (от верхней трети бедра до подколенной области) при условии, что ранее выполненная флебэктомия в комплексе с адекватным консервативным лечением не способна сдержать прогрессирование ХВН.
Удаление подкожных вен (флебэктомия)
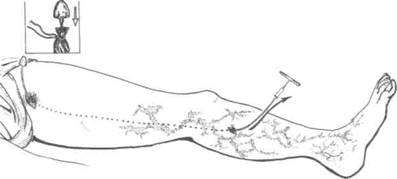
Удаление стволов малой и большой подкожных вен проводят с помощью специальных металлических или пластиковых зондов (операция Бэбкокка). Большую подкожную вену в большинстве случаев удаляют на протяжении бедра и верхней трети голени. Этот вариант вмешательства называют коротким стриппингом (рис. 39-10). Экстирпация вены в нижней и средней третях голени часто приводит к повреждению интимно прилежащих к сосуду чувствительных кожных нервов и лимфатических сосудов. Поэтому тотальное удаление большой подкожной вены (длинный стриппинг) выполняют только при получении ультразвуковых данных о недостаточности клапанов вены на всем её протяжении. Аналогичным образом поступают и с малой подкожной веной, удаляя её в верхней трети голени.
|
| Рис. 39-10. Схема операции Бэбкокка. Вена будет удалена с помощью зонда на бедре и в верхней трети голени. |
Операция Бэбкокка — простой, надёжный и очень эффективный метод удаления магистральных поверхностных вен. Единственный минус этого вмешательства — травматичность. На протяжении десятилетий продолжаются поиски альтернативного метода, лишённого
этого недостатка. Сегодня существует несколько способов, использующих облитерацию вены вместо её удаления, — интраоперацион-ная склерооблитерация, лазерная и радиочастотная облитерация. Первая из названных методик не оправдала возложенных на неё ожиданий, поэтому в последние годы её не применяют. Лазерная и радиочастотная методики перспективны, в настоящее время активно изучают их ближайшие и отдалённые результаты.
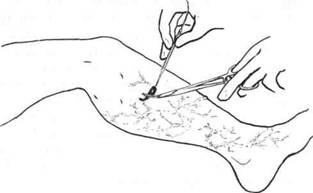
Варикозно расширенные притоки удаляют из небольших разрезов с туннелированием между ними (операция Нарата). Чаще это вмешательство выполняют с помощью специальных инструментов — минифлебэкстракторов. При этом варикозные притоки удаляют через проколы кожи (рис. 39-11). Наложения швов после такой операции не требуется.
|
| Рис. 39-11. Схема минифлебэктомии. |
Осложнения
К осложнениям ХВН относят варикотромбофлебит (принципы его диагностики и лечения описаны в главе 37), кровотечение из венозного узла и трофическую язву. Все они возникают при декомпенсации венозного оттока из поражённой конечности.
Кровотечение
Кровотечение из варикозных вен бывает спонтанным и травматическим, наружным и подкожным. Наибольшую опасность представляет наружное кровотечение, обычно обусловленное изъязвление истончённой кожи над варикозной веной. Такое кровотечение чаще возникает из варикозных вен, расположенных в нижней трети голени и области лодыжек. В этой зоне расположены крупные перфоран-тные вены, давление в просвете которых в вертикальном положении пациента может достигать 100 мм рт.ст. Венозная кровь обладает пониженной свёртываемостью, а кровотечение из варикозных вен не сопровождается болевыми ощущениями. В связи с этим описаны случаи смертельных исходов при развитии этого осложнения во время сна. В вертикальном положении больного венозное кровотечение бывает особенно обильным, кровопотеря в течение считанных минут может достигать 1 л и более.
Неотложные мероприятия включают немедленный перевод пациента в горизонтальное положение, придание конечности возвышенного положения и тугое эластическое бинтование (но не наложение жгута!). В последующем проводят окончательную остановку кровотечения прошиванием сосуда или его склерооблитерацией.
Трофическая язва
Трофическая язва — длительно не заживающий дефект кожи, возникающий, как правило, в нижней трети медиальной поверхности голени — зоне максимально выраженных трофических расстройств. Первоначально на коже голени, обычно в области медиальной лодыжки и несколько выше неё, в результате накопления в дерме гемосидерина (продукта деградации гемоглобина эритроцитов, вышедших в межуточную ткань в связи с повышенной проницаемостью сосудов) появляется участок гиперпигментации. Спустя некоторое время в центре пигментированной зоны возникает уплотнённый участок кожи, имеющий белесоватый, лаковый вид, напоминающий натёк парафина. Это так называемая «белая атрофия» кожи, её можно рассматривать как предъязвенное состояние. В дальнейшем любая, даже минимальная травма приводит к возникновению язвенного дефекта. Постепенно площадь и глубина язвы прогрессивно увеличиваются, присоединяется перифокальная воспалительная реакция мягких тканей — острый индуративный целлюлит. Возможно вторичное инфицирование с развитием локальных и системных гнойно-воспалительных реакций.
Для венозной трофической язвы характерно длительное рецидивирующее течение. При сохранении гемодинамических условий (фле-богипертензия, венозный застой) она возникает вновь и вновь. Поэтому оптимальная тактика лечения предполагает первоочередное закрытие трофической язвы с помощью консервативных мероприятий с последующим выполнением хирургического вмешательства на венозной системе, направленного на профилактику её рецидива.
Консервативное лечение заключается в адекватной эластической компрессии, назначении различных фармакологических средств, местном воздействии на язву и окружающие ткани, способствующих её санации и закрытию.
Характер лечебных мероприятий зависит от стадии раневого процесса. Фаза экссудации характеризуется обильным гнойным отделяемым, выраженной перифокальной воспалительной реакцией мягких тканей и значительной бактериальной обсеменённостью язвы. Главная задача лечения в этих условиях — очищение трофической язвы от патогенной микрофлоры и некротических тканей, а также купирование системной и местной воспалительной реакции. Для этого используют антибиотики широкого спектра действия (парентерально или перорально). При длительно существующих трофических язвах с признаками микотического поражения стопы в антибактериальную терапию целесообразно включать противогрибковые препараты и производные нитроимидазола (флагил, метронидазол). Наличие сопутствующего острого индуративного целлюлита диктует необходимость назначения неспецифических противовоспалительных средств (диклофенака, кетопрофена) внутримышечно или в свечах. Дополнительно проводят инфузии гемореологически активных препаратов (реополиглюкина, трентала).
Местное лечение включает ежедневный туалет язвенной поверхности с помощью мягкой губки и антисептического раствора (диок-сидина, хлоргексидина, раствора перманганата калия, эплана). После этого накладывают повязку с водорастворимой мазью, обладающей осмотической активностью (хлорамфеникол + метилурацил + суль-фадиметоксин + тримекаин, хлорамфеникол + метилурацил, гидро-ксиметилхиноксилиндиоксид + тримекаин + метилурацил и пр.), специальные сорбирующие повязки (карбонет) и эластический бандаж. Его адекватное формирование — залог успешной терапии трофической язвы. Уже на этом этапе назначают поливалентные флеботони-ческие препараты (диосмин + гесперидин, гидроксирутозиды), ан-тиоксиданты (витамин Е).
Переход язвы в фазу репарации характеризуется очищением раневой поверхности, появлением грануляций, стиханием перифокаль-ного воспаления и уменьшением экссудации. Основной задачей лечения становится стимуляция роста и созревания соединительной ткани. Для этого применяют гиалуронат цинка. Хорошо зарекомендовали себя биодеградирующие раневые покрытия (аллевин, альги-пор, альгимаф). Обязательным компонентом остаётся адекватная эластическая компрессия.
В фазу эпителизации необходимо надёжно защитить формирующийся соединительнотканный рубец от возможного механического повреждения. Этого достигают постоянным ношением компрессионного бандажа. Пациенту следует рекомендовать продолжить приём флеботонических средств.
После заживления трофической язвы при отсутствии противопоказаний необходимо выполнение хирургической операции, направленной на коррекцию нарушений венозной гемодинамики. В тех случаях, когда язва длительное время не эпителизируется, прибегают к оперативному вмешательству, не дожидаясь её полного закрытия. В такой ситуации после эндоскопической диссекции перфорантных вен выполняют аутодермопластику язвенной поверхности. Если проведение оперативного вмешательства невозможно, пациенту предписывают пожизненную эластическую компрессию и длительный курсовой приём флеботоников.
Прогноз
Варикозную и посттромбофлебитическую болезни относят к категории хронических, поэтому прогноз в отношении полного излечения у многих больных сомнителен. После оперативного лечения варикозной болезни возможен рецидив заболевания. Излечения от посттромбофлебитической болезни у подавляющего большинства пациентов добиться практически невозможно в силу характера и масштаба поражения венозной системы.
Прогноз для жизни больного, как правило, благоприятен. Вместе с тем, отсутствие своевременного и адекватного лечения хронической венозной недостаточности может привести к смерти пациента от её осложнений (варикотромбофлебит, тромбоз глубоких вен с развитием ТЭЛА; наружное кровотечение).
Прогноз в отношении качества жизни пациентов зависит от адекватности проводимых лечебных и профилактических мероприятий — частота рецидивов или скорость прогрессирования заболевания, выраженность клинической симптоматики снижаются до минимальных величин при регулярном использовании современных компрессионных и медикаментозных средств.
глава
ЭНДОКРИННАЯ ХИРУРГИЯ
ЗОБ
Зобом называют любое увеличение щитовидной железы. По данным ВОЗ, на Земном шаре зарегистрировано около 300 млн больных зобом, из них в России — более 1 млн. Частота пальпаторного выявления узловых образований в щитовидной железе среди здорового населения составляет не менее 5%. С помощью УЗИ их обнаруживают у 15% взрослых. В эндемичных по зобу регионах эта цифра может быть существенно выше.
Основная причина развития заболевания — дефицит йода в окружающей среде. Клиническое и социальное значение йододефицит-ных состояний заключается не только в увеличении щитовидной железы и формировании зоба, но и в снижении её функциональной активности — гипотиреозе, оказывающем негативное влияние на физическое и умственное развитие людей.
Основные черты патологии
Существуют клиническое и морфологическое определения понятия «зоб». С позиций морфолога этот термин обозначает любое узловое или диффузное увеличение щитовидной железы, обусловленное избыточным накоплением коллоида в фолликулах (коллоидный зоб) или гиперплазией (увеличением количества клеток) фолликулярного эпителия (макро- или микрофолликулярный, пролиферирующий, клеточный зоб). Часто наблюдают сочетание обеих форм, тогда говорят о макро-микрофолликулярном, в различной степени пролиферирую-щем коллоидном зобе. С точки зрения клинициста зоб — собирательное понятие, так как этим термином называют различные по происхождению заболевания щитовидной железы гиперпластического, неопластического или воспалительного характера, сопровождающиеся узловым или диффузным увеличением этого органа (макро-микро-фолликулярный коллоидный зоб, доброкачественные аденомы и рак железы, кисты, тиреоидит). Только в случаях макро-микрофоллику-лярного коллоидного зоба морфологическое и клиническое заключения о характере патологии совпадают. Таким образом, для клинициста понятие «зоб» по существу не может служить диагнозом. Оно лишь означает, что у больного выявлено то или иное заболевание щитовидной железы, сопровождающееся её увеличением. Основная задача врача — выяснение истинной причины заболевания.
Этиология и патогенез
Общепринята теория, согласно которой дефицит йода или изменения его метаболизма (нарушения всасывания в ЖКТ либо окисления при генетических дефектах в энзимной системе и др.) приводят к снижению концентрации тиреоидных гормонов в крови, что по механизму обратной связи увеличивает образование тиреотропного гормона (ТТГ) гипофиза, и щитовидная железа подвергается мощной стимуляции. В результате развивается компенсаторная гипертрофия щитовидной железы, способствующая восполнению недостатка тиреоидных гормонов, и в гипоталамо-гипофизарно-тиреоидной системе наступает временное равновесие. При продолжающемся воздействии первичных этиологических факторов такое равновесие быстро нарушается, наступает новый виток тиреотропной стимуляции. В конечном итоге компенсаторный процесс переходит в патологический, что знаменуется образованием зоба.
Известно два механизма гипертрофии щитовидной железы при дефиците йода: повышенное накопление коллоида в фолликулах (коллоидный зоб) и пролиферация клеток фолликулярного эпителия (паренхиматозный зоб). Чаще всего выявляют их сочетание, в результате чего развивается коллоидный в разной степени пролиферирующий зоб. Вместе с тем представленная теория не может полностью объяснить процесс образования зоба. Остаётся не совсем понятным, почему в одних случаях развивается диффузное увеличение щитовидной железы, а в других она подвергается узловой трансформации. Возможно, это связано с несовершенством механизмов компенсаторной гиперплазии. Отдельные тиреоциты могут приобретать свойства автономии, проявляющейся в секреции тиреоидных гормонов независимо от эффектов ТТГ либо в форме их бесконтрольного деления и роста (неоплазии).
В последние годы большую роль в патогенезе различных заболеваний щитовидной железы отводят аутоиммунным механизмам. Развитие зоба связывают с влиянием ТТГ-подобных факторов, иммуноглобулинов (IgG), стимулирующих рост щитовидной железы, но не влияющих на её функциональное состояние, а также с образованием тиреоидстимулирующих и тиреоидингибирующих антител, что имеет место при диффузном токсическом зобе и зобе Хасимото.
Вероятнее всего, в развитии зоба имеет значение несколько факторов. В одних случаях преобладает роль недостаточности йода, в других на первое место выходят аутоиммунные механизмы.
Классификация
Происхождение зоба:
• эндемический;
• спорадический.
Степень увеличения железы.
• 0 — нормальной величины, не видна и не пальпируется.
• I — отчётливо прощупывается, но не заметна при глотании.
• II — прощупывается и видна при глотании.
• III — хорошо заметна при осмотре («толстая шея»).
• IV — значительно изменяет форму шеи, возможно сдавление соседних органов.
• V — достигает гигантских размеров, нередко сдавливает трахею и пищевод с нарушением дыхания и глотания.
Форма зоба:
• диффузный;
• узловой;
• многоузловой (полинодозный);
• смешанный.
Функциональное состояние железы:
• эутиреоидное;
• гипотиреоидное;
• гипертиреоидное (тиреотоксический зоб).
Степени тяжести тиреотоксикоза:
• субклинический (лёгкое течение);
• манифестный (среднетяжёлое);
• осложнённый (тяжёлое).
Аберрантные локализации зоба:
• корень языка;
• переднее средостение (загрудинный зоб);
• яичник.
В основе эндемического зоба лежит абсолютный или относительный дефицит йода, приводящий к нарушению тиреоидного гормо-ногенеза и пролиферации тиреоцитов, а регионы с недостаточным содержанием йода в почве называют биогеохимическими провинциями, эндемичными по зобу. В России к ним относят Алтай, верховья Волги, ряд районов Забайкалья и Дальнего Востока, долины больших сибирских рек, Северный Кавказ, Московский регион.
Спорадический зоб связан с врождёнными (генетическими) или приобретёнными дефектами образования и секреции тиреоидных гормонов, приводящими к пролиферации тиреоцитов. Как эндемический, так и спорадический зоб классифицируют по степени увеличения щитовидной железы, форме и функциональным проявлениям.
Более точное представление о наличии зоба и степени увеличения щитовидной железы можно получить по данным УЗИ: определить размеры железы, диагностировать смещение трахеи. Объём каждой доли рассчитывают по формуле:
V = AxBxCxO,52,
где, А — длина доли (см); В — толщина доли (см); С — ширина доли (см); 0,52 — поправочный коэффициент на эллипсоидную форму доли.
Нормальный объём щитовидной железы для женщин не превышает 18 мл, а для мужчин — 25 мл.
По форме различают диффузный, узловой, многоузловой, смешанный (диффузно-узловой, диффузно-многоузловой) и конгломератный многоузловой зоб.
• Узловой зоб представлен солитарным узловым образованием.
• При многоузловом зобе в щитовидной железе выявляют множественные (не менее двух) узловые образования, не спаянные между собой.
• Многоузловой конгломератный зоб характеризуется наличием нескольких узлов, интимно спаянных между собой и формирующих единый конгломерат.
Для хирурга важно различать степени тяжести тиреотоксикоза, так как от этого зависит предоперационная подготовка больных. Различают следующие степени тяжести тиреотоксикоза.
• Субклинический (лёгкого течения) тиреотоксикоз характеризуется
тахикардией от 80 до 100 в минуту, слабым тремором рук, психоэмо
циональной лабильностью. Лабораторно выявляют сниженное содержание ТТГ при нормальной концентрации ТЗ (трийодтирони-на) и Т4 (тироксина).
• Манифестный (средней тяжести) тиреотоксикоз проявляется развёрнутой клинической картиной. ЧСС достигает 100—120 в минуту, увеличивается пульсовое давление, определяют выраженный тремор рук, похудание до 20% исходной массы тела. Гормональный про
филь: сниженный или полностью подавленный синтез ТТГ в сочетании с повышенным содержанием ТЗ и Т4.
• При осложнённом (тяжёлом) тиреотоксикозе пульс превышает 120 в минуту, пульсовое давление высокое, характерны мерцательная аритмия, сердечная недостаточность, тиреогенная надпочечниковая недостаточность, дистрофические изменения паренхиматозных
органов. Масса тела резко снижена, вплоть до кахексии. Гормональный профиль: резко сниженное содержание ТТГ в сочетании с оченьвысокой концентрацией ТЗ и Т4.
Узловой зоб
Под термином «узел» в клинической практике подразумевают очаговое образование в щитовидной железе любого размера, имеющее капсулу, определяемое пальпаторно или с помощью любого инструментального метода исследования. Величина пальпируемого узлового образования в щитовидной железе, как правило, превышает 1 см. С помощью УЗИ, применяя высокочастотные датчики (не менее 7,5 мГц), можно обнаружить образования диаметром менее 1 см. Кроме того, удаётся выявить основной признак узла — наличие капсулы. Из всех узловых заболеваний на долю коллоидных узлов приходится около 60%, аденом — 15%, рака — 10%, кист — 10%. Узловую форму ти-реоидита встречают достаточно редко. К сожалению, с помощью УЗИ нельзя точно выяснить природу узла, что требует применения дополнительных методов исследования.
Обследуя больного с узловым зобом, врач должен решить вопрос: нуждается пациент в операции или можно ограничиться консервативным лечением и динамическим наблюдением. Исходя из этой цели, необходимо определить размеры узлового образования и его локализацию, влияние на деятельность органов и систем (тиреотоксикоз, затрудненное дыхание, дисфагия), морфологическую структуру узла. От решения поставленных задач зависит дальнейшая лечебная тактика.
Клиническая картина
Обычно больные с узловым зобом не предъявляют никаких жадоб, а если жалобы есть, они чаще всего неспецифичны. Первые симптомы, обусловленные нетоксическим зобом, имеют локальный характер. Больные отмечают дискомфорт в области шеи, чувство давления при ношении высокого воротничка. Жалобы на одышку и дис-фагию появляются при зобе IV и V степеней или при загрудинной локализации узлов.
Из анамнеза нельзя извлечь надёжных и специфических указаний на характер узлового процесса в щитовидной железе, но можно выяснить наличие факторов высокого онкологического риска. О злокачественном характере обра
 2018-01-08
2018-01-08 1899
1899
