Сосудистого русла нейрогуморальных

 факторов
факторов
 |  |



Повышение Вазоконстрикция Бронхоспазм
 сопротивления малого
сопротивления малого
Круга кровообращения
 |



 Легочная гипертензия Нарушение перфузионно- Дыхательная вентиляционных недостаточность
Легочная гипертензия Нарушение перфузионно- Дыхательная вентиляционных недостаточность
 отношений
отношений
 |


Острое легочное Гипоксия
Сердце
 | |||
 |

Снижение минутного
Объема
 |

ШОК
Схема патогенеза гемодинамических нарушений при массивном эмболическом поражении легочных артерий.
В ситуациях массивной ТЭЛА (поражение лёгочного ствола и/или главных лёгочных артерий), сопровождающихся существенной лёгочной гипертензиеи, происходит реверсия межпредсердного градиента Давления (в правом оно становится выше). За счёт этого у больных с открытым овальным окном (оно анатомически не заращено у 25% взрослого населения) начинает функционировать право-левый шунт на уровне предсердий. Такое шунтирование крови предотвращает необратимую дилатацию правых отделов сердца и асистолию, но чревато развитием парадоксальной эмболии артерий большого круга кровообращения.
В части случаев, несмотря на массивное эмболическое поражение лёгочных артерий, пациентам удаётся пережить острую стадию заболевания. Даже в отсутствие специфического лечения (антикоагулянты и тромболитические средства) наблюдают постепенное восстановление проходимости лёгочных сосудов за счёт эндогенного гуморального и лейкоцитарного лизиса тромбов, процессов их ретракции и васкуляризации. В ряде случаев постэмболическая обтурация лёгочных артерий сохраняется на протяжении длительного времени. Это обусловлено рецидивирующим характером заболевания, недостаточностью эндогенных литических механизмов либо выраженными явлениями соединительнотканной трансформации тромбоэмбола к моменту попадания его в лёгочное русло.
Персистирующая окклюзия крупных лёгочных артерий вызыва-ет развитие тяжёлой гипертензии в малом круге кровообращения и хронического «лёгочного сердца». Они могут стать причиной смерти больных спустя месяцы и даже годы с момента возникновения эмболии.
Клиническая картина
Клинические проявления ТЭЛА зависят от ряда факторов: локализации эмболов, степени нарушения лёгочной перфузии и гемодинамики, наличия инфаркта лёгкого и инфарктной пневмонии, исходного состояния больного, сопутствующих заболеваний, а также времени, прошедшего с момента эмболии. Клинические признаки, несмотря на их неспецифичность, дают основание заподозрить заболевание и ориентировочно судить о локализации поражения.
Эмболия дистальных ветвей лёгочных артерий у подавляющего большинства больных проявляется симптомами инфарктной пневмонии. Для неё характерны резкие «плевральные» боли в груди, усиливающиеся при дыхании, умеренная одышка, кашель со скудной мокротой, гипертермия. Кровохарканье, считающееся типичным симптомом, наблюдают лишь в трети случаев. При физикальном исследовании выявляют притупление перкуторного звука, влажные хрипы, иногда шум трения плевры.
В значительной доле случаев ТЭЛА инфаркт лёгкого не развивается, что затрудняет диагностику. Клинические симптомы полноетью отсутствуют у 60% больных с эмболией долевых и сегментарных лёгочных артерий. При появлении признаков инфарктной пневмонии следует учитывать, что тромбоэмболия произошла за 2—3 дня до этого момента (время, необходимое для формирования инфаркта).
На фоне сопутствующей патологии сердца эмболическая окклюзия дистальных отделов сосудистого русла лёгких может проявляться коллапсом и симптомами правожелудочковой недостаточности.
Особое значение представляет симптоматика тромбоэмболии лёгочного ствола и его главных ветвей, которую обычно называют массивной. Известен классический синдром массивной эмболии: внезапный коллапс, появление болей за грудиной, удушье, цианоз лица и верхней половины туловища. Но этот полный симптомокомплекс наблюдают лишь у 15% больных с тромбоэмболией главных лёгочных артерий. Значительно чаще встречают один или два признака. Коллапс или обморочное состояние регистрируют в 50% случаев. Диффузный цианоз можно обнаружить при осмотре менее чем у трети пациентов. Развитие последнего связано с обширной эмболической блокадой сосудистого русла лёгких и выраженной гипоксемией. Гипоксемия может усугубляться сбросом крови через открытое овальное окно, начинающее функционировать в условиях остро развившейся гипертензии малого круга кровообращения. В 50% наблюдений массивной тромбоэмболии отмечают выраженную бледность кожных покровов. Этот симптом возникает вследствие спазма периферических сосудов в ответ на резкое снижение СВ. Акцент II тона над лёгочной артерией регистрируют, как правило, при систолическом давлении в малом круге выше 50 мм рт.ст. Признаки правожелудочковой недостаточности (увеличение печени, набухание и пульсация яремных вен) выявляют в тех случаях, когда из кровоснабжения выключается более 60% артериального русла лёгких.
Обычно наблюдают прямую пропорциональную зависимость между объёмом эмболической обструкции, частотой дыхания и пульсом. Значительные тахипноэ (более 40 дыхательных движений в минуту) и тахикардия (более 120 в минуту) — крайне неблагоприятные прогностические признаки. Несмотря на выраженную одышку, больные с лёгочной эмболией предпочитают лежать и не занимают положение ортопноэ, что отличает их от пациентов с одышкой кардиальной природы. Между тем иногда встречают случаи массивной ТЭЛА без существенной одышки, но с симптомами малого СВ: стойкой артериальной гипотензией, тахикардией, бледностью кожных покровов.
У 30% больных с ТЭЛА симптомы малого СВ сочетаются с признаками инфаркта лёгких (плевральные боли, гипертермия, кровохарканье). Это объясняется фрагментацией большого тромбоэмбола и миграцией его частей в дистальные отделы артериального русла, а также предшествующими мелкими ТЭЛА. Анамнез и данные физи-кального исследования позволяют достаточно уверенно заподозрить ТЭЛА у пациентов без тяжёлых сопутствующих заболеваний сердца и лёгких. Внезапное начало болезни с развитием коллапса, боли за грудиной, диффузный цианоз или резкая бледность кожных покровов, набухание и пульсация шейных вен, акцент II тона над лёгочной артерией, быстрое увеличение печени и границ сердца с появлением эпигастральной пульсации указывают на массивный характер поражения артериального русла лёгких. Об этом же свидетельствует значительное увеличение частоты дыхания (свыше 30 в минуту) и пульса (более 110 в минуту).
При сопутствующей сердечно-лёгочной патологии на ТЭЛА указывают внезапное ухудшение состояния, выраженная одышка и тахикардия. Диагноз лёгочной эмболии легче поставить при наличии признаков венозного тромбоза (см. главу 37), но следует иметь в виду, что в 50% случаев ТЭЛА клинические симптомы тромботического поражения системы нижней полой вены отсутствуют, т.е. оно протекает бессимптомно.
Дифференциальная диагностика
Клинические признаки, характерные для ТЭЛА, могут быть обусловлены другими патологическими состояниями. Диапазон диагностических ошибок достаточно широк. Часто возможны как ложно-отрицательные, так и ложноположительные заключения о наличии лёгочной эмболии.
У больных с распространённым эмболическим поражением вас-кулярного русла лёгких чаще всего ошибочно диагностируют инфаркт миокарда. Электрокардиографическое исследование часто не вносит ясности в понимание истинной сути имеющейся патологии, если центральная локализация окклюзии лёгочных артерий сопровождается падением СВ, что приводит к развитию ишемии миокарда. В связи с этим появляется необходимость в регистрации ЦВД и параметров внутрисердечной и лёгочной гемодинамики, что можно осуществить в отделении интенсивной терапии с помощью «плавающего» (баллонного) катетера Суона—Ганца. Для тромбоэмболии характерны повышение давления в малом круге кровообращения и правых отделах сердца, возрастание лёгочного сосудистого сопротивления, снижение СВ и нормальная величина ДЗЛА. Окончательно диагноз тромбоэмболии можно подтвердить только после оценки кровотока в лёгких с помощью радионуклидного сканирования либо рен-тгеноконтрастного исследования лёгочных артерий.
Вместо тромбоэмболии главных лёгочных артерий иногда ошибочно ставят диагноз обширной пневмонии, которая действительно есть у больного, но носит инфарктный характер и чаще развивается на фоне сопутствующей сердечной патологии. Истинная причина происхождения острых симптомов сердечно-лёгочной недостаточности становится ясной только во время ангиопульмонографии.
Исходная кардиальная патология затрудняет клиническую трактовку возникающих симптомов. Во время осмотра необходимо обращать внимание на признаки венозного тромбоза, наличие набухания и пульсации шейных вен, электро- и эхокардиографические симптомы перегрузки правых отделов сердца.
Серьёзные диагностические проблемы могут возникать при мик-соме — доброкачественной опухоли сердца, исходящей из эндокарда, которая может локализоваться в любой его полости. Возникающая вследствие неё острая сердечно-сосудистая и лёгочная недостаточность обусловлена нарушениями внутрисердечного кровотока. За счёт фрагментации миксомы возможна эмболия не только большого, но и малого круга кровообращения. У таких больных отсутствуют признаки периферического венозного тромбоза. Ухудшение состояния большинства из них связано с переменой положения тела. Основные методы обнаружения миксомы — эхо- и ангиокардиография.
В целом гиподиагностика ТЭЛА обусловлена невозможностью правильной интерпретации клинической симптоматики у пациентов, страдающих различными заболеваниями сердца и лёгких и латентно протекающим острым тромбозом системы нижней полой вены.
Под маской лёгочной эмболии могут протекать самые различные заболевания. У лиц с инфарктом миокарда, возникшим на фоне варикозного расширения поверхностных вен или варикотромбофлебита нижних конечностей, часто подозревают ТЭЛА — об этом свидетельствуют явления правожелудочковой недостаточности и сомнительные электрокардиографические данные. Определённую помощь в такой сложной диагностической ситуации может оказать регистрация кривой ДЗЛА. По высоте осцилляции можно косвенно судить выраженности гемодинамических изменений в левом предсердии, возникающих из-за ослабления контрактильности миокарда левого желудочка. При инфаркте правого желудочка повышается правопред-сердное давление и резко ухудшается пропульсивная деятельность сердца. С дифференциально-диагностической целью необходимо использовать весь арсенал методов исследования, имеющийся в кардиологии. Обследование больного с подозрением на ТЭЛА при наличии симптомов коронарной недостаточности следует начинать со скрининговой оценки лёгочного кровотока радионуклидным сканированием. Только так может быть достоверно исключён диагноз массивной лёгочной эмболии.
За ТЭЛА нередко принимают позиционный синдром (синдром длительного раздавливания), так как его обязательный компонент — тяжёлая дыхательная недостаточность, возникающая в ответ на микро-эмболизацию сосудистого русла лёгких. Наличие отёка поражённой нижней конечности и резких болей в ней, симулирующих острый венозный тромбоз, заставляет думать о тромбоэмболической окклюзии центральных лёгочных артерий. Между тем травматический токсикоз протекает на фоне отёка конечности «деревянистого» характера. На задней поверхности ноги видны кровоподтёки. Моча имеет характерный красный оттенок. До развития системной гипотензии возникает анурия. Правильной диагностике способствует тщательно собранный анамнез заболевания.
Тяжёлая бактериальная плевропневмония так же, как и инфаркт лёгкого эмболического генеза, характеризуется сходными клиническими признаками. Рентгенологические изменения также могут совпадать. Доказать тромбоэмболическую причину инфаркта можно только рентгеноконтрастным исследованием лёгочных артерий.
Рентгенологически нетрудно обнаружить пневмо- или гидроторакс, способный стать причиной тяжёлых дыхательных нарушений, но, обследуя подобного больного, необходимо помнить, что экссудатив-ный плеврит и пневмоторакс изредка осложняют течение ТЭЛА.
Гемо- и гидроперикард различного генеза также могут симулировать лёгочную эмболию, вызывая резкий цианоз лица, набухание шейных вен и ухудшение сердечной деятельности. Важными дифференциально-диагностическими критериями служат вынужденное положение больных на правом боку или ортопноэ, увеличение границ сердца, выраженная глухость тонов и отсутствие эпигастральной пульсации, что не характерно для эмболии. Гемодинамически тампонада сердца характеризуется снижением системного АД, наличием парадоксального пульса (ослабление или исчезновение пульсовой волны на вдохе) и падением СВ. Величина давления в правом предсердии равна значению ДЗЛА. Окончательная диагностика возможна с помощью эхокардиографии.
Известны случаи, когда тромбоз верхней полой вены расценивали как ТЭЛА, несмотря на отсутствие выраженной одышки, расширения границ сердца, увеличения печени и наличие расширенных подкожных вен на грудной клетке.
В редких ситуациях неправильно трактуют симптомы септического шока. При нём интоксикация вызывает значительные цир-куляторные и дыхательные расстройства. Истинную причину тяжёлого состояния таких больных можно понять, лишь тщательно изучая историю заболевания и результаты специальных методов исследования.
Заканчивая освещение особенностей дифференциальной диагностики ТЭЛА, вкратце можно констатировать следующее. Анамнеза и данных физикального осмотра обычно вполне достаточно для достоверного диагноза лёгочной эмболии у исходно здоровых лиц с явными признаками острого тромбоза вен нижних конечностей. Симптомы, связанные с внезапным снижением СВ, развитием значительной гипертензии малого круга кровообращения и правожелудочковой недостаточности, указывают на значительный объём эмболического поражения васкулярного русла лёгких и, как правило, на центральную локализацию окклюзии. Наличие тяжёлой сопутствующей сердечно-лёгочной патологии затрудняет распознавание данного заболевания.
В целом следует признать, что зачастую клиническая симптоматика позволяет лишь с большей или меньшей долей вероятности предположить диагноз ТЭЛА и ориентировочно судить о её характере (массивная она или нет). Надёжная нозологическая и топическая диагностика возможна только с помощью современных инструментальных методов исследования.
Как только высказано предположение о наличии ТЭЛА, врач дол-Жен в кратчайшие сроки решить следующие диагностические задачи:
• подтвердить наличие тромбоэмболии;
• установить локализацию ТЭЛА;
• определить объём поражения сосудистого русла лёгких;
• выяснить степень гемодинамических расстройств, возникающих в ответ на тромбоэмболию;
• оценить вероятность рецидива заболевания.
Инструментальная диагностика
Наиболее доступные и широко распространённые методы диагностики ТЭЛА — ЭКГ и бесконтрастная рентгенография.
ЭКГ в большинстве случаев помогает лишь заподозрить распространённую эмболическую окклюзию васкулярного русла лёгких. Возникновение признаков острого «лёгочного сердца» (внезапной перегрузки правого желудочка) обусловлено повышением сосудистого сопротивления и уровнем давления в малом круге кровообращения выше 50 мм рт.ст., что можно объяснить тяжёлыми нарушениями лёгочной перфузии. К этим признакам относят синдром Мак-Гинна-Уайта (появление S^mTj,,), а также смещение переходной зоны (глубокий SVJ6) в сочетании с отрицательным TV1_4.
Центральная локализация эмболической окклюзии в 8 раз чаще сопровождается изменениями, характерными для острой коронарной недостаточности, по сравнению с поражениями долевых и сегментарных ветвей. Остро возникшие ЭКГ-симптомы, обусловленные ТЭЛА, нередко связывают с проявлениями инфаркта задней стенки левого желудочка. С трудностями трактовки данных ЭКГ обычно сталкиваются при обследовании лиц пожилой и старческой возрастных групп с органическими поражениями коронарных артерий.
Эмболия дистальных лёгочных артерий без выраженных нарушений перфузии лёгких и гемодинамики или не проявляется электрокардиографически совсем, или вызывает изменения неспецифического характера.
ЭКГ необходимо использовать во всех случаях, подозрительных на тромбоэмболическую окклюзию лёгочных артерий, так как она позволяет с определённой долей вероятности судить о тяжести гемо-динамической ситуации и помогает в выборе тактики дальнейшего обследования больного. Между тем её диагностические возможности ограничены, отсутствие ЭКГ-изменений не исключает наличия лёгочной эмболии.
Обзорная рентгенография органов грудной клетки также лишена должной диагностической специфичности в отношении ТЭЛА. С одной стороны, острая дилатация правых отделов сердца с расширением путей венозного притока, высокое стояние купола диафрагмы на стороне окклюзии и симптом Вестермарка (обеднение сосудистого рисунка лёгких в зоне острой эмболической обструкции) свидетельствуют о массивном характере эмболического поражения; с другой стороны, все вышеперечисленные изменения могут быть отражением совершенно иной патологии.
Вышеизложенное свидетельствует о недостаточной информативности рутинных методов обследования для установления диагноза лёгочной эмболии. Между тем для решения вопросов лечебной тактики нужна точная информация о локализации и объёме поражения сосудистого русла лёгких, гемодинамических расстройствах и источнике эмболизации. Получить эти данные можно только с помощью специальных методов.
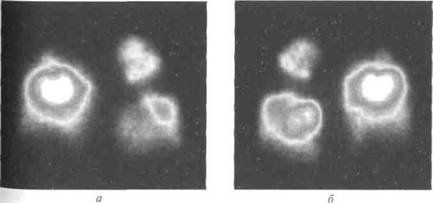
Перфузионное сканирование (сцинтиграфия лёгких), выполняемое после внутривенного введения макросфер альбумина, меченых 99mТс, признано всеми специалистами наиболее адекватным методом скрининга ТЭЛА. Распределение радиоактивного препарата отражает обусловленные эмболической окклюзией артерий изменения лёгочного кровотока (рис. 38-1). В идеале именно с этого метода необходимо начинать обследование больного с подозрением на ТЭЛА. Отсутствие нарушений лёгочного кровотока на перфузионных сцин-тиграммах, выполненных как минимум в двух проекциях (передней и задней), полностью исключает диагноз ТЭЛА.
|
| Рис. 38-1. Перфузионная сцинтиграмма лёгких в передней (а) и задней (б) проекциях. Отмечаются выраженные изменения кровотока в обоих лёгких. |
В отсутствие исходной патологии лёгких и плевры точность ска-нографического диагноза ТЭЛА у пациентов молодого возраста с выявленным периферическим венозным тромбозом достигает 100%. Кроме того, сцинтиграфия позволяет получить количественную информацию об объёме эмболического поражения лёгочного русла.
Радионуклидный метод — незаменимый и безопасный способ контроля за состоянием артериального русла в постэмболическом периоде и оценки эффективности различных лечебных мероприятий. Основной его недостаток — невозможность получения точной информации о состоянии крупных лёгочных артерий. Между тем она чрезвычайно важна для планирования лечебных мероприятий при массивном поражении. С помощью сканирования трудно судить о наличии тромбоэмболии у больных с сопутствующей патологией лёгких. Лучевая нагрузка ограничивает применение сканирования у беременных.
Эхокардиография — неинвазивный метод первичной диагностики ТЭЛА, наглядно демонстрирующий возникновение острого «лёгочного сердца», исключающий патологию клапанного аппарата сердца и миокарда левого желудочка. Её нужно использовать для определения выраженности гипертензии в малом круге кровообращения, оценки структурного и функционального состояния правого желудочка, обнаружения тромбоэмболов в полостях сердца и главных лёгочных артериях, а также для визуализации открытого овального окна. С помощью допплеровского сканирования можно получить развёрнутую информацию об изменениях внутрисердечной гемодинамики не только в остром периоде заболевания, но и в процессе лечения ТЭЛА, а также в отдалённом постэмболическом периоде. Вместе с тем отрицательный результат эхокардиографии ни в коей мере не исключает диагноза лёгочной эмболии. Внедрение в клиническую практику внутрисосудистого ультразвукового сканирования позволит повысить качество визуализации тромбоэмболов в проксимальном сосудистом русле.
Решающую роль в топической диагностике ТЭЛА и оценке гемо-динамических расстройств в малом круге кровообращения играют катетерные методы диагностики.
Рентгеноконтрастное исследование остаётся «золотым стандартом» в топической диагностике лёгочной эмболии. Проведение ангиографии показано при неубедительных результатах сканирования. Серийную ангиопульмонографию выполняют после введения 50-80 мл водорастворимого рентгеноконтрастного препарата по катетеру, установленному в лёгочном стволе. Ангиографический катетер проводят через один из притоков верхней полой вены (обычно чрес-кожно катетеризируют подключичную или внутреннюю яремную вену). При использовании цифровой субтракционной ангиографи-ческой установки, созданной на основе компьютерной технологии, рентгеноконтрастный препарат может быть введён в меньшем объёме в периферические вены. Вместе с тем точность данных такой методики пока уступает разрешающей способности серийной ангио-пульмонографии, выполняемой путём селективной катетеризации лёгочных артерий.
Ангиопульмонография позволяет визуализировать сосудистое русло лёгких, определять локализацию и размер тромбоэмболов, а также характер эмболии (рис. 38-2).
Диагноз ТЭЛА основывается на выявлении прямых ангиографи-ческих признаков: дефектов наполнения и обрывов контрастирования лёгочных сосудов. Центральный дефект наполнения характерен для недавней эмболии. Наличие пристеночного дефекта указывает на длительное нахождение тромбоэмбола в сосуде. Такие ангиогра-фические признаки, как расширение лёгочных артерий, наличие зон олигемии, неравномерное распределение и задержка контрастного вещества в артериальную фазу, нарушения венозного оттока, нельзя считать строго специфичными, хотя они и отражают влияние эмболии на лёгочный кровоток.
Ангиопульмонография даёт возможность характеризовать эмболическое поражение лёгочного артериального русла не только качественно, но и количественно. Для этой цели целесообразно вычисление ангиографического индекса Миллера. Его величина складывается из балльной оценки различной локализации тромбоэмболов (поражение сегментарной ветви лёгочной артерии выражают 1 баллом, левой главной артерии — 7, правой — 9 баллами) и степени нарушения васкуляризации лёгких в каждой из трёх лёгочных зон: верхней, средней и нижней (полное отсутствие контрастированных сосудов в такой зоне оценивают 3 баллами). Общая сумма баллов может составлять от 0 (отсутствие поражения) до 34 (эмболы в обеих главных лёгочных артериях или лёгочном стволе, сосуды обоих лёгких не контрастируются). Количественная характеристика ан-гиопульмонограмм необходима для прогнозирования течения заболевания, разработки адекватной лечебной тактики и оценки результатов лечения.
Обязательная составная часть ангиографического исследования при ТЭЛА — регистрация параметров гемодинамики при катетеризации сосудов малого круга, что необходимо для выяснения функционального состояния сердечно-сосудистой системы. При этом следует определить степень лёгочной гипертензии, величину СВ, состояние сократимости правого желудочка сердца и тяжесть гипоксе-мии с учётом системного АД.
Установление источника эмболизации не менее важно для успешного лечения больных с ТЭЛА. С этой целью выполняют ретроградную илиокаваграфию. Тот же катетер, при помощи которого осуществили ангиопульмонографию, ретроградно проводят из правого предсердия в нижнюю полую вену и её притоки. По нему вводят рент-геноконтрастный препарат. Результаты такого флебографического исследования позволяют определить необходимость и характер профилактического вмешательства на венозной системе (тромбэктомия, перевязка или пликация вен, имплантация фильтрующих устройств). Источником массивной лёгочной эмболии в двух третях случаев становится неокклюзивный тромбоз илиокавального сегмента.
Таким образом, комплексное ангиографическое исследование, включающее регистрацию давления в правых отделах сердца, ангиопульмонографию и ретроградную илиокаваграфию, позволяет решить весь круг диагностических задач при ТЭЛА.
В настоящее время стали использовать методы диагностики лёгочной эмболии с помощью меченых тромботропных средств, КТ, прямой ангиоскопии лёгочных артерий.
Ультразвуковое сканирование надёжно выявляет источник ТЭЛА — тромбоз глубоких вен нижних конечностей. Относительным недостатком метода можно считать затруднения, возникающие при УЗИ илиокавального сегмента. Его тщательный осмотр возможен после специальной подготовки кишечника.
Радионуклидная флебография также может быть использована для диагностики периферического венозного тромбоза. Радиофармпрепарат вводят в вены тыла стопы дистальнее наложенного на уровне лодыжки жгута. Сначала получают флебограммы ног, затем оценивают перфузию лёгких.
Классификация ТЭЛА
В классификации (табл. 38-1) учтены такие факторы, как локализация и распространённость эмболической обструкции, а также состояние гемодинамики. Эти критерии влияют на прогноз и определяют выбор метода лечения. При определении локализации эмболии учитывают её проксимальный уровень, определяющий тяжесть заболевания и тактику лечения. Для ТЭЛА характерно множественное поражение с полной или частичной окклюзией сосудов различного калибра, определяемое на основании оценки степени нарушения перфузии лёгких. Этот показатель оценивают по ангиограммам с помощью ангиографического индекса Миллера и по радионуклидным ска-нограммам с помощью оценки перфузионного дефицита. При лёгкой степени нарушения перфузии их величины — до 16 баллов и 29% соответственно. При таком объёме поражения у исходно здоровых лиц показатели давления в правых полостях сердца и лёгочном стволе не выходят за пределы нормы. Это позволяет считать указанные величины тем пороговым уровнем, превышение которого вызывает возникновение гипертензии в малом круге кровообращения.
Величины ангиографического индекса и перфузионного дефицита 27 баллов и 60% (и выше) характеризуют крайне тяжёлую степень нарушения лёгочной перфузии (критический уровень), при которой распространённость эмболической окклюзии ведёт к значительному снижению СВ, эта степень прогностически наиболее неблагоприятна. При тяжёлой степени, когда ангиографический индекс составляет от 22 до 26 баллов, а перфузионный дефицит от 45 до 59%, обычно нет непосредственной опасности для жизни больного, но персисти-рующая артериальная окклюзия приводит к выраженной хронической лёгочной гипертензии.
При одной и той же распространённости эмболической окклюзии реакция сердечно-сосудистой системы может быть различной. Поэтому в качестве третьего критерия взяты гемодинамические расстройства, их выраженность определяет прогноз. Тяжесть этих расстройств оценивают по результатам измерения давления в правом
Таблица 38-1. Классификационно-оценочные критерии ТЭЛА (по B.C. Савельеву, 1985)
I. Локализация
А. Проксимальный уровень эмболической окклюзии:
• сегментарные артерии;
• долевые артерии;
• главные лёгочные артерии и лёгочный ствол. Б. Сторона поражения:
• левая;
• правая;
• двустороннее
 2018-01-08
2018-01-08 536
536








