Нестероидные противовоспалительные препараты. Классификация. Механизм действия. Примеры. Показания и противопоказания к назначению. Осложнения при назначении НПВС. Особенности назначения НПВС при гастропатиях и анемическом синдроме.
Гормональные препараты. Механизм действия. Примеры. Показания и противопоказания к назначению. Осложнения при приеме гормональной терапии.
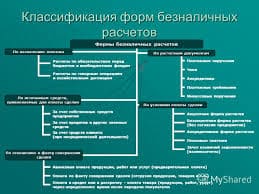
Лекарственные препараты, используемые в ревматологии. Группы (с примерами лекарственных препаратов). Механизмы действия. Показания и противопоказания к назначению.
НЕФРОЛОГИЯ
1. Гломерулонефриты. Определение. Этиология и патогенез (факторы риска, механизмы иммунного поражения). Классификация (этиология, вариант течения, осложнения).
Гломерулонефри́т (также клубо́чковый нефри́т, сокращённо ГН) — заболевание почек, характеризующееся поражением гломерул (клубочков почек). Это состояние может быть представлено изолированной гематурией и/или протеинурией; или как нефритический синдром (не путать с нефротическим синдромом), острая почечная недостаточность, или хроническая почечная недостаточность Они собраны в несколько различных групп — непролиферативные или пролиферативные типы. Диагностирование образца ГН важно, потому что тактика и лечение отличаются в зависимости от типа.
Первичные ГН — те, которые развиваются непосредственно из-за нарушения морфологии почек, вторичные ГН связаны с определёнными инфекциями (бактериальные, вирусные или паразитные микроорганизмы такие как стрептококк группы А), наркотиками, системными заболеваниями (СКВ, васкулиты) или раковыми образованиями.
Классификация.
Клиническая классификация ГН
(Е.М.Тареев, 1958; 1972; ИЕ.Тареева,1988).
По течению: 1.Острый ГН. 2.Подострый (быстропрогрессирующий). ГН.
3. Хронический ГН.
ОГН.
По этиологии: а) постстрептококковый, б) постинфекционный.
По эпидемиологии: а) эпидемические; б) спорадические.
ХГН.
По клиническим формам. Латентная форма (изменения только в моче; периферические отёки отсутствуют, АД не повышено) — до 50% случаев хронического ГН. Гематурическая форма — болезнь Берже, IgA-нефрит (рецидивирующая гематурия, отёки и АГ у 30–50% пациентов) — 20–30% случаев хронического ГН Гипертоническая форма (изменения в моче, АГ) — 20–30% случаев. Нефротическая форма(нефротический синдром — массивная протеинурия, гипоальбуминурия, отёки, гиперлипидемия; АГ нет) — 10% случаев хронического ГН. Смешанная форма(нефротический синдром в сочетании с АГ и/или гематурией и/или азотемией) — 5% случаев хронического ГН.
По фазам. Обострение (активная фаза, рецидив) — появление нефритического или нефротического синдрома. Ремиссия (неактивная фаза) — улучшение или нормализация экстраренальных проявлений (отёков, АГ), функций почек и изменений в моче.
По патогенезу. Первичный ГН (идиопатический). Вторичный ГН, ассоциированный с общим или системным заболеванием, устанавливается при выявлении причинного заболевания (системная красная волчанка, ревматоидный артрит, болезнь Шонляйн-Геноха, бактериальный эндокардит и другие).
Быстропрогрессирующий гломерулонефрит
Различают идиопатический БПГН и синдром БПГН, развивающийся при обострении ХГН ― «по типу БПГН». Дифференциальный диагноз между этими вариантами возможен по данным биопсии.
Морфологическая классификация ГН
.1. Диффузный пролиферативный ГН. 2.ГН с «полулуниями» (подострый, быстропрогрессирующий). 3. Мезангиопролиферативный ГН. 4. Мембранозный ГН. 5. Мембрано-пролиферативный, или мезангиокапиллярный ГН. 6.ГН с минимальными изменениями или липоидный нефроз. 7.Фокально-сегментарный гломерулосклероз. 8. Фибропластический ГН.
Диффузный пролиферативный ГН соответствует острому гломерулонефриту, ГН с «полулуниями» — быстропрогрессирующему ГН, прочие морфологические формы — хроническому ГН. При отсутствии заболеваний, которые могли быть причиной развития ГН, устанавливается диагноз первичного ГН.
Патогенез
Это аутоиммунное заболевание, при котором в клубочки почек приносятся из крови иммунные комплексы, которые повреждают клубочки, вызывая в них воспаление. Хронический гломерулонефрит является наиболее частой причиной хронической почечной недостаточности. Ввиду того, что процесс аутоиммунный, заболевание неуклонно прогрессирует. Чаще встречается у мужчин до 40 лет. В детском возрасте может сопровождаться повышением АД до 130/90, носовыми кровотечениями и болями в спине.
механизмы иммунного поражения
Иммунные механизмы развития хронического гломерулонефрита (по Рябову С.И. 2000)
Иммунные механизмы развития острого пролиферативного гломерулонефрита (по Рябову С.И. 2000 г).
Примечание: АГ – антиген, АТ – антитело, ИК – иммунный комплекс.
Иммунный ответ на чужеродный или собственный АГ
1. Первичные иммунные
- Антительный (вызывается антителами к базальной мембране клубочков). Экстракаппиллярный, синдром Гудпасчера, 1%
- Иммунокомплексный (ИК образуются местно или оседают из кровотока) Может быть идиопатический, постстрептококковый, проявление системного заболеваня) 70%
- иммунонегативный (присутствие антител к цитоплазме нейтрофилов) 30%
2. Вторичные иммунные
- активация воспалительных медиаторов
(после первичной атаки)
Этиология
инфекционные заболевания, среди которых наиболее часто развивается постстрептококковый гломерулонефрит, реже причиной заболевания могут стать другие бактериальные, вирусные и паразитарные инфекции. Механизм поражения имеет иммунный характер и не связан с прямым действием инфицирующих агентов. Поэтому гломерулонефрит развивается как правило через несколько недель после перенесенной инфекции;
- токсические факторы (органические растворители, алкоголь, наркотики, ртуть, некоторые лекарственные препараты);
- системные заболевания различной природы: системная красная волчанка, узелковый периартериит, болезнь Шенлейн - Геноха, синдром Гудпасчера и другие васкулиты, амилоидоз;
- наследственные
Осложнения заболевания.
Гипертонический криз, эклампсия, острая левожелудочковая недостаточность или ОПН (при высокой активности ГН), гиповолемический нефротический криз,интеркуррентные инфекции, редко — инсульт, сосудистые осложнения (тромбозы, инфаркты, отёк мозга).
Острый гломерулонефрит. Формулировка диагноза. Клиническая картина. План обследования для постановки окончательного диагноза. Исходы.
Острый гломерулонефрит - заболевание инфекционно-аллергической природы с преимущественным поражением капилляров обеих почек. Распространен повсеместно. Чаще болеют в возрасте 12-40 лет, несколько чаще мужчины. Возникает в странах с холодным и влажным климатом, сезонное заболевание.
Формулировка диагноза
При оформлении диагноза острого нефрита указывается его клиническая форма.
Пример формулировки диагноза
1. Острый гломерулонефрит, нефротическая форма.
2. Острый гломерулонефрит с изолированным мочевым синдромом.
Клиническая картина
Острый гломерулонефрит характеризуется тремя основными симптомами - отечным, гипертоническим и мочевым. В моче находят главным образом белок и эритроциты. Количество белка в моче обычно колеблется от 1 до 10 г/л, но нередко достигает 20 г/л и более. Однако высокое содержание балка в моче отмечается лишь в первые 7-10 дней, поэтому при позднем исследовании мочи протеинурия чаще оказывается невысокой (менее 1 г/л). Небольшая протеинурия в ряде случаев может быть с самого начала болезни, а в некоторые периоды она даже может отсутствовать. Небольшие количества белка в моче у больных, перенесших острый нефрит, наблюдаются долго и исчезают только через 3-6, а в ряде случаев даже 9-12 мес от начала заболевания.
Гематурия - обязательный и постоянный признак острого гпомерулонефрита; в 13-15% случаев бывает макрогематурия, в остальных случаях - микрогематурия, иногда количество эритроцитов может не превышать 10-15 в поле зрения. Цилиндрурия - не обязательный симптом острого гпомерулонефрита. В 75% случаев находят единичные гиалиновые и зернистые цилиндры, иногда встречаются эпителиальные цилиндры. Лейкоцитурия, как правило, бывает незначительной, однако иногда обнаруживают 20-30 лейкоцитов и более в поле зрения. При этом всегда все же отмечается количественное преобладание эритроцитов над лейкоцитами, что лучше выявляется при подсчете фирменных элементов осадка мочи с помощью методик Каковского - Аддиса, Де Альмейда - Нечипоренко.
Олигурия (400-700 мл мочи в сутки) - один из первых симптомов острого нефрита. В некоторых случаях в течение нескольких дней наблюдается анурия (острая почечная недостаточность). У многих больных в точение первых нескольких дней заболевания отмечается незначительная или умеренная азотемия. Часто при остром гломерулонефрите уменьшаются содержание гемоглобина и число эритроцитов в периферической крови. Это связано с гидремией (повышенным содержанием воды в крови), а также может быть обусловлено истинной анемией в результате влияния инфекции, приведшей к развитию гломерупонефрита (например, при септическом эндокардите.
Часто определяется повышенная СОЭ. Количество лейкоцитов в крови, как и температурная реакция, определяются начальной или сопутствующей инфекцией (чаще температура нормальная и нет лейкоцитоза).
Большое значение в клинической картине острого гломерулонефрита имеют отеки, которые служат ранним признаком заболевания у 80-90% больных; располагаются они преимущественно на лице и вместе с бледностью кожи создают характерное "лицо нефритика". Часто жидкость накапливается в полостях (плевральной, брюшной, полости перикарда). Прибавка массы тела за короткое время может достигать 15- 20 кг и более, но через 2-3 нед отеки обычно исчезают. Одним из кардинальных симптомов острого диффузного гпомерулонефрита является артериальная гипертензия, наблюдавшаяся у 70-90% больных. В большинстве случаев АД не достигает высоких уровней (180/120 мм рт. ст.). У детей и подростков повышение АД бывает реже, чем у взрослых. Остро возникшая артериальная гипертензия может привести к развитию острой сердечной недостаточности, особенно левожелудочковой. Позднее возможно развитие гипертрофии левого желудочка сердца. При обследовании определяется расширение границ сердечной тупости, что может быть обусловлено накоплением транссудата в полости перикарда и гипертрофией миокарда. Нередко выслушиваются функциональный систолический шум на верхушке, акцент II тона на аорте, иногда ритм галопа: в легких - сухие и влажные хрипы. На ЭКГ могут наблюдаться изменения зубцов R и Т в стандартных отведениях, нередко глубокий зубец Q и несколько сниженный вольтаж комплекса ORS.
Артериальная гипертензия при остром гломерулонефрите может сопровождаться развитием эклампсии, но уремии при этом нет. Эклампсию правильнее считать.острой энцефалопатией, так как она обусловлена артериальной гипертензией и отеками (гиперволемический отек мозга). Несмотря на тяжелую клиническую картину экламптических припадков, они редко кончаются смертью и проходят большей частью бесследно.
Различают две наиболее характерные формы острого гломерулонефрита. Циклическая форма начинается бурно. Появляются отеки, одышка, головная боль, боль в поясничной области, уменьшается количество мочи. В анализах мочи - высокие цифры протеинурии и гематурии. Повышается АД. Отеки держатся 2-3 нед. Затем в течении болезни наступает перелом: развивается полиурия и снижается АД. Период выздоровления может сопровождаться гипостенурией. Однако нередко при хорошем самочувствии больных и практически полном восстановлении работоспособности могут длительно, месяцами, наблюдаться небольшая протеинурия (0,03- 0,1 г/л) и остаточная гематурия. Латентная форма встречается нередко, и диагностика ее имеет большое значение, так как часто при этой форме заболевание становится хроническим. Эта форма гломерулонефрита характеризуется постепенным началом без каких-либо выраженных субъективных симптомов и проявляется лишь небольшой одышкой или отеками на ногах. В таких случаях гломерулонефрит удается диагностировать только при систематическом исследовании мочи. Длительность относительно активного периода при латентной форме заболевания может быть значительной (2-6 мес и более).
Острый гломерулонефрит может сопровождаться нефротическим синдромом. Всякий острый гломерулонефрит, не закончившийся бесследно в течение года, нужно считать перешедшим в хронический. Следует помнить, что в ряде случаев остро начавшийся диффузный гломерулонефрит может принять характер подострого злокачественного экстракапиллярного гломерулонефрита с бурно прогрессирующим течением.
Диагностика.
При диагностике острого гломерулонефрита учитывается наличие типичных клинических синдромов, изменений в моче, биохимическом и иммунологическом анализе крови, данные УЗИ и биопсии почки.
Общий анализ мочи характеризуется протеинурией, гематурией, цилиндрурией. Для пробы Зимницкого типично уменьшение количества суточной мочи и повышение ее относительной плотности. Проба Реберга при остром гломерулонефрите отражает снижение фильтрационной способности почек.
Изменения биохимических показателей крови могут включать гипопротеинемию, диспротеинемию (уменьшение альбуминов и увеличение концентрации глобулинов), появление СРБ, и сиаловых кислот, умеренную гиперхолестеринемию и гиперлипидемию, гиперазотемию. При исследовании коагулограммы определяются сдвиги в свертывающей системе – гиперкоагуляционный синдром.
Иммунологические анализы позволяют выявить нарастание титра АСЛ-О, антистрептокиназы, антигиалуронидазы, антидезоксирибонуклеазы В; повышение содержания IgG, IgM, реже IgА; гипокомплементемию СЗ и С4. УЗИ почек при остром гломерулонефрите обычно показывает неизмененные размеры органов, уменьшение эхогенности, снижение скорости клубочковой фильтрации.
Показаниями к проведению биопсии почки служат необходимость дифференциации острого и хронического гломерулонефрита, быстропрогрессирующее течение заболевания. При остром гломерулонефрите в нефробиоптате определяются признаки клеточной пролиферации, инфильтрация клубочков моноцитами и нейтрофилами, наличие плотных депозитов иммунных комплексов и др. При гипертензивном синдроме необходимо проведение исследования глазного дна и ЭКГ.
Исход
Может наступить полное выздоровление. Смертельный исход в остром периоде заболевания бывает редко. Переход острого гломерулонефрита в хроническое заболевание наблюдается приблизительно в1/3 случаев. В связи с применением кортикостероидных гормонов прогноз теперь значительно улучшился. В остром периоде больные нетрудоспособны и должны находиться в стационаре. При типичном течении через 2-3 мес может наступить полное выздоровление: перенесшие заболевание могут возвратиться к трудовой деятельности даже при наличии умеренного мочевого синдрома или остаточной альбуминурии. Лица, перенесшие острый гломерулонефрит, подлежат диспансерному наблюдению, так как клиническое выздоровление нередко может быть кажущимся. Во избежание рецидивов заболевания особое внимание следует уделять борьбе с очаговой инфекцией. Необходимо в течение года избегать работы, связанной с охлаждением, во влажной среде.
Острый гломерулонефрит. Лечение: цель, показания к госпитализации, режим, диета. Медикаментозная терапия (этиотропная, патогенетическая и симптоматическая), лечение осложнений. Обучение больного. Профилактика. Прогноз.
Цель лечения.
При ОГН: достижение выздоровление, устранение осложнений.
Показания к госпитализации
В зависимости от степени тяжести, особенностей течения заболевания и характера сочетанной патологии.
На амбулаторном этапе важно заподозрить активный ГН и направить пациента на стационарное лечение в терапевтическое или нефрологическое отделение. При наличии или угрозе осложнений госпитализация осуществляется по неотложным показаниям, в остальных случаях – в плановом порядке. До госпитализации в стационар пациенту даются рекомендации по диете, режиму, проводятся консультации узких специалистов. При острой инфекции назначается антимикробная терапия.
Режим
Назначаются постельный режим и диета.
диета.
Резкое ограничение поваренной соли в пище (не более 1,5- 2 г/сут) уже само по себе может приводить к усиленному выделению воды и ликвидации отечного и гипертонического синдромов. В первое время назначают сахарные дни (по 400 - 500 г сахара в сутки с 500-600 мл чая или фруктовых соков). В дальнейшем дают арбузы, тыкву, апельсины, картофель, которые обеспечивают почти полностью безнатриевое питание.
Длительное ограничение потребления белков при остром гломерулонефрите недостаточно обосновано, так как задержки азотистых шлаков, как правило, не наблюдается, а предполагаемое иногда повышение АД под влиянием белкового питания не доказано. Из белковых продуктов лучше употреблять творог, а также яичный белок. Жиры разрешаются в количестве 50-80 г/сут. Для обеспечения суточной калорийности добавляют углеводы. Жидкости можно потреблять до 600- 1000 мл/сут.
Медикаментозная терапия
Этиологическая терапия
Показана при установлении причины заболевания, ее профилактический эффект на развитие ОГН не доказан. При наличии очага инфекции или острого инфекционного заболевания назначают антибиотики внутрь. Устранение хронических инфекций, в том числе ассоциированных с MRSA способствует более быстрому разрешению нефрита. При стрептококковой инфекции — пенициллин V внутрь по 500000 ЕД 6-8 раз в 5-7 дней, безопасен при беременности, но необходима оценка преимуществ и риска; амоксициллин 500–750 мг внутрь 2 раза в сутки 5–7 дней, цефалексин по 750–500 мг 2 раза в сутки 10 дней (детям по 50 мг/кг/сут в два приёма 10 дней), в стационаре при наличии персистирующей инфекции – бензилпенициллин по 0,5–1 млн ЕД 6 раз в сутки в/м 10 дней. При синуситах, пневмонии препараты выбора — амоксициллин 500–750 мг внутрь 2 раза в сутки 5–7 дней, доксициклин при остром бронхите 150 мг 1 раз в сутки 5–7 дней, цефаклор 500 мг 2 раза в сутки 7 дней (детям 40 мг/кг/сут в 2 приёма 7 дней). При аллергии на бета-лактамные антибиотики назначают ЛС из группы макролидов: эритромицин 250 мг 4 раза в сутки 10 дней, азитромицин 250–500 мг 1 раз в сутки 4 дня B, рокситромицин 150 мг 2 раза в сутки 7 дней.
Патогенетическая терапия
Т. е. воздействие на механизмы развития заболевания. К патогенетическим методам относятся: лечение нестероидными противовоспалительными средствами, иммунодепрессантная терапия, антикоагулянтная и антиагрегантная терапия, лечение аминохинолиновыми соединениями, терапия глюкокортикостероидами.
Иммуносупрессивная терапия
Рекомендация 5. При высокоактивном течении ОГН (нефротический синдром, быстропрогрессирующая почечная недостаточность, наличие более 30% полулуний в биоптате) предлагается терапия глюкокортикостероидами. При быстропрогрессирующем течении ОГН и/или выявлении более 30% полулуний в биоптате почки предлагается проведение «пульс-терапии» метилпреднизолоном в соответствии с подходами к лечению быстропрогрессирующего и полулунного ГН. При сохраняющемся более 2 недель нефротическом синдроме, стабильно повышенном уровне креатинина (без тенденции к дальнейшему нарастанию и нормализации) и при невозможности проведения биопсии почки рекомендуется терапия преднизолоном внутрь в дозе 1 мг/кг/сут (2/3 дозы в утренний прием после еды, 1/3 дозы в дневной прием после еды) в течение 1-2 месяцев. В отдельных наблюдениях подобных групп пациентов с ОГН применение глюкокортикостероидов способствовало положительной динамике клинической картины, однако рандомизированные клинические исследования, доказывающие эффективность такого подхода при ОГН, отсутствуют.
Симптоматическая терапия
Антигипертензивная терапия: При АГ — ингибиторы АПФ/БРА в качестве монотерапии или в сочетании с блокаторами кальциевых каналов недигидропиридинового ряда или пролонгированных форм дигидропиридинового ряда. Диуретики при АГ: фуросемид (лазикс) 20-40 мг, при неэффективности на дозе 40 мг назначить другой препарат, детям 0.5-1 мг/кг; при отёках 40-80 мг внутрь с повышением дозы на 20-40 мг через каждые 6 час до эффективного диуреза (не более 200 мг за 1 прием), затем дозу можно повторять.
Иммунодепрессанты и глюкокортикоиды при ОГН не используют; эффективность антигистаминных ЛС, препаратов кальция, аскорбиновой кислоты, рутина и антиаггрегантов в контролируемых исследованиях не доказана.
 2018-01-21
2018-01-21 699
699