И.Е.Корнеева, В.Ю.Смольникова
Частота бесплодных браков в России колеблется от 8 до 17% и не имеет тенденции к снижению. В структуре причин нарушения репродуктивной функции у женщин доля больных с генитальным эндометриозом (ГЭ) составляет около 40%.
Эндометриоз определяют как гормонально-зависимое заболевание, развивающееся на фоне нарушений иммунного гомеостаза, сущность которого заключается в разрастании ткани, сходной по своему строению и функции с эндометрием, находящимся за пределами границ нормального расположения слизистой оболочки матки. Несмотря на то что уже более 100 лет патогенез заболевания интенсивно изучается, ГЭ во многом продолжает оставаться «загадкой». До настоящего времени обсуждаются теории его возникновения. При этом большинство исследователей предполагают, что для развития заболевания необходимо хотя бы три условия: ретроградный ток менструальной крови, наличие в этой крови жизнеспособных клеток эндометрия, их прикрепление к брюшине с последующей имплантацией и пролиферацией.
Несмотря на многочисленные исследования, посвященные изучению патогенеза ГЭ, до настоящего времени не существует однозначного ответа на вопросы, в чем именно заключается причина нарушения репродуктивной функции у данного контингента больных и почему при одинаковой стадии развития патологического процесса так различна клиническая картина заболевания.
Патогенез бесплодия при ГЭ связывают с механическими, эндокринными, перитонеальными, иммунологическими факторами. При этом степень механических повреждений определяется стадией развития заболевания, сочетанием с другими патологическими процессами в организме, а также состоянием периферических органов-мишеней. Имеются данные о нарушениях функционального состояния системы гипоталамус-гипофиз-яичник, о чем свидетельствуют изменения ритма и уровня секреции гонадотропных и стероидных гормонов в зависимости от локализации ГЭ и стадии его рас-
Бесплодный брак
пространения. Предполагают, что роль других указанных факторов реализуется через систему иммунного гомеостаза. По мнению ряда исследователей, длительная экспозиция компонентами менструального содержимого вызывает активацию системы локального иммунитета и приводит к изменению свойств перитонеальной жидкости, в результате чего создаются условия, приводящие к увеличению вероятности появления, разрастания и выживания эндометриоидных гетеро-топий в нетипичных местах. Происходящий одновременно процесс изменения функции базофильных лейкоцитов перитонеальной жидкости приводит к нарушению процессов овуляции и возникновению феномена неовулирующего фолликула. Таким образом, разнонаправленные изменения параметров клеточного иммунитета в перитонеальной жидкости способствуют выживанию попавших в брюшную полость клеток эндометрия как из-за снижения эффективности защитных клеточных реакций, так и благодаря повышению выработки факторов, усиливающих рост и размножение клеточных элементов. Эти процессы служат благоприятным фоном для реализации основных патогенетических механизмов развития ГЭ.
Диагностика ГЭ в амбулаторных условиях основывается на изучении особенностей клинической картины заболевания (наличие дисменореи, диспареунии, бесплодия, нарушений менструального цикла), данных гинекологического исследования, а также результатов ультразвукового исследования (УЗИ) органов малого таза и гистеросальпингографии (ГСГ). Однако результаты многочисленных работ, посвященных изучению ГЭ, свидетельствуют о том, что указанных данных недостаточно для подтверждения диагноза и определения стратегии лечения. Например, дисменорея, являющаяся наиболее типичным симптомом ГЭ, также часто встречается не только при трубно-перитонеальном бесплодии, но и в группе здоровых фертильных женщин. Показано, что характер и интенсивность болевого синдрома при ГЭ зависят от типа личности больных, а терапия плацебо устраняет болезненные менструации у 41% женщин.
До настоящего времени не удалось разработать специфических и чувствительных маркеров, позволяющих на основании результатов скринирующих исследований установить диагноз ГЭ.
Таким образом, на этапе амбулаторного обследования не существует ни одного патогномоничного клинико-лабора-торного признака ГЭ. Верификация диагноза возможна лишь
Современные подходы к лечению бесплодия, обусловленного генитальным эндометриозом 205
при прямом визуальном осмотре органов малого таза с помощью лапароскопии. Эндоскопическое обследование позволяет оценить стадию распространения патологического процесса в соответствии с классификацией, принятой в настоящее время, и произвести термодеструкцию очагов эндометриоза или их иссечение. После проведения хирургического лечения при отсутствии органических поражений маточных труб и выраженного спаечного процесса в малом тазу беременность наступает в 30-52% случаев, а повторная лапароскопия не оправдывает надежд на восстановление фертильности у данной категории больных. При этом не существует четкой зависимости между вероятностью наступления беременности, степенью распространения и локализацией эндометрио-идных поражений.
Особенности гисто- и патогенеза ГЭ позволили сформулировать и обосновать для применения в широкой клинической практике двухэтапную концепцию ведения данного контингента больных, согласно которой лечение бесплодия при ГЭ целесообразно начинать как можно раньше. Оно должно включать в себя две составляющие: разрушение эндометрио-идных гетеротопий как фактора, поддерживающего функционирование порочного круга и усугубляющего течение заболевания, а также последующее лечебное воздействие, направленное на прекращение поступления жизнеспособных клеток эндометрия в брюшную полость в течение периода времени, достаточного для ликвидации или уменьшения нарушений иммунного гомеостаза как одного из основных механизмов возникновения и развития ГЭ.
Медикаментозная терапия ГЭ требует индивидуального подхода к каждой пациентке в зависимости от ее возраста, особенностей клинической картины заболевания, а главное конечной цели лечения бесплодия, которой является наступление беременности. Необходимое условие' эффективного медикаментозного воздействия — временное и обратимое угнетение активности гипоталамо-гипофизарно-яичниковой системы с помощью препаратов, обладающих свойствами антигормонов, наиболее эффективными из которых являются аналоги гонадотропных рилизинг-гормонов (аГн-РГ). В настоящее время аГн-РГ наиболее часто используются в клинической практике ввиду того, что практически не имеют противопоказаний. Однако в связи с развитием гипоэстрогенно-го состояния на фоне лечения и, как следствие, остеопороза, наиболее целесообразно применять их не более 6 мес. Частота наступления беременности при использовании аГн-РГ ко-
206 3. Бесплодный брак
леблется от 35 до 70%, при этом характер побочных действий указанных соединений, их степень влияния на состояние соматического здоровья, обменные процессы и систему гемостаза минимальны.
Одним из аналогов естественного ГнРГ является дифере-лин — препарат, производимый компанией Beaufour Ipsen (Франция). Диферелин был первым препаратом в форме пролонгированного высвобождения, ставшим доступным для клинической практики в 1986 г. При длительном ежедневном введении или применении депонированной формы диферелин вызывает стойкое подавление гонадотропной функции аденогипофиза со снижением уровней гонадотроп-ных гормонов и стероидогенной активности яичников, вызывая стойкий, но полностью обратимый в течение 80—120 дней после прекращения действия препарата кастра-ционный эффект.
Стратегия послеоперационного лечения больных с ГЭ заключается в назначении депо-формы препарата в дозе 3,75 мг с 1—2-го или 20—21-го дня менструального цикла, следующего за лечебно-диагностической лапароскопией. Длительность медикаментозного лечения определяется индивидуально и колеблется от 3 до 6 мес. с кратностью введения диферели-на 1 раз в 28 дней (рис. 1).

|
| Рис. 1. Комбинированное лечение эндометриоза: послеоперационная терапия |
Дооперационное назначение препарата оправдано у некоторых категорий больных, первой из которых являются пациентки с тяжелым течением заболевания при условии ранее верифицированного диагноза и предстоящим повторным хи-
Современные подходы к лечению бесплодия, обусловленного генитальным эндометриозом 207
рургическим вмешательством. Вторая категория — это женщины, у которых при лапароскопии, произведенной для выявления причины бесплодия и оценки состояния репродуктивных органов, выявляются 3—4 стадии распространения ГЭ, выраженный спаечный процесс с вовлечением петель кишечника, а также другие сочетанные патологические изменения органов малого таза. В этих случаях выполнение органо-сохраняющих операций представляет значительные сложности. Оперативное вмешательство может нанести непоправимый вред репродуктивной системе: привести к серьезным осложнениям общехирургического характера, потере репродуктивных органов, значительно осложнить дальнейшую тактику ведения больной вплоть до лишения шансов на восстановление репродуктивной функции. В рассмотренной ситуации представляется целесообразным ограничиться диагностическим хирургическим вмешательством с последующим назначением депонированной формы диферелина в течение 3 мес. и повторным хирургическим вмешательством в необходимом объеме на фоне медикаментозной псевдоменопаузы. Вопрос о продолжении назначения диферелина в послеоперационном периоде решается индивидуально. Результаты клинических исследований свидетельствуют о явной пользе последующего медикаментозного воздействия у данного контингента больных (рис. 2).

|
| Рис. 2. Комбинированное лечение эндометриоза: предоперационная терапия |
Однако даже после комбинированной терапии не исключены рецидивы заболевания, но их частота может быть значительно меньше при проведении медикаментозного лечения
208 3. Бесплодный брак
сразу после операции. Полагают, что послеоперационное лечение наряду с положительным влиянием на состояние иммунного гомеостаза организма женщины позволяет ликвидировать микроскопические эндометриоидные гетеротопии, не удаленные во время операции.
Целесообразность проведения повторной лапароскопии у пациенток с ГЭ определяется рецидивом клинических проявлений заболевания, а не наличием бесплодия. Данные повторной лапароскопии свидетельствуют о том, что рецидив ГЭ через 12—16 мес. после окончания медикаментозного лечения возникает у 91% женшин. Причем интенсивность ре-цидивирования у половины из них прямо пропорциональна степени распространения ГЭ при первом обследовании. Однако повторные курсы медикаментозной терапии ГЭ эффективны лишь в 17% случаев.
Обобщая данные литературы о возможностях восстановления репродуктивной функции у женщин с ГЭ можно заключить, что лечение этого заболевания должно быть начато как можно раньше после подтверждения диагноза. Наиболее перспективным в плане восстановления репродуктивной функции признан двухэтапный метод лечения ГЭ (хирургическое и медикаментозное).
Изучение накопленной частоты наступления беременности после окончания медикаментозного лечения позволило обосновать наиболее целесообразный период ожидания наступления беременности, а именно первые 6—12 мес. после восстановления регулярного менструального цикла (см. рис. 3). Отсутствие беременности в течение указанного времени является показанием к дальнейшему лечению в программах вспомогательных репродуктивных технологий (ВРТ).
Развитие метода экстракорпорального оплодотворения ооцитов и переноса эмбрионов в полость матки женщины (ЭКО и ПЭ) наметило новый подход к лечению бесплодия при ГЭ. В настоящее время метод ЭКО и ПЭ все чаще используется для достижения беременности у данного контингента больных. При использовании в схемах индукции суперовуляции предварительной десенситизации гипофиза а-ГнРГ частота наступления беременности у женщин с ГЭ составляет 40% на 1 перенос эмбрионов в полость матки. Вероятность наступления беременности у женщин с бесплодием при ГЭ в циклах ВРТ зависит от локализации и стадии распространения генитального эндометриоза, вовлеченности в патологический процесс яичников и их способности адекватно реаги-
| Современные подходы к лечению бесплодия, обусловленного генитальным эндометриозом 209 |
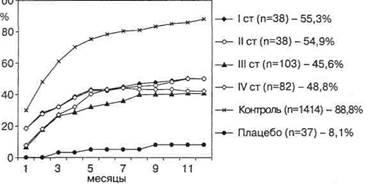
Рис. 3. Накопленная частота наступления беременности в течение первого года ожидания зачатия (Волков Н.И., 1996)
ровать на проведение гонадотропной стимуляции, количества, интенсивности дробления и способности к имплантации перенесенных в полость матки женщины эмбрионов.
В настоящее время показано, что эффективность реализации программ ВРТ у пациенток с бесплодием и ГЭ зависит от полноценности проведения всех предшествующих этапов лечения. При этом факторами, повышающими частоту наступления беременности являются: 2-этапное комбинированное лечение заболевания вне зависимости от стадии его распространения до проведения программы ЭКО и ПЭ, отказ от выжидательной тактики и применение ВРТ непосредственно после завершения лечения женщин старше 37 лет, со сниженными функциональными резервными возможностями яичников, при сочетании наружного генитального (НГЭ) с аде-номиозом, использовании метода интрацитоплазматической инъекции сперматозоида в ооцит (ИКСИ) при сложной клинической ситуации.
При тяжелых стадиях заболевания, возрасте женщины старше 35 лет, резекции яичников в анамнезе, сочетанных нарушениях репродуктивной системы наиболее целесообразно использовать методы ВРТ непосредственно после завершения лечения НГЭ. Наступление беременности не является окончательным параметром эффективности программы ЭКО и ПЭ, так как беременность может осложняться прерыванием, прекращением развития плода, внематочной беременностью. Поэтому только нормально протекающая беременность,
Бесплодный брак
своевременные роды и рождение здорового ребенка являются объективным критерием эффективности лечения.
ГЭ любой локализации и стадии распространения оказывает негативное влияние на все этапы реализации программы ЭКО и ПЭ, которое заключается в снижении активности процессов фолликуло- и оогенеза при проведении гонадотроп-ной стимуляции, оплодотворяемости ооцитов и интенсивности дробления эмбрионов.
Показано, что НГЭ I—II стадии распространения оказывает наименее выраженное влияние, в то время как с увеличением тяжести заболевания ухудшаются результаты в отношении не только количества, но и качества ооцитов и эмбрионов. В группе женщин с НГЭ III стадии распространения, у которых оперативное вмешательство на яичниках ограничивалось только коагуляцией эндометриоидных гетеротопий, значительно снижены показатели фолликуло- и оогенеза даже при нормальных базальных значениях ФСГ в плазме крови. У женщин с НГЭ IV стадии распространения и резекцией яичников в анамнезе снижены как их функциональная активность, так и резервные возможности, что выражается в неспособности адекватно реагировать на проводимую гонадотроп-ную стимуляцию. Очевидно, это связано не только с причиной и объемом произведенного ранее оперативного вмешательства, приводящего к количественному дефициту фолликулов, но и отрицательным влиянием ряда факторов на гона-дотропин-обусловленную регуляцию фолликулогенеза. Исследования подтверждают, что оперативное вмешательство на яичниках у больных с НГЭ должно проводиться в высококвалифицированном медицинском учреждении, с использованием максимально щадящего объема и обязательным последующим назначением адекватной медикаментозной терапии. Временной промежуток между проведенным оперативным вмешательством и последующим проведением ЭКО и ПЭ должен быть сокращен у таких женщин до минимума.
В группе женщин с НГЭ и аденомиозом параметры фолликуло-, оогенеза и раннего эмбриогенеза значительно снижены в сравнении с группой женщин, имеющих НГЭ I—II стадии распространения. Возможно, что патогенетические механизмы, обусловившие развитие аденомиоза, ведут к значительному снижению функциональной активности яичников у таких женщин. О неудовлетворительном качестве ооцитов, полученных у женщин с аденомиозом, свидетельствуют низкая интенсивность дробления развившихся в результате оплодотворения эмбрионов и небольшое количество пе-
Современные подходы к лечению бесплодия, обусловленного генитальным эндометриозом 211
ренесенных эмбрионов в полость матки, в том числе и с соответствующей дню культивирования интенсивностью дробления, что отражается на показателях имплантации. Кроме того, возможности имплантации эмбрионов при аденомиозе ограничены наличием патологических анатомо-физиологичес-ких и рецепторных особенностей эндометрия. У пациенток данной группы выявляются самые высокие репродуктивные потери, что вероятно обусловлено нарушением функциональной активности матки в связи с локализацией в ее стенках эндометриоидных гетеротопий, приводящих к самопроизвольному прерыванию беременности.
Обобщение данных литературы, а также анализ собственного клинического опыта позволяют считать обоснованным алгоритм восстановления репродуктивной функции пациенток с бесплодием при ГЭ, позволяющий повысить эффективность лечения в 1,5 раза.
В заключение необходимо отметить, что при лечении любых форм бесплодия клиницист сталкивается с проблемой выбора наиболее оптимального способа лечения, который должен определяться клинико-патогенетической формой заболевания, установленной на основании прямого визуального осмотра органов малого таза с помощью лапароскопии. В подавляющем большинстве случаев восстановление репродуктивной функции при бесплодии — сложный многоступенчатый процесс, где врачу надлежит принимать решение на основе критического анализа различных аспектов заболевания у каждой конкретной пациентки. При этом не следует увлекаться какими-либо отдельными видами лечения, зачастую бесполезными, и пытаться восстановить естественную фер-тильность женщины с помощью длительной консервативной терапии или повторных хирургических вмешательств. Наилучших результатов удается добиться при адекватном применении комбинированного индивидуально подобранного лечения и своевременном использовании методов ВРТ. Программа ЭКО и ПЭ, являясь одним из возможных методов лечения бесплодия, позволяет почти при всех формах нарушения репродуктивной функции и условии своевременного применения увеличить частоту наступления беременности в 1,5—2 раза. Однако максимальная результативность лечения может быть достигнута только в определенный промежуток времени, каким, согласно клиническим исследованиям, являются первые 2—3 года от момента обращения бесплодной супружеской пары. При более длительной терапии репродуктивная система женщины утрачивает способность адекватно
Бесплодный брак
реагировать на любое воздействие, будь то хирургическое или лекарственное, даже в программах ВРТ, в связи с чем вероятность наступления беременности является крайне низкой.
Мы надеемся, что приведенные нами алгоритмы восстановления репродуктивной функции окажутся полезными для врачей широкой клинической практики и позволят добиться наступления беременности у подавляющего большинства больных с бесплодием и ГЭ.
 2017-11-01
2017-11-01 336
336








