Острый геморрагический синдром
Нарушение системы свертывания крови - гемостаза является одним из патогенетических звеньев геморрагических лихорадок, менингококцемии, заболеваний с поражением печени, а также некоторых критических состояний. В клинической практике оно нередко определяется как острый геморрагический синдром (ОГС), так как ведущими его проявлениями являются геморрагические экзантема и энантема, кровотечения. Патогенетическим механизмом нарушений гемостаза является ДВС.
Нарушения системы свертывания при различных инфекционных заболеваниях могут быть обусловлены воздействием микробных экзо- и эндотоксинов, способных повреждать эндотелий сосудов и вызывать агрегацию форменных элементов. Их массивное воздействие ведет к молниеносному ДВС, протекающему в сочетании с различными критическими состояниями.
Ключевым компонентом критического состояния синдром ДВС может выступать в случае генерализованного поражения сосудистых стенок (геморрагические лихорадки, риккетсиозы, менинго-кокцемия, грипп и др.), аггрегации тромбоцитов под воздействием биологически активных веществ при ИТШ, анафилактическом шоке, бурно протекающей реакции антиген-антитело, в случаях массивного поступления в кровь тромбопластина и его активаторов (массивный внутрисосудистый гемолиз при малярии, лихорадке Денге, ИТШ, инфекции с капилляротоксическим компонентом), в случаях нарушений реологических свойств крови (шоковые состояния, острая дыхательная недостаточность и др.).
Наличие ДВС, особенно его острой, молниеносной формы, в значительной степени ухудшает прогноз при тяжелом течении различных инфекций, в частности, геморрагических лихорадок, менингококцемии, гриппа, чумы, а также определяет крайне неблагоприятное течение ОДН, ОПечН, ОПочН и других критических состояний.
Прогноз его основывается на учете патогенетических механизмов тяжелых форм инфекционных заболеваний или критических состояний. Для объективной оценки используются определение общего времени свертывания крови, протромбинового времени, количества фибриногена и тромбоцитов, фибринолитической активности крови. Для первой стадии ДВС характерны уменьшение времени свертывания в сочетании с тромбоцитопенией. Во второй стадии происходит увеличение протромбинового времени, отмечается ги-пофибриногенемия и тромбоцитопения, нарушена или отсутствует ретракция сгустка.
Дефицит воды в организме в результате преобладания потери жидкости над ее поступлением ведёт к развитию дегидратацион-ного синдрома (ДС), который всегда сочетается с изменениями электролитного баланса, преимущественно натрия и калия. В зависимости от патогенетических механизмов обезвоживания, характера нарушений водно-электролитного баланса и соответственно коллоидно-осмотического давления крови различают изотоническую, гипертоническую и гипотоническую дегидратацию. При тяжелом течении инфекционных заболеваний чаще встречаются изотонические и гипертонические типы обезвоживания.
Изотоническая дегидратация возникает в результате потерь изотонической жидкости, бедной белком, при профузной диарее, нередко в сочетании со рвотой. Она может развиться вследствие неконтролируемого применения салуретиков. Изотоническая дегидратация является ведущим критическим состоянием у больных холерой, гастроинтестинальными формами сальмонеллеза и других диарейных кишечных инфекций, при которых усиливается транссудация в просвет тонкой кишки изотонической жидкости, избыток которой не в состоянии реабсорбироваться в нижних отделах кишечника. Основанием для ее диагностики, помимо характерной клинической симптоматики, позволяющей определить степень обезвоживания и ориентировочное количество потери жидкости, являются гастроэнтерические синдромы.
Гипертоническая дегидратация может возникнуть у больных с сильной лихорадкой (сап, мелиоидоз, сыпной тиф и другие риккетсиозы, тифо-паратифозные заболевания) вследствие повышенных потерь гипотонической жидкости путем перспирации, при недостаточном поступлении воды у коматозных больных, в случаях
нарушения глотания (ботулизм, энцефаломиелиты и др.). Дефицит воды превышает потери электролитов. В результате повышается коллоидно-осмотическое давление плазмы, происходит перемещение воды в сосудистое русло из интерстициального пространства и в большей степени из клеток с нарушением их функций, прежде всего ЦНС (табл. 4).
Таблица 4
Степени обезвоживания у инфекционных больных с дегидратационным синдромом
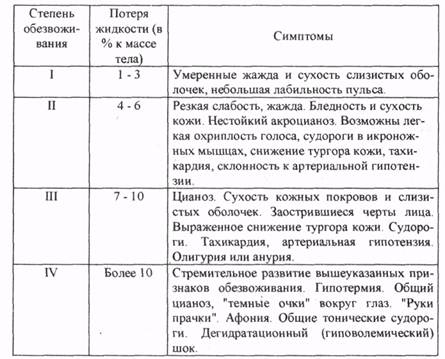
ко жажда, усиливается характерная для основного патологического состояния слабость. Если дефицит воды достигает 5 л, появляются апатия, сонливость, усиливается жажда. Кожа сухая, морщинистая, слизистые сухие. Язык сухой, покрасневший, иногда с коричневым налетом (при брюшном тифе) Отмечается гипосаливация, в связи с чем затруднен прием твердой пищи. Снижается суточный диурез до
500 мл, может наблюдаться олигурия при повышенной относительной плотности плазмы.
В случаях дефицита воды до 6 - 8 л усиливаются жажда и другие проявления дегидратации. Появляются признаки энцефалопатии, беспокойство, возбуждение, угнетение сознания вплоть до комы. Могут наблюдаться тонические судороги. Появляются выраженные гемодинамические расстройства: на фоне нарастающей тахикардии развивается артериальная гипотензия при повышенном пульсовом давлении. Наступает олигоанурия.
Обычно гипертоническая дегидратация развивается медленно, наблюдается в случаях недостаточной коррекции водно-электролитного баланса. Для нее характерно повышение осмотического давления плазмы за счет увеличения содержания в ней натрия.
Гипотоническая дегидратация возникает в случаях, когда потери жидкости возмещаются водой, не содержащей электролитов, у больных с сильной лихорадкой, при заболеваниях с параличом глотания (ботулизм, энцефаломиелиты), при коматозных состояниях. В связи с гипотоничностью плазмы вода перемещается из внеклеточного пространства в клетки, поэтому в клинической картине доминируют геморрагические расстройства, которые могут быстро привести к шоку. Жажды нет. Быстро нарастают общая слабость, головокружение, ортостатический коллапс.
Эластичность тканей и тургор кожи понижены. Глазные яблоки мягкие. По мере нарастания гипотонической дегидратации усиливается слабость, появляются головокружение, тошнота, рвота, угнетение сознания. Снижается артериальное давление, усиливается тахикардия. Кожа холодная, цианотичная, вены спадаются. Развивается шок. Тяжесть состояния определяется степенью гипонатрие-
мии.
Дегидратационный синдром является отражением обезвоживания различной степени и различных патогенетических механизмов. Поэтому в каждом конкретном случае необходимо учитывать динамику заболевания, его патофизиологические механизмы, характер проводившейся терапии. Дегидратационный (гиповолемиче-ский) шок представляет собой крайнюю степень преимущественно изотонического типа обезвоживания, для которого характерны преимущественно гемодинамические расстройства. В случаях гипер-или гипотонической дегидратации страдают в первую очередь клетки, что наиболее ярко проявляется нарушением функции ЦНС в виде энцефалопатии. При этом необходимо дифференцировать обез-
воживание и проявления общей инфекционной интоксикации или поражения ЦНС другого генеза.
 2013-12-31
2013-12-31 1166
1166
