Смертность – процесс убыли населения вследствие смерти.
Уровень смертности обусловлен сложным взаимодействием факторов, среди которых доминирующее место занимают социально-экономические условия: уровень благосостояния, образования, питания, жилищные условия, экологические факторы и т.д.
Статистика данных о смертности основывается на обязательной регистрации случаев смерти на основании «Медицинского свидетельства о смерти» – ф.№106/у-098. Данный документ может выдаваться врачом, установившим смерть больного или лечившим его, фельдшером на основании наблюдений за больным и записей в медицинской документации, патологоанатомом или судебно-медицинским экспертом на основании изучения медицинской документации и результатов вскрытия трупа умершего. В соответствии с законодательством все умершие должны быть зарегистрированы в органах ЗАГС по месту жительства (регистрации) или по месту наступления смерти не позднее 3 суток с момента наступления смерти или обнаружения трупа. Врачебное свидетельство о смерти является юридическим и медедицинским документом, удостоверяющим факт и причину смерти. Достоверность информации о причинах смерти населения зависит от качества заполнения врачебного свидетельства о смерти. Мед-е свидетельство о смерти состоит из двух частей. В первую часть вписывают непосредственную причину смерти, промежуточную, предшествовавшую основной причине, и начальную причину.
|
|
|
Мерой смертности является интенсивный коэффициент, представляющий собой отношение числа умерших на отрезке времени наблюдения (за год) к средней численности изучаемого населения или соответствующие его группы:
Общий показатель = число умерших за год х1000
смертности среднегодовая численность
населения
Шкала оценки уровня смертности (коэффициент смертности на 1000 жителей).
n До 10 - низкий
n 10-14,9 - средний
n 15-24,9 - высокий
n 25-34,9 – очень высокий
n 35 и более – чрезвычайно высокий
Показатель повозрастной смертности – число умерших определенного
возраста по отношению к общей численности людей этой возрастной группы
за определенный промежуток времени (обычно за год) х 1000.
Смертность населения по полу – число умерших определенного пола по
отношению к общей численности людей этой половой группы за
определенный промежуток времени (обычно за год) х 1000.
Показатель смертности от данной причины – количество умерших от
данной причины на 100 тыс. среднегодового населения.
Доля смертей по определенной причине – число смертей, обусловленных
|
|
|
какой-либо причиной, по отношению к общему количеству смертей в данной
группе населения за определенный период х 100.
Смертность населения России в конце ХХ – начале ХХI веков характеризуется следующим:
Ø ростом уровня показателя;
Ø «сверхсмертностью» мужчин, особенно в трудоспособном возрасте (преждевременная смертность мужчин в трудоспособных возрастах превышает смертность женщин того же возраста почти в 4 раза, поэтому в настоящее время принято говорить о «сверхсмертности» мужчин; при сохранении современного уровня повозрастной смертности и в дальнейшем, из каждой тысячи нынешних 16-летних юношей до 60 лет не доживут 400 человек);
Ø ростом смертности практически от всех причин, особенно от несчастных случаев, отравлений и травм, включая убийства и самоубийства;
Ø резким ростом смертности населения трудоспособного возраста;
Ø более высокими показателями смертности сельского населения по сравнению с городским.
Мужчины, по сравнению с женщинами, почти в 4 раза чаще погибают от отравлений и травм, в 1,4 раза от злокачественных новообразований, в 2,4 раза от болезней органов дыхания, в 1,6 раза от болезней органов пищеварения, в 5,1 раза чаще от инфекционных и паразитарных болезней, однако женщины в 1,2 раза чаще умирают от болезней системы кровообращения.
В Красноярском крае в 2011 году умерло 36 960 человек, смертность населения составила 13,0 случаев на 1000 населения, что на 3,1% ниже уровня предыдущего года.
Основной причиной смертности являются болезни системы кровообращения - 46,7% умерших, новообразования – 17,1% и внешние причины –13,6%.
За период с 2007 по 2011 гг. наблюдается снижение смертности городского населения на 1,9%, среди сельского населения снижение смертности на 8,7%.
Основной причиной смертности городского населения в 2011 г. являются болезни системы кровообращения - 46,6% умерших, новообразования – 17,8% и внешние причины – 12,9%. Структура смертности сельского населения несколько отличается от городского. На первом месте болезни системы кровообращения - 47,0%, а вот на второе место вышли внешние причины – 15,5%, новообразования занимают третьем месте – 15,0%.
В 2011 г. смертность мужчин составила 15,2 умерших на 1000 человек населения, женщин - с 11,3 умерших на 1000 чело
21. Младенческая смертность, структура, основные причины. Расскажите, как подсчитывается неонатальная (ранняя и поздняя) и постнеонатальная смертность.
Под термином «младенческая смертность» подразумевается смертность детей первого года жизни.
Структура причин младенческой смертности в России:
• Болезни перинатального периода (гипоксия, асфиксия, родовая травма, внутриутробная инфекция).
• Врожденные аномалии развития
• Болезни органов дыхания
• Инфекционные заболевания
По периодам первого года жизни выделяют следующие показатели младенческой смертности:
1) ранняя неонатальная смертность (смерть детей на первой неделе жизни):
число детей, умерших в возрасте 0–6 дней (168 ч) х 1000
= --------------------------------------------------------------------------
число родившихся живыми;
ф. 103/у-08
ф. 106/у-08
2) неонатальная смертность (смерть детей на первом месяце жизни):
число детей, умерших в возрасте до одного месяца (0-27 дней) х 1000
= ------------------------------------------------------------------------------------------
число родившихся живыми;
ф. 103/у-08
ф. 106/у-08
3) поздняя неонатальная смертность (смерть с 7-го по 27-й день жизни):
число детей, умерших на 2-й, 3-й, 4-й неделях жизни х 1000
= --------------------------------------------------------------------------------------------------------
число родившихся живыми – число умерших в течение первой недели;
|
| |
4) постнеонатальная смертность (смерть детей в возрасте старше одного месяца до исполнения им одного года жизни):
|
|
|
число детей, умерших в возрасте старше одного месяца х 1000
= -----------------------------------------------------------------------------------
число родившихся – число умерших на первом месяце.
|
| |
22. Дайте определение понятию «младенческая смертность», «перинатальная смертность». Структура, основные причины. Приведите формулу расчета показателя перинатальной смертности.
Младенческая смертность- детей первого года жизни.
Перинатальная смертность – суммарная характеристика мертворождаемости, смертности во время родов и на первой неделе жизни.
число детей, родившихся мертвыми
+число детей умерших в возрасте 0-6 дней
|
 Перинатальная
Перинатальная 
 смертность число детей, родившихся живыми и мертвыми
смертность число детей, родившихся живыми и мертвыми
Структура причин младенческой смертности в России:
• Болезни перинатального периода (гипоксия, асфиксия, родовая травма, внутриутробная инфекция).
• Врожденные аномалии развития
• Болезни органов дыхания
• Инфекционные заболевания
23. Дайте определение понятия «Материнская смертность». Структура материнской смертности в РФ и Красноярском крае. Как рассчитать показатель материнской смертности.
Материнская смертность - это смерть женщины, наступившая в период беременности или в течение 42 дней после ее окончания от какой -либо
причины, связанной с беременностью, независимо от ее продолжительности и локализации, отягощенной ею или ее ведением, но не от несчастного случая
умершие женщины во время беременности,
Материнская родов или в течении 42 дней после родов
= (от причин, связанных с беременностью) х100000
смертность число детей, родившихся живыми
Структура материнской смертности в РФ "Материнская смертность в России по итогам 2014 года впервые в истории нашей страны составила 10,8 на 100 тысяч родившихся живыми, что на 4,4% ниже, чем в 2013 году и на 33,3% ниже, чем в 2011 (16,2)".
|
|
|
Женщины умирают по многочисленным прямым и косвенным причинам во время беременности, родов и в послеродовой период. Во всем мире около 80% случаев смерти матерей вызвано прямыми причинами.
Четырьмя основными причинами являются:
· сильное кровотечение (в основном, послеродовое кровотечение) – 25%,
· инфекции (в основном сепсис) – 15%,
· гипертензивные расстройства (обычно эклампсия) – 12%
· и затрудненные роды – 8%.
Тринадцать случаев смерти матерей вызваны осложнениями после небезопасного аборта. Косвенными причинами (20%) материнской смертности являются болезни, осложняющие беременность или усугубляемые беременностью, такие как: малярия, анемия, ВИЧ/СПИД и сердечно-сосудистые заболевания.
Структура материнской смертности Красноярском крае Показатель материнской смертности за последние 5 лет имеет
не стабильный характер и составил в 2013 году 12,1 случая на 100 тысяч родившихся живыми (5 случаев).
В структуре причин материнской смертности основное место занимают соматические заболевания, и составляют 40% (2 случая): генерализованная форма туберкулеза и клещевой энцефалит с тяжелым прогрессирующим течением.
По одному случаю составляют акушерская эмболия околоплодными водами, осложнения анестезии и септические осложнения после внебольничного инфицированного выкидыша.
24. Дайте определение понятию «заболеваемость населения», методы изучения, перечислите ее основные виды и учетные формы, заполняемые при регистрации.
Заболеваемость — это совокупность вновь возникших заболеваний за календарный год; рассчитывается как отношение числа вновь возникших заболеваний к средней численности населения, умноженное на 1000.
| Методы изучения заболеваемости | Основной статистический документ |
| 1. Заболеваемость по данным обращаемости | Талон для регистрации заключительных (уточненных) диагнозов (учетная форма № 025-2/у-04) |
| В том числе: | |
| заболеваемость острыми инфекционными болезнями, пищевыми, острыми профессиональными отравлениями | Экстренное извещение об острозаразном заболевании, пищевом, остром профессиональном отравлениях (уч-ная форма № 058/у) |
| заболеваемость важнейшими неэпидемическими болезнями (туберкулез, вен. болезни, рак и др.) | Извещение о важнейших неэпидемических заболеваниях (учетные формы № 089/у-00; 090/у) |
| заболеваемость с ВУТ | Листок нетрудоспособности |
| госпитализированная заболеваемость | Карта выбывшего из стационара (учетная форма № 066/у) |
| 2. Заболеваемость по данным медицинских осмотров (дети, призывники, работающие и т. д.) | Контрольная карта диспансерного наблюдения (уч. форма № 030/у-04). |
| 3. Заболеваемость по данным о причинах смерти | Врачебное свидетельство о смерти (учетная форма № 106/у-84) |
25. Охарактеризуйте методы изучения и основные виды заболеваемости (общая, первичная, патологическая пораженность). Основные источники информации о заболеваемости
| Методы изучения заболеваемости | Основной статистический документ |
| 1. Заболеваемость по данным обращаемости | Талон для регистрации заключительных (уточненных) диагнозов (учетная форма № 025-2/у-04) |
| В том числе: | |
| заболеваемость острыми инфекционными болезнями, пищевыми, острыми профессиональными отравлениями | Экстренное извещение об острозаразном заболевании, пищевом, остром профессиональном отравлениях (уч-ная форма № 058/у) |
| заболеваемость важнейшими неэпидемическими болезнями (туберкулез, вен. болезни, рак и др.) | Извещение о важнейших неэпидемических заболеваниях (учетные формы № 089/у-00; 090/у) |
| заболеваемость с ВУТ | Листок нетрудоспособности |
| госпитализированная заболеваемость | Карта выбывшего из стационара (учетная форма № 066/у) |
| 2. Заболеваемость по данным медицинских осмотров (дети, призывники, работающие и т. д.) | Контрольная карта диспансерного наблюдения (уч. форма № 030/у-04). |
| 3. Заболеваемость по данным о причинах смерти | Врачебное свидетельство о смерти (учетная форма № 106/у-84) |
Собственно заболеваемость (первичная заболеваемость) — частота новых, нигде ранее не учтенных и впервые в данном календарном году выявленных среди населения заболеваний (по статистическим талонам уточненных диагнозов со знаком «+»).
Распространенность (общая заболеваемость или болезненность) — частота всех имеющихся среди населения заболеваний, как впервые выявленных в данном календарном году, так и зарегистрированных в предыдущие годы, по поводу которых больной вновь обратился за медицинской помощью в данном году(все статистические талоны уточненных диагнозов).
Патологическая пораженность — частота патологии среди населения, устанавливаемая при проведении единовременных медицинских осмотров
(обследований), в результате которых учитываются все заболевания, а также преморбидные формы и состояния.
Для изучения заболеваемости используется несколько источников информации, из них два основных и два дополнительных. Основными являются сведения о заболеваемости по данным обращаемости и по данным медицинских осмотров, дополнительными – данные анализа причин смерти и данные комплексных социально-гигиенических и клинико-социальных исследований.
26. Заболеваемость с временной утратой трудоспособности (ВУТ), особенности ее изучения. Анализ заболеваемости с ВУТ, основные показатели.
Единицей наблюдения при изучении заболеваемости с ВУТ является каждый случай временной нетрудоспособности в связи с заболеванием или травмой в данном году.
Учетным документом служит листок нетрудоспособности, который является не только медицинским статистическим, но и юридическим документом, удостоверяющим временное освобождение от работы, и финансовым, на основании которого производится выплата пособия из средств социального страхования.
Оценка заболеваемости с ВУТ проводится как по общепринятой методике на основании отчетов о временной нетрудоспособности (форма № 16-ВН), так и по углубленной методике с помощью полицевого метода.
Основные показатели для анализа заболеваемости с ВУТ.
1) число случаев нетрудоспособности на 100 работающих:
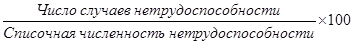
2) число дней нетрудоспособности на 100 работающих

3) средняя длительность одного случая заболеваемости с ВУТ:
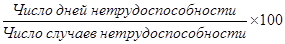
4) структура заболеваемости с ВУТ (в случаях и днях):
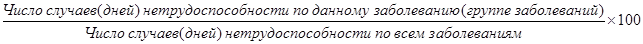
27. Инфекционная заболеваемость, организация учета, группы заболеваний, подлежащих обязательному оповещению.
Заболеваемость инфекционными болезнями изучается путем учета каждого инфекционного заболевания или подозрения на него. Учетным документом является экстренное извещение об инфекционном заболевании
(ф.-058/у). Экстренное извещение составляется на каждое инфекционное заболевание или подозрение на заболевание и направляется в центр ГСЭН. Экстренное извещение до отправления регистрируется в журнале инфекционных заболеваний (ф.-060/у). На основе записей в этом журнале составляется отчет о динамике инфекционных заболеваний за каждый месяц, квартал, полугодие и год.
(число случаев инф. заболеваний Х 100 000)
=
/ среднегодовая численность населения
Все подлежащие оповещению инфекционные заболевания можно разделить на следующие группы:
1) карантинные заболевания (чума, холера, натуральная оспа, желтая лихорадка);
2) заболевания, которые регистрируются как важнейшие неэпидемические болезни с одновременной информацией органов Госсанэпиднадзора (туберкулез, сифилис, гонорея, трахома, грибковые заболевания, лепра). Информация об этих заболеваниях собирается системой специализированных лечебно - профилактических учреждений;
3) заболевания, о которых лечебно-профилактическое учреждение представляет только суммарную (цифровую) информацию в органы Госсанэпиднадзора, и которые по классификации не относятся к классу инфекционных заболеваний (грипп,ОРВИ);
4) заболевания, о каждом случае которых делаются сообщения в местные органы санэпиднадзора, с приведением детальных сведений о заболевании (брюшной тиф, паратифы, сальмонеллезы, дизентерия, энтериты, детские инфекции, менингиты, энцефалиты, инфекционный гепатит, столбняк, полиомиелит, бешенство, риккетсиозы, малярия, лептоспироз, сепсис у детей 1-го месяца жизни, геморрагическая лихорадка, орнитоз и др.).
28. Заболеваемость по данным медицинских осмотров, значение в оценке здоровья населения. Методы изучения, учетная документация.
Медицинские (профилактические) осмотры являются одной из форм лечебно-профилактической помощи, заключающейся в активном обследовании населения с целью раннего выявления заболеваний. Они дают наиболее полную информацию обо всех имеющихся на момент осмотра хронических и острых заболеваниях с клиническими проявлениями, а также о субклинических формах.
Медицинские осмотры разделяют на:
1) предварительные;
2) периодические;
3) целевые.
Все контингенты, подвергаемые предварительным и периодическим медицинским осмотрам, можно разделить на три группы:
1) работники предприятий, учреждений и организаций, имеющие контакт с неблагоприятными производственными факторами;
2) работники пищевых, детских и некоторых коммунально-бытовых учреждений, которые при поступлении на работу и впоследствии через определенные сроки проходят бактериологическое обследование для выявления инфекционных болезней или бациллоносительства, поскольку могут стать источником массового заражения;
3) дети, подростки, учащиеся ПТУ и средних специальных учебных заведений, студенты очной формы обучения.
Предварительные медицинские осмотры позволяют определить соответствие состояния здоровья требованиям профессии или обучения, а также выявить заболевания, которые могут обостриться и прогрессировать в условиях работы с неблагоприятными факторами профессионального характера или в процессе учебы.
Основная задача периодических медицинских осмотров – выявление ранних признаков профессиональных заболеваний или отравлений, а также заболеваний, этиологически не связанных с профессией, но при которых продолжение контакта с неблагоприятными факторами, связанными с профессиональной деятельностью, представляет опасность для здоровья.
Целевые медицинские осмотры проводятся для раннего выявления ряда заболеваний (туберкулеза, злокачественных новообразований, болезней органов кровообращения, дыхания, гинекологических заболеваний и др.) при одномоментных осмотрах в организованных коллективах или при осмотре всех лиц, обращающихся за медицинской помощью в лечебно-профилактические учреждения (ЛПУ).
Результаты медицинских осмотров фиксируются в следующих документах ЛПУ:
1) «Карте подлежащего периодическому осмотру» (ф. 046/у) для лиц, проходящих обязательные периодические осмотры;
2) «Медицинской карте амбулаторного больного» (ф. 025/у);
3) «Истории развития ребенка» (ф. 112/у);
4) «Медицинской карте ребенка» (ф. 026/у) для школ, школ-интернатов, детских домов, детских садов, яслей-садов;
5) «Медицинской карте студента вуза, учащегося среднего специального учебного заведения» (ф. 025-3/у);
6) «Карте учета диспансеризации» (ф. 131/у) для всех лиц, проживающих, учащихся, посещающих детские дошкольные учреждения в районе деятельности поликлиники, работающих на предприятиях и проходящих ежегодные медицинские осмотры;
7) «Карте профилактически осмотренного с целью выявления» (ф. 047/у) – служит для регистрации осмотров, проводимых с целью раннего выявления отдельных форм и групп заболеваний. Она ведется во всех лечебно-профилактических учреждениях, проводящих целевые осмотры населения, используется для записи лиц, обратившихся для профилактического осмотра. Карта не заполняется на лиц, подлежащих периодическим осмотрам, так как целевые осмотры этих контингентов проводятся одновременно с периодическим осмотром (присоединяются к нему) и регистрируются в ф. 046/у;
8) «Списке лиц, подлежащих целевому медицинскому осмотру» (ф. 048/у), который заполняется вместо ф. 047/у в небольших лечебно-профилактических учреждениях, где нецелесообразно создание специальных картотек осмотренных.
Перечисленные выше документы позволяют:
1) получить точное представление о распространенности патологии среди населения;
2) определить динамику ее изменения;
3) оценить эффективность проводимого лечения;
4) просмотреть организационные мероприятия за ряд лет.
Для того чтобы медицинский осмотр был достаточно эффективным, необходимо обеспечить его четкую организацию, привлечение высококвалифицированных специалистов, использование современной техники.
Для анализа заболеваемости по данным медицинских осмотров используются следующие показатели.
· Частота выявленных заболеваний при профилактических осмотрах:
число заболеваний, выявленных при медосмотре x 1000
/ число всех осмотренных.
· Частота выявленных заболеваний при профилактических осмотрах по отдельным нозологическим формам:
число заболеваний с данным диагнозом, выявленных при медосмотрах x 1000
/ число всех осмотренных.
· Структура заболеваемости по данным профосмотров:
число лиц с данным заболеванием x 100
/ число всех выявленных больных.
· «Индекс здоровья»:
число здоровых лиц x 100
/число всех осмотренных.
29. Заболеваемость важнейшими неэпидемическими болезнями, показатели, применяемые при ее анализе. Организация учета неэпидемических заболеваний.
Организация специального учета ряда заболеваний связана с тем, что, как правило, эти заболевания требуют раннего выявления, всестороннего обследования больных, взятия их на диспансерный учет, постоянного наблюдения за ними и специального лечения, а в ряде случаев и выявления контактов.
Организация специального учета таких важнейших неэпидемических заболеваний, как туберкулез, венерические заболевания, микозы (трихофития, микроспория, фавус, чесотка), трахома, злокачественные новообразования и психические заболевания, связана с тем, что они требуют раннего выявления, всестороннего обследования больных, взятия их на диспансерный учет, постоянного наблюдения и специального лечения, а в ряде случаев – и выявления контактов. При их обнаружении заполняется «Извещение о больном с впервые в жизни установленным диагнозом активного туберкулеза, венерической болезни, трихофитии, микроспории, фавуса, чесотки, трахомы, психического заболевания» (ф. 089/у) или «Извещение о больном с впервые в жизни установленным диагнозом рака или другого злокачественного новообразования» (ф. 090/у).
«Извещение» (ф. 089/у) составляется врачами всех ЛПУ независимо от их специальности, места работы и условий выявления заболевания на всех больных, у которых впервые в жизни выявлено заболевание. Средний медицинский персонал составляет извещение только на больных чесоткой.
«Извещение» (ф. 090/у) составляется врачами общей и специальной сети лечебно-профилактических учреждений, в которых у больного впервые в жизни установлен диагноз злокачественного новообразования.
Извещения составляются на больных, у которых заболевание выявлено:
1) при самостоятельном обращении в поликлинику за медицинской помощью;
2) при целевых и периодических профилактических осмотрах;
3) при медицинском освидетельствовании;
4) при обследовании в стационаре;
5) во время операции;
6) на вскрытии;
7) при сверке сведений об умерших от злокачественных новообразований с данными ЗАГСов и статистических управлений, если выясняется, что диагноз установлен после смерти.
Составленные извещения (ф. 089/у) или (ф. 090/у) в трехдневный срок отсылаются в соответствующие диспансеры (противотуберкулезный, кожно-венерический, психоневрологический, онкологический) по местожительству больного.
Составляемые в диспансерах статистические отчеты содержат сведения, достаточные для анализа заболеваемости по отдельным болезням, их стадиям и локализации, полу и возрасту, местожительству больного.
На основе этих данных рассчитываются показатели заболеваемости. При анализе заболеваемости важнейшими неэпидемическими заболеваниями вычисляются определенные показатели.
Общий показатель заболеваемости важнейшими неэпидемическими заболеваниями (частота неэпидемических заболеваний):
число случаев неэпидемических заболеваний, впервые зарегистрированных в данном году x 1000 (10 000, 100 000) / средняя численность населения.
Распространенность важнейших неэпидемических заболеваний:
число случаев неэпидемических заболеваний, впервые зарегистрированных в данном году и ранее x 1000 (10 000, 100 000) / средняя численность населения.
Показатель заболеваемости тем или иным важнейшим неэпидемическим заболеванием – число впервые зарегистрированных тех или иных важнейших неэпидемических заболеваний в данном году на 1000 (10 000, 100 000) населения.
Показатель распространенности того или иного важнейшего неэпидемического заболевания – число тех или иных важнейших неэпидемических заболеваний, впервые зарегистрированных в данном году и перешедших с предыдущих лет на 1000 (10 000, 100 000) населения.
Показатель заболеваемости важнейшими неэпидемическими заболеваниями в зависимости от возраста, пола, профессии, местожительства и иного – число впервые зарегистрированных важнейших неэпидемических заболеваний в данном году среди лиц определенного пола, возраста, профессии на 1000 (10 000, 100 000) населения определенного пола, возраста, профессии и др.
Структура заболеваемости важнейшими неэпидемическими заболеваниями – это процентное отношение того или иного важнейшего неэпидемического заболевания, зарегистрированного в данном году, к общему числу всех важнейших неэпидемических заболеваний.
Показатель летальности – число умерших от того или иного важнейшего неэпидемического заболевания в данном году на 100 зарегистрированных больных соответствующего неэпидемического заболевания.
Методика изучения госпитализированной заболеваемости Госпитализации отводится важное место в статистике здравоохранения.
Единицей учета в данном случае является случай госпитализации больного в стационар, а учетным документом – «Статистическая карта выбывшего из стационара» (ф. 066/у), которая составляется на основании «Медицинской карты стационарного больного» (ф. 003/у) и является статистическим документом, содержащим сведения о больном, выбывшем (выписанном, умершем) из стационара.
30. Международная классификация болезней и проблем, связанных со здоровьем, ее значение, принципы построения, правила использования.
Международная классификация болезней (МКБ) — это система группировки болезней и патологических состояний, отражающая современный этап развития медицинской науки. МКБ является основным нормативным документом при изучении состояния здоровья населения в странах—членах ВОЗ.
В МКБ все болезни разделены на классы,
классы — на блоки,
блоки — на рубрики (шифруются тремя знаками),
рубрики — на подрубрики (шифруются четырьмя и более знаками).
МКБ-10 состоит из 3 томов.
Первый том (в издании на русском языке — в двух книгах) содержит полный перечень трехзначных рубрик и четырехзначных подрубрик, перечень рубрик, по которым страны подают информацию о заболеваниях и причинах смерти в ВОЗ, а также специальные перечни для статистической разработки данных смертности и заболеваемости. В первом томе содержатся также определения основных терминов МКБ-10, преимущественно для детской и материнской смертности.
Второй том включает в себя описание МКБ-10, ее цели, области применения, инструкции, правила по пользованию МКБ-10 и правила кодирования причин смерти и заболеваний, а также основные требования к статистическому представлению информации. Для специалистов может оказаться интересным и раздел истории МКБ.
Третий том состоит из алфавитного перечня заболеваний и характера повреждений (травм), перечня внешних причин повреждений и таблиц лекарств и химикатов (около 5,5 тыс. наименований).
Значение МКБ в изучении заболеваемости и смертности огромно:
- МКБ позволяет сравнивать данные о заболеваемости и смертности населения в различных регионах и странах; изучать заболеваемость и смертность в динамике;
- МКБ используется в работе лечебно-профилактических учреждений для осуществления унифицированного учета заболеваемости и смертности, для планирования и управления службами здравоохранения;
- МКБ применяется в научных исследованиях для изучения причин заболеваемости, смертности населения, а также других проблем, связанных со здоровьем (причин госпитализации, консультаций, обращений в учреждения здравоохранения, применяемых в медицине процедур и др.);
- МКБ – нормативный документ, обеспечивающий единство методических подходов и международную сопоставимость материалов, характеризующих заболеваемость и смертность населения.
Сердцевиной международной классификации болезней является трехзначный код, являющийся обязательным уровнем кодирования данных о смертности для предоставления в ВОЗ, а также для проведения международных сравнений.
В отличие от предыдущих пересмотров, в МКБ-10 вместо цифрового применен буквенно-цифровой код с буквой английскогоалфавита в качестве первого знака и цифрой во втором, третьем и четвертом знаке кода. Четвертый знак следует за десятичной точкой. Номера кодов имеют диапазон от A00.0 до Z99.9. Четвертый знак не является обязательным для представления данных на международном уровне, его используют во всех медицинских организациях.
Трехзначный код МКБ-10 называется трехзначной рубрикой, четвертый знак – четырехзначной подрубрикой. Замена в коде МКБ-10 цифры на букву увеличило число трехзначных рубрик с 999 до 2600, а четырехзначных – примерно с 10000 до 25000, что расширило возможности классификации.
31. Организация амбулаторно-поликлинической помощи населению. Поликлиника: определение, структура, основные задачи, анализ деятельности.
Поликлиника -является амбулаторным учреждением, оказывающим лечебно-профилактическую помощь населению в возрасте 18 лет и старше и призванным осуществлять в районе своей деятельности проведение широких профилактических мероприятий по предупреждению и снижению заболеваемости; раннее выявление больных; диспансеризацию; оказание амбулаторно-поликлинической квалифицированной специализированной медицинской помощи населению.
Структура
1. Руководство поликлиники.
2. Регистратуру.
3. Отделение профилактики (кабинет доврачебного приема, смотровой женский кабинет, кабинет диспансеризации,
кабинет санитарного просвещения и гигиенического воспитания населения).
4. Лечебно-профилактические подразделения:
• терапевтические отделения;
• цеховые терапевтические отделения;
• хирургическое отделение (кабинет);
• травматологическое отделение (кабинет);
• урологический кабинет;
• офтальмологическое отделение (кабинет);
• оториноларингологическое отделение (кабинет);
• неврологическое отделение (кабинет);
• кардиологический кабинет;
• ревматологический кабинет;
• эндокринологическое отделение (кабинет);
• кабинет инфекционных заболеваний;
• отделение реабилитации и восстановительного лечения;
• дневной стационар;
• физиотерапевтическое отделение (кабинет);
• отделение (кабинет) лечебной физкультуры;
• кабинет лазеротерапии;
• ингаляторий;
5. Вспомогательные лечебно-диагностические подразделения:
• рентгенологическое отделение (кабинет);
• клинико-биохимическая лаборатория;
• отделение (кабинет) функциональной диагностики;
• эндоскопический кабинет;
• кабинет учета и медицинской статистики;
• аптека;
• хозяйственная часть;
• хозрасчетные отделения и отделения дополнительных
платных услуг.
Кроме того, на базе поликлиник могут быть развернуты отделение медико-социальной реабилитации и терапии; службы ухода; дневные стационары; центры амбулаторной хирургии; центры медико-социальной помощи и т. д.
Основными задачами городской поликлиники (поликлинического отделения городской больницы) являются:
• оказание квалифицированной специализированной медицинской помощи населению непосредственно в поликлинике и на дому;
• организация и проведение среди населения обслуживаемого района и работников прикрепленных промышленных предприятий комплекса профилактических мероприятий, направленных на снижение заболеваемости, инвалидности и смертности;
• осуществление диспансеризации населения и прежде
всего лиц с повышенным риском заболеваний сердечно-сосудистой системы, онкологических и других болезней;
• организация и проведение мероприятий по санитарно-гигиеническому воспитанию населения, пропаганде здорового образа жизни.
Для осуществления этих задач городская поликлиника организует и проводит:
• оказание первой и неотложной медицинской помощи
больным при острых и внезапных заболеваниях, трав
мах, отравлениях и других несчастных случаях;
• оказание врачебной помощи на дому больным, которые
по состоянию здоровья и характеру заболевания не могут посетить поликлинику, нуждаются в постельном ре
жиме, систематическом наблюдении врача или решении
вопроса о госпитализации;
• раннее выявление заболеваний, квалифицированное и в
полном объеме обследование больных и здоровых, обратившихся в поликлинику;
• своевременное и квалифицированное оказание врачебной помощи населению на амбулаторном приеме в поликлинике и на дому;
• своевременную госпитализацию лиц, нуждающихся в
стационарном лечении, с предварительным максимальным обследованием;
• восстановительное лечение больных;
• все виды профилактических осмотров (предварительные
при поступлении на работу, периодические, целевые
и др.);
• диспансеризацию населения;
• противоэпидемические мероприятия, которые осуществляются в тесном контакте с ЦГСЭН (прививки, выявление инфекционных больных, динамическое наблюдение
за лицами, бывшими в контакте с заразным больным, и
за реконвалесцентами, сигнализация в ЦГСЭН и др.);
• экспертизу временной и стойкой утраты трудоспособности, выдачу и продление листков нетрудоспособности и трудовых рекомендаций нуждающимся в переводе на другие участки работы, отбор на санаторно-курортное лечение;
• направление на медико-социальную экспертизу лиц с
признаками стойкой утраты трудоспособности;
• санитарно-просветительную работу среди населения;
• учет деятельности персонала и подразделений, составление отчетов по формам, утвержденным МЗ РФ, и анализ статистических данных;
• привлечение общественности района для оказания по
мощи в работе поликлиники и осуществления контроля за ее деятельностью;
• мероприятия по повышению квалификации врачей и
среднего медицинского персонала.
Обеспеченность населения поликлинической помощью определяется средним числом посещений на 1 жителя в год:
 число врачебных посещений в поликлинике (на дому)
число врачебных посещений в поликлинике (на дому)
число обслуживаемого населения.
Показатель нагрузки врачей на 1 ч работы:
 общее число посещений в течение года
общее число посещений в течение года
общее число часов приема в течение года.
Структура посещений по специальностям (на примере терапевта, %).
 число посещений терапевта x 100
число посещений терапевта x 100
число посещений врачей всех специальностей (в N = 30 – 40%).
Удельный вес сельских жителей в общем числе посещений поликлиники (%):
 число посещений врачей поликлиники сельскими жителями x 100
число посещений врачей поликлиники сельскими жителями x 100
общее число посещений поликлиники.
структура посещений по поводу заболеваний:
 число посещений специалиста по поводу заболеваний х 100
число посещений специалиста по поводу заболеваний х 100
общее число посещений данного специалиста;
структура посещений по поводу профосмотра:
 число посещений по поводу профилактических осмотров х 100
число посещений по поводу профилактических осмотров х 100
общее число посещений данного специалиста.
Показатель посещения участкового врача на приеме в поликлинике (%) является одним из ведущим показателей:
 число посещений участкового врача жителями своего участка*100
число посещений участкового врача жителями своего участка*100
общее число посещений участковых врачей в течение года.
32. Основные принципы работы поликлиники. Приведите формулы расчета следующих показателей деятельности поликлиники: обеспеченность населения врачебными кадрами, первичная и общая заболеваемость, патологическая пораженность. Какие еще показатели деятельности поликлиники вам известны?
Основными принципами амбулаторно-поликлинической помощи являются:
1. участковость;
2. доступность;
3. профилактическая направленность;
4. преемственность и этапность лечения.
 2018-02-13
2018-02-13 5991
5991
