1. Пальцевое прижатие артерий.
3. Наложение кровоостанавливающего жгута (закрутки).
4. Поднятие конечности.
5. Придание гемостатического положения (максимальное сгибание конечности в суставе).
Пальцевое прижатие артерии – самый быстрый и простой способ остановки кровотечения; применяется, если артерия расположена поверхностно или ее можно прижать к кости. Правильное пальцевое прижатие артерии обеспечивает кратковременную (не более 15–20 минут) остановку кровотечения. Места наиболее доступные для прижатия крупных артерий показаны на рис. 113.
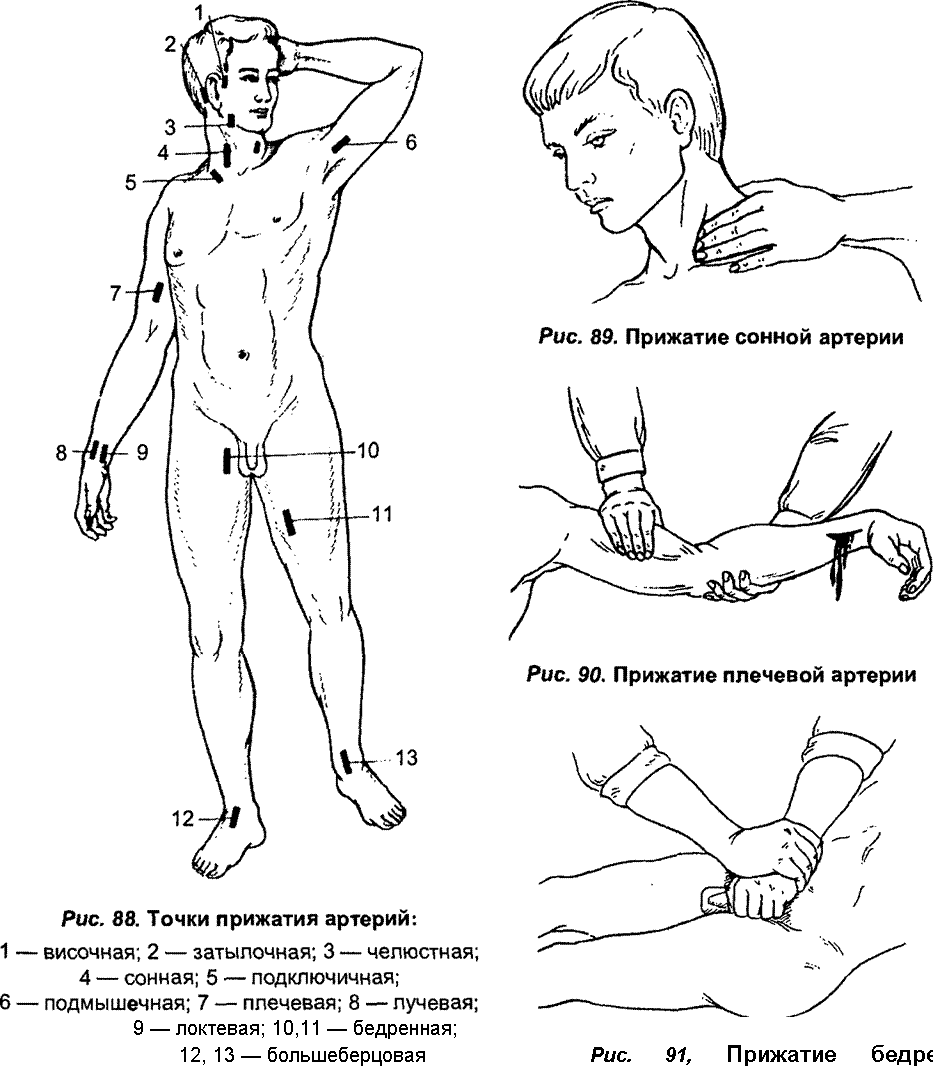
Рис. 113. Типичные места для прижатия крупных артерий
(1– височной; 2 – затылочной; 3 – челюстной; 4 – сонной; 5 – подключичной;
6 – подмышечной; 7 – плечевой; 8 – лучевой; 9 – локтевой; 10, 11 – бедренной;
12, 13 – большеберцовой)
Легче всего прижать плечевую и бедренную артерии (рис. 114 и 115). Сложнее прижать сонную, подключичную и подмышечную артерии (рис. 116 а, б, 117 и 118).
Наложение давящей повязки используется для остановки кровотечения из мелких артерий, а также для остановки венозного кровотечения.
Давящая повязка наиболее эффективна при кровотечениях на мягких тканях, тонким слоем лежащих на костях (покровы черепа, область коленного и локтевого суставов).
На голову накладывается повязка, которая называется «чепец», на область коленного или локтевого суставов сходящиеся или расходящиеся восьмиобразные повязки.
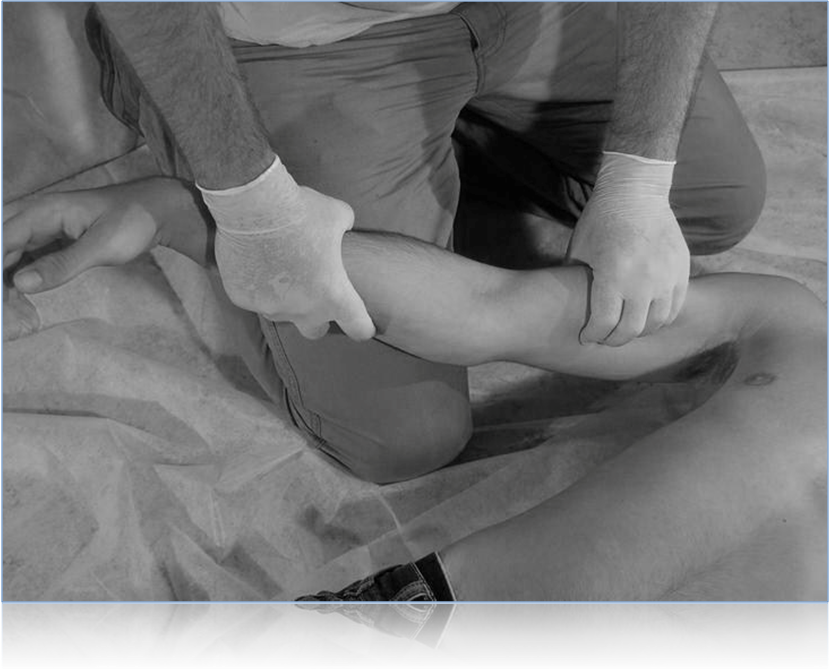

Рис. 114. Плечевая артерия прижимается Рис. 115. Бедренная артерия прижимается
к плечевой кости 4-я пальцами кулаком в области паховой складки
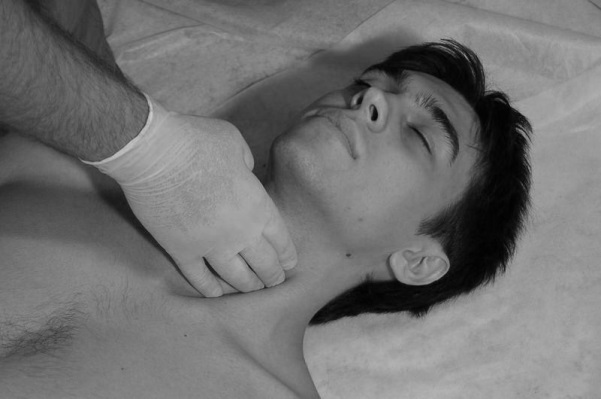

Рис. 116 а. Сонная артерия прижимается Рис. 116 б. Сонная артерия прижимается

к позвоночнику большим пальцем к позвоночнику 4-я пальцами

Рис. 117. Подключичная артерия Рис. 118. Подмышечная артерия
прижимается к 1-му ребру прижимается к плечевой кости
Наложение кровоостанавливающего жгута (закрутки) производится только в случае ранения крупных артерий (плеча и бедра), если медицинская помощь задерживается.
Правила наложения кровоостанавливающего жгута (закрутки):
- Прижать артерию (если возможно).
- Приподнять конечность.
- На место наложения жгута (закрутки) положить несколько слоев бинта, кусок ткани, полотенце, одежду пострадавшего и т. п., чтобы избежать развития некроза тканей. Жгут накладывают выше места повреждения (по току крови) (рис. 119).
- Растянуть жгут с такой силой, чтобы, сдавив артерию, остановить кровотечение (закрутить закрутку) (рис. 120).
- Далее следует накладывать жгут так, чтобы каждый последующий тур наполовину прикрывал предыдущий. Растягивать при этом жгут не надо (рис. 121).
- Под жгут (закрутку) положить записку с точным временем наложения (рис. 122).
Держать жгут (закрутку) не более 2 ч в теплое время года и не более 1 ч – в холодное.
По истечении указанного времени жгут (закрутку) ослабляют на 3-5 мин, предварительно прижав артерию пальцем. Если кровотечение остановилось жгут (закрутку) больше не используют, а на место повреждения накладывают асептическую повязку.
Если кровотечение продолжается жгут (закрутку) вновь затягивают, передвинув немного вверх на 45 мин, затем еще на 30 мин.
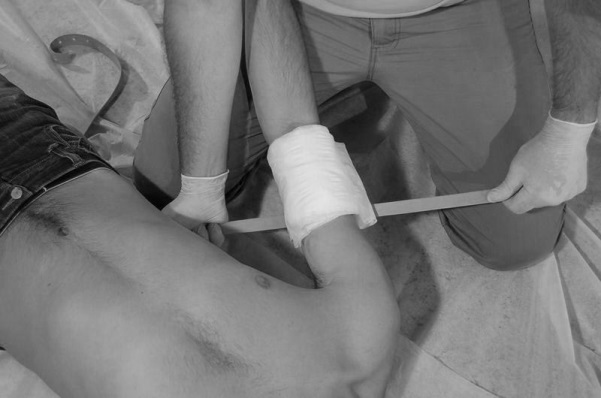
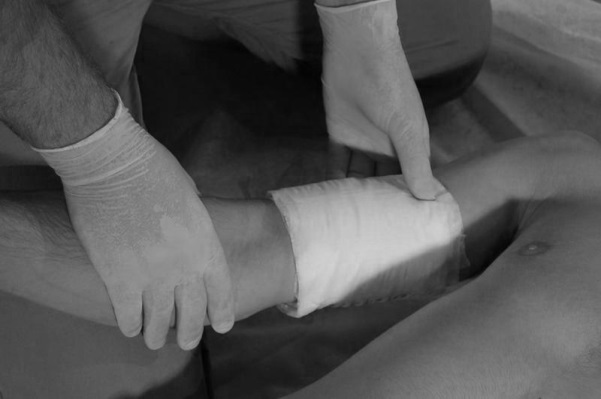
Рис. 119. На место наложения жгута Рис. 120. Жгут растягивается
предварительно подкладывается бинт
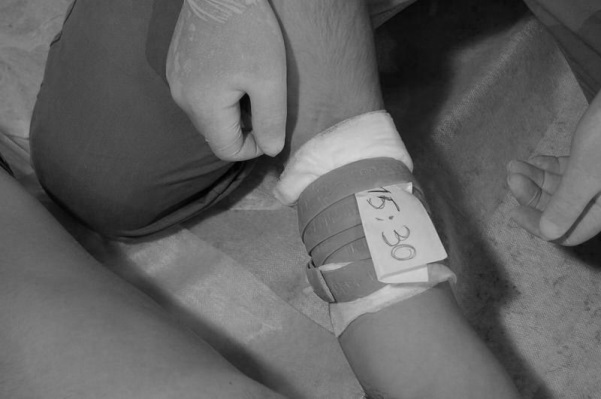
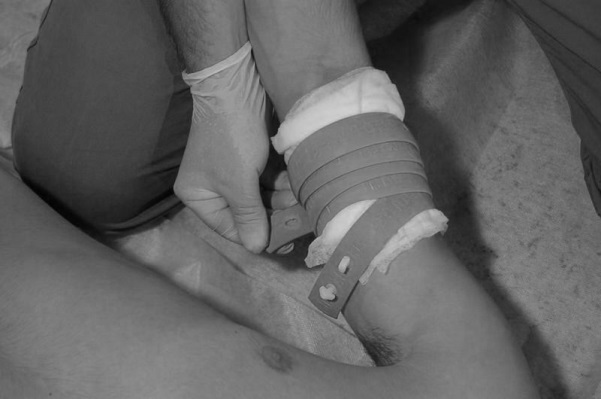
Рис. 121. Каждый последующий тур Рис. 122. Закрепляется записка
на ½ прекрывает предыдущий с указанием времени
При отсутствии фабричного жгута его можно заменить импровизированным (рис. 123 а, б, в, г, д, е) – резиновой трубкой, галстуком, ремнем, поясом, платком, бинтом и т. п., но не следует использовать проволоку.
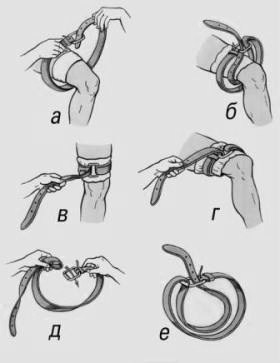
Рис. 123. Использование поясного ремня в качестве кровоостанавливающего жгута:
а, б, в, г – этапы наложения жгута; д, е – подготовка двойной петли
При кровотечениях из артерий верхних и нижних конечностей представлены жгут (закрутку) накладывают на определенные места (рис. 124).
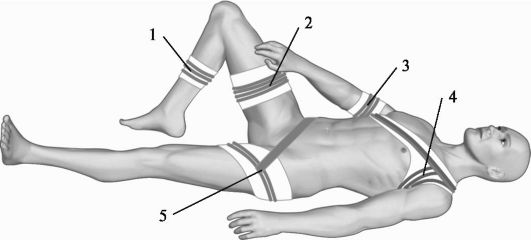
Рис. 124. Типичные места наложения жгута (закрутки):
1 – на голень; 2 – на бедро; 3 – плечо; 4 – плечо (высокое) с фиксацией к туловищу;
5 – на бедро (высокое) с фиксацией к туловищу
Материалом для закрутки может служить кусок материи, платок, веревка, шарф и пр. При этом необходимо скрутить жгут, связать два конца, положить палочку (карандаш и т. п.) под связанные концы, закрутить и положить записку с указанием времени (рис. 125-128).
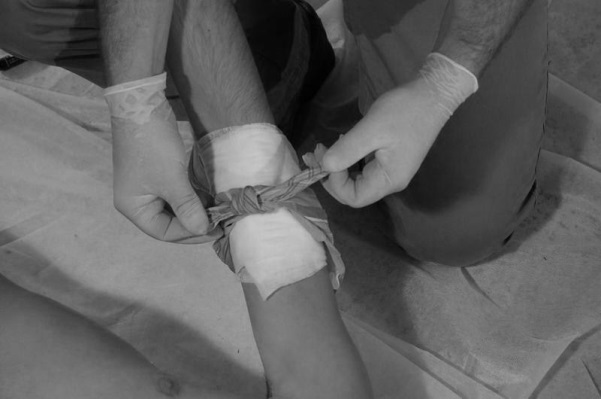
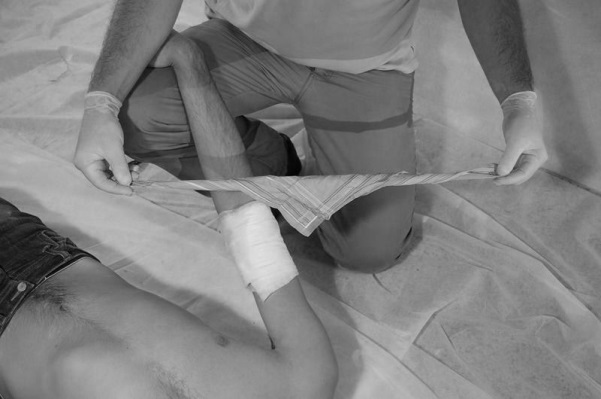
Рис. 125. Кусок материи скручивается Рис. 126. Связываются два конца

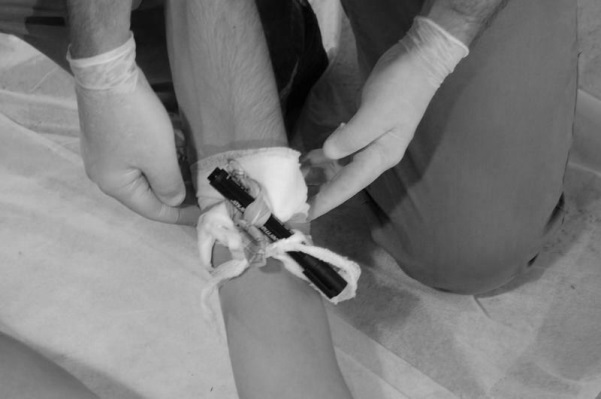
Рис. 127. Под связанные концы Рис. 128. Концы закручиваются
подкладывается ручка
При кровотечении из сонной артерии на место поражения накладывают валик, руку с неповрежденной стороны закидывают за голову, а жгут накладывают таким образом, чтобы захватить валик и плечо.
Поднятие конечностей – один из дополнительных методов временной остановки кровотечения из небольших сосудов конечности. Используется при венозном или капиллярном кровотечении для уменьшения притока крови к месту повреждения.
Гемостатическое положение (максимальное сгибание конечности в суставе) – является эффективным и широко известным способом временной остановки артериального кровотечения, основанным на сгибании конечности до отказа в суставе, лежащем выше раны.
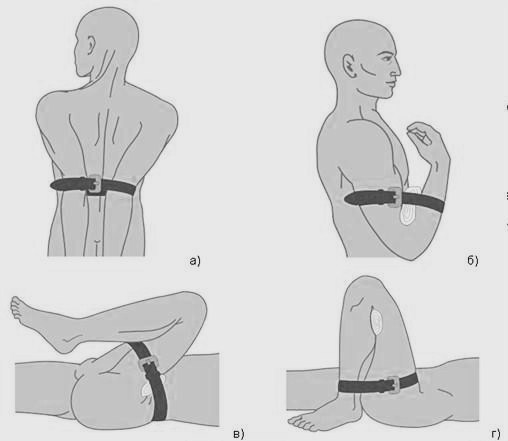
Рис. 129. Остановка кровотечения методом максимального сгибания конечности:
а) из подключичной и подмышечной артерии; б) из артерии предплечья; в) из бедренной артерии;
г) из подколенной артерии
При кровотечениях из подключичной и подмышечной артерий максимально отводят руки пострадавшего назад, таким образом, чтобы внутренние края лопаток соприкасались, а затем фиксируют подручными средствами (бинт, ремень, полотенце и т. п.) (рис. 129 а).
При кровотечении из плечевой артерии максимально сгибают руку пострадавшего в локтевом суставе и фиксируют через предплечье и плечо (рис. 129 б).
При кровотечении из бедренной артерии максимально сгибают ногу пострадавшего в коленном и тазобедренном суставах и всей тяжестью собственного тела прижимают конечность к животу пострадавшего. Фиксация проводится через бедро и поясницу пострадавшего (рис. 129 в).
При кровотечении из подколенной артерии максимально сгибают ногу пострадавшего в коленном суставе и фиксируют через голень и бедро (рис. 129 г).
Острая кровопотеря (шок от кровопотери)
Кровопотеря – патологический процесс, возникающий в результате повреждения сосудов и утраты части крови, характеризуется рядом патологических и приспособительных реакций на снижение объема циркулирующей крови (ОЦК) и гипоксию.
Основной опасностью является развитие острого малокровия и обескровливания мозга, что может привести к гибели больного от нарушения функции жизненно важных центров. Считается, что понижение систолического АД до 80 мм рт. ст. или снижение гемоглобина на 1/3 от исходных величин при острой кровопотери чрезвычайно опасно для жизни больного, поскольку компенсаторные процессы не успевают развиться и предупредить анемию мозга.
Самым тяжелым осложнением сильного кровотечения является шок от кровопотери (острая кровопотеря).
При медленном истечении крови (в течение нескольких недель), особенно у молодых здоровых лиц потеря 1,5-2 л крови может протекать без клинически выраженных симптомов, так как организм приспосабливается к хроническому малокровию и может существовать с очень низким содержанием гемоглобина.
При внутреннем кровотечении излившаяся кровь может сдавить жизненно важный орган и нарушить его функцию, что может создать угрозу для жизни больного. При сообщении гематомы с просветом крупного артериального сосуда может возникнуть пульсирующая гематома. Из других опасных осложнений кровотечения следует отметить воздушную эмболию и нагноение гематомы. Пульсирующая гематома, вокруг которой постепенно образуется соединительнотканная капсула, становится ложной травматической аневризмой.
Важную роль играет предшествующие состояния: переутомление, переохлаждение, или перегревание, травма, возраст и т. п.
Механизм развития острой кровопотери:
• Уменьшается масса циркулирующей крови.
• Нарушается гемодинамика.
• Возникает кислородное голодание органов и систем (гипоксия).
• Развивается гипоксия головного мозга, которая приводит к потере сознания.
• Нарушаются функции жизненно важных органов и систем.
Клиническая картина кровопотери
Клинические проявления кровопотери не всегда соответствуют количеству потерянной крови. При медленном ее истечении даже значительная потеря может не иметь ясно выраженных объективных и субъективных симптомов.
Объективные симптомы: снижение тургора кожи; кожа бледная, влажная с сероватым оттенком; слизистые оболочки бледные; лицо осунувшееся, запавшие глаза; частый и слабый пульс, снижение АД; учащенное дыхание, в тяжелых случаях развивается дыхание Чейна-Стокса.
Субъективные симптомы: слабость, шум в ушах, головокружение, потемнение в глазах, сухость во рту, сильная жажда, тошнота.
Симптомы терминального состояния вследствие кровопотери: полная утрата сознания, исчезновение пульса, непроизвольное выделение мочи и кала, расширение зрачка, отсутствие реакции зрачка на свет, отсутствие роговичного рефлекса, отсутствие дыхания.
Вопросы для самоконтроля
1. Что входит в понятие «кровотечение»?
2. Что такое кровоизлияние? Что такое гематома?
3. Какие существуют виды кровотечений?
4. Какие способы остановки кровотечений Вы знаете?
5. Какие правила следует соблюдать при наложении жгута?
6. Что такое кровопотеря? Какова ее клиническая картина?
Раздел 9. Основы реанимации
Реанимация (лат. reanimatio – дословно «возвращение жизни», «оживление») – это комплекс мероприятий, направленных на оживление организма. Задачей реаниматолога является восстановление и поддержание сердечной деятельности, дыхания и обмена веществ больного. Реанимация наиболее эффективна в случаях внезапной остановки сердца при сохранившихся компенсаторных возможностях организма. Если же остановка сердца произошла на фоне тяжелого, неизлечимого заболевания, когда полностью истощены компенсаторные возможности организма, реанимация неэффективна.
Переход от жизни к смерти характеризуется:
• Вначале угасает деятельность коры головного мозга (клетки коры головного мозга наиболее чувствительные к недостатку кислорода).
• Затем угасает деятельность сердца.
Переход от смерти к жизни характеризуется:
• Вначале возобновляется деятельность сердца.
• Затем возобновляется деятельность коры головного мозга.
Различают 3 вида терминальных состояний:
1. Преагональная стадия (преагония).
2. Агональная стадия (агония).
3. Клиническая смерть
Предагональное состояние – больной заторможен, отмечается выраженная одышка, кожные покровы бледные, цианотичные, АД низкое (60–70 мм рт. ст.) или не определяется совсем, слабый частый пульс.
Агония – глубокая стадия процесса умирания, которая характеризуется отсутствием сознания. Пульс нитевидный или исчезает совсем, АД не определяется. Дыхание поверхностное, учащено, судорожное или значительно урежено.
Клиническая смерть – это обратимый процесс умирания. Наступает сразу после остановки дыхания и кровообращения. Внешне организм мертв (сознание отсутствует, сердце не бьется, отсутствует дыхание, зрачки не реагируют на свет), но на клеточном уровне еще сохраняются обменные процессы, которые в отсутствие кислорода осуществляются за счет анаэробного гликолиза. Через несколько минут наступают необратимые явления, прежде всего в центральной нервной системе, и наступает истинная или биологическая смерть.
Началом клинической смерти являются последний агональный вдох и последнее сердечное сокращение. Средняя продолжительность клинической смерти от 4 до 6 минут. Сроки клинической смерти удлиняются при:
- электротравме (до 8–10 мин);
- гипотермии (снижении температуры тела).
Современная система реанимационных мероприятий обозначается тремя буквами: А-В-С (А-В-С – начальные буквы английских слов: А – Air Way – дыхательные пути, В – Breath – дыхание, С – Circulation – кровообращение). Согласно рекомендаций Американской ассоциации сердца (American Heart Association – АНА) от 2011 г. изменен порядок проведения сердечно-легочной реанимации с A-B-C, на C-A-B.
Новый комплекс мероприятий по предотвращению смерти взрослых пациентов, рекомендованный AHA, включает следующие элементы:
- Убедиться в собственной безопасности.
- Скорейшее распознание остановки сердца и вызов бригады скорой медицинской помощи.
- Своевременная сердечно-легочная реанимация (СЛР) с упором на компрессионные сжатия.
- Своевременная дефибрилляция.
- Эффективная интенсивная терапия.
I. Кровообращение – непрямой массаж сердца.
Непрямой массаж сердца – это ритмические сдавливания сердца между грудиной и позвоночником с целью вытолкнуть небольшое количество крови в крупные сосуды.
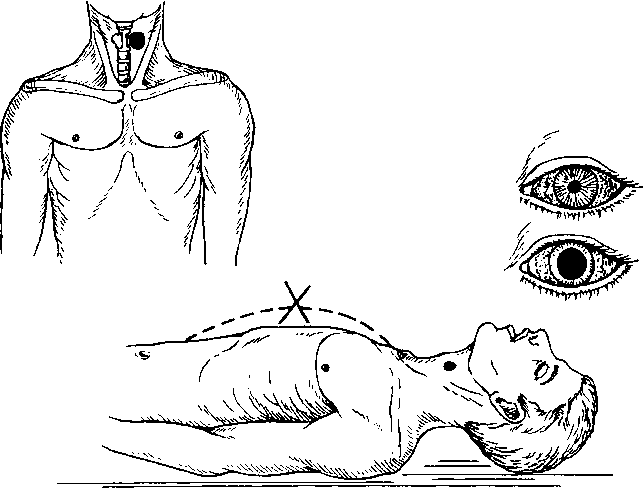
Признаки остановки сердца:
• главные – отсутствие пульса на сонной артерии и расширение зрачка (рис. 130 а, б);
• дополнительные – потеря сознания, отсутствие дыхания (рис. 130 в), бледность кожных покровов.
а
б
в
Рис. 130. Признаки остановки сердца
Схема непрямого массажа сердца
1. Уложить пострадавшего на твердую поверхность.
2. Встать сбоку от пострадавшего и нащупать нижний конец грудины (мечевидный отросток).
3. Положить ладонь на нижнюю часть грудины (на 2 поперечных пальца выше мечевидного отростка), другую ладонь – сверху под прямым углом, пальцы кистей разогнуты, не касаются грудной клетки (во избежание перелома ребер) (рис. 131 а, б, в).
4. Провести толчкообразные надавливания на грудину, смещающие ее к позвоночнику на 3–5 см, после руки расслабить, не отрывая от грудины. Используется не столько сила разогнутых рук, сколько тяжесть своего тела (рис. 132).
Примечание: давление на грудину осуществляется не всей ладонью, а местом перехода предплечья в ладонь.

Рис. 131. Непрямой массаж сердца
а – место расположения рук при массаже сердца; б – правильное расположение рук при наружном массаже сердца (вид сверху); в – расположение рук (вид сбоку).
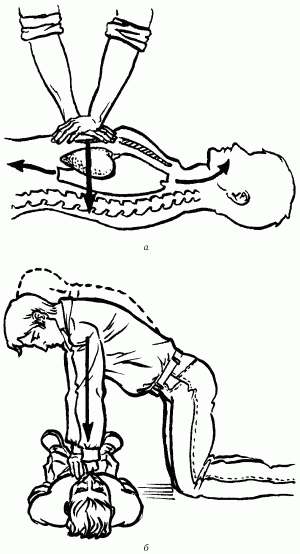
Рис. 132. Правильное выполнение толчкообразных надавливаний на грудину
Частота надавливания у взрослых – 100 раз в 1 мин. У детей до 12 лет массаж выполняется одной рукой с частотой надавливания 110–120 раз в 1 мин. У грудных детей массаж выполняется двумя пальцами (указательным и средним) с частотой 140–160 надавливаний в 1 мин.
Если реанимацию выполняет 1 человек (рис. 133 а), то на каждые 2 вдувания необходимо делать 30 надавливаний на грудину.
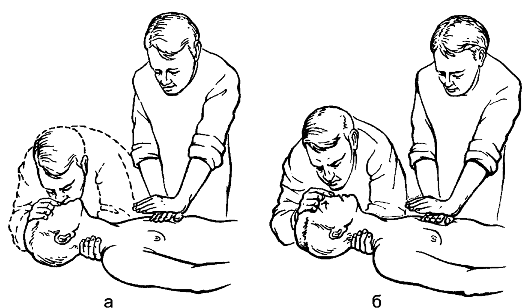
Рис. 133. Сердечно-легочная реанимация, осуществляемая одним (а) и двумя (б) лицами
Если помощь оказывают 2 реаниматора (рис. 133 б), задержка надавливаний может быть уменьшена: первый реаниматор начинает компрессионные сжатия грудной клетки, а второй реаниматор освобождает дыхательные пути и готовится выполнить искусственное дыхание, как только первый реаниматор завершит первую серию из 30 надавливаний.
Реанимирующий периодически должен следить за состоянием зрачков. Через каждые 2-3 мин необходимо прекращать массаж сердца, чтобы по пульсу на сонной артерии определить появление самостоятельных сокращений сердца. Если появляется пульс на сонной артерии – непрямой массаж сердца прекращают, искусственное дыхание продолжают до возникновения самостоятельных дыхательных движений.
Эффективной реанимацию считают при возобновлении самостоятельных сердечных сокращений, сужении зрачков и появлении их реакции на свет, восстановлении цвета кожных покровов и уровне АД не ниже 70 мм рт. ст.
II. Дыхательные пути.
Задача: обеспечить проходимость верхних дыхательных путей (ВДП).
Причины непроходимости ВДП:
• главная – западение языка и надгортанника;
• инородные тела ВДП (слизь, кусочки пищи, рвотные массы и т. д.).
Признаки непроходимости ВДП:
- отсутствие видимых на глаз дыхательных движений;
- отсутствие потока воздуха вокруг рта и носа;
- при каждой попытке пострадавшего сделать вдох у него наблюдается западение шеи и грудной клетки.
Схема восстановления проходимости ВДП:
1. Уложить пострадавшего на спину.
2. Запрокинуть голову назад (положить одну руку под шею пострадавшего, другую на лоб и запрокинуть голову) (рис. 134).
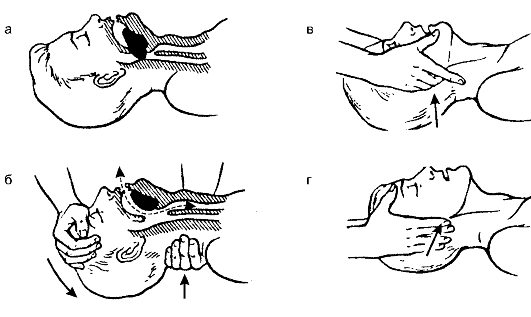
Рис 134. Запрокидывание головы пострадавшего
При этом язык и надгортанник подтягиваются и освобождают пространство между задней поверхностью языка и задней поверхностью глотки. Одним этим движением можно обеспечить проходимость ВДП.
3. Сделать пробный вдох – вдувание в рот или нос пострадавшего (при этом следить за движениями грудной клетки) (рис. 135).
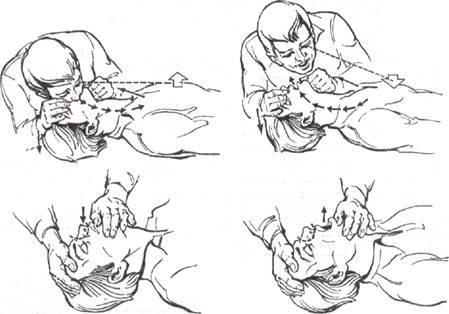
Рис. 135. Вдувание воздуха с одновременным слежением за грудной клеткой
Если есть движения грудной клетки, то вы обеспечили проходимость ВДП. Если движения грудной клетки отсутствуют, значит, нет проходимости ВДП.
4. При отсутствии движений грудной клетки необходимо выдвинуть нижнюю челюсть вперед одним из 2-х способов:
• поместить большой палец руки в рот пострадавшего и выдвинуть нижнюю челюсть вперед;
• встать сзади пострадавшего и большими пальцами обеих рук, упираясь в углы нижней челюсти пострадавшего, выдвинуть нижнюю челюсть вперед (рис. 136).
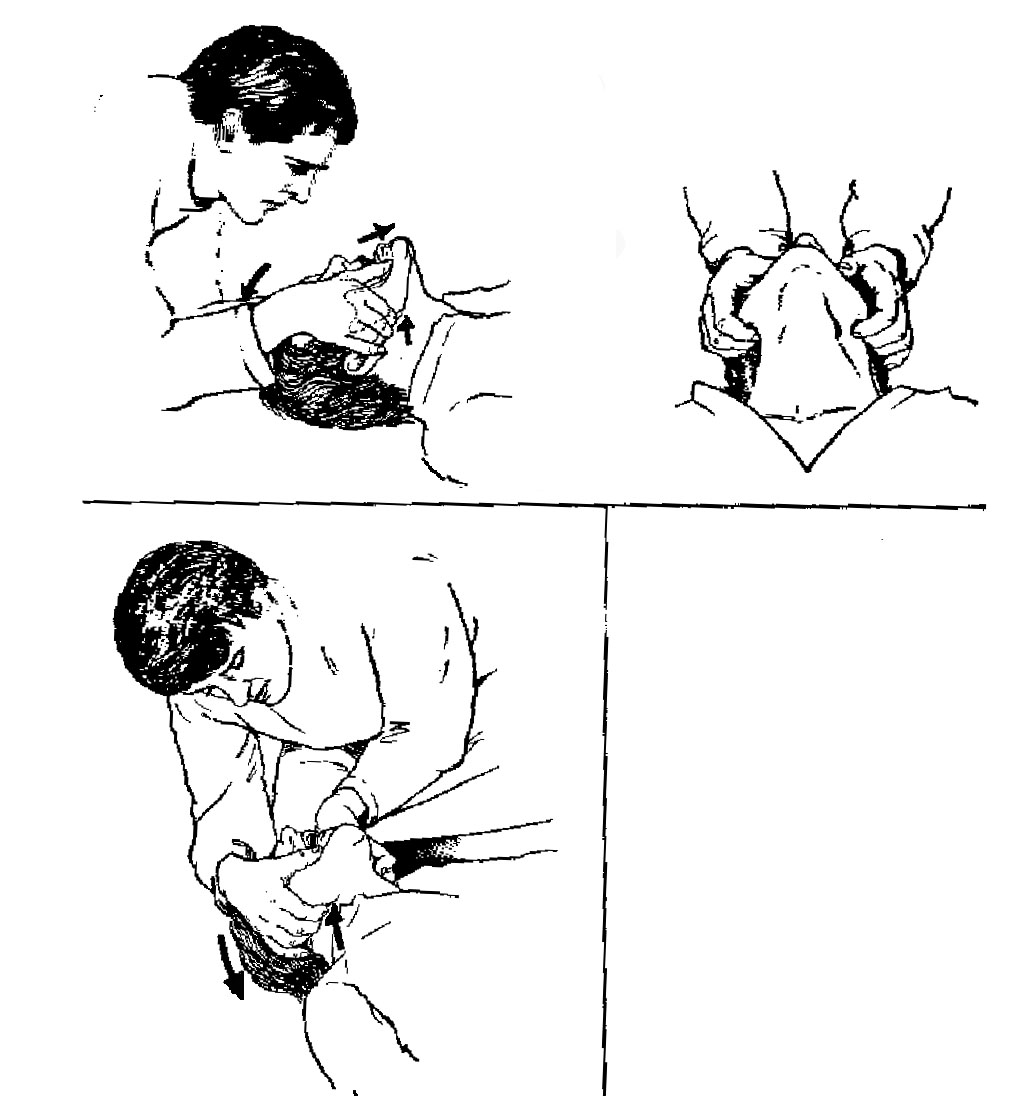
Рис. 136. Прием выдвижения нижней челюсти
5. Вновь сделать пробный вдох – вдувание в рот или нос пострадавшего. Если есть движения грудной клетки – проходимость ВДП восстановлена.
6. При непроходимости верхних дыхательных путей указательным пальцем руки очистить рот пострадавшего от инородных тел (слизи, кусочков пищи, рвотных масс и т. д.) (рис. 137).
Примечание: делать это необходимо очень осторожно, чтобы не протолкнуть инородное тело еще глубже в верхние дыхательные пути.
7. И вновь сделать пробный вдох. Если движения грудной клетки отсутствуют – нет проходимости ВДП (реанимация не эффективна). При движениях грудной клетки приступить к искусственному дыханию.
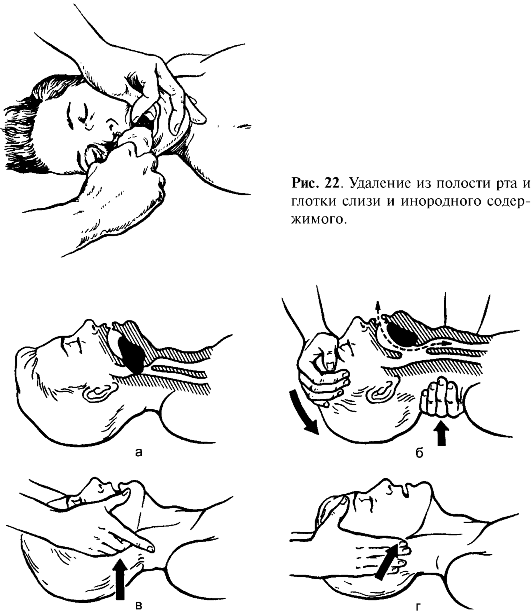
Рис. 137. Удаление из полости рта инородного содержимого
III. Дыхание – искусственное дыхание или искусственная вентиляция легких.
В настоящее время применяются 2 способа искусственного дыхания:
1) «изо рта в рот»;
2) «изо рта в нос».
Выбор того или иного способа определяется степенью проходимости различных отделов ВДП. Прежде чем приступить к искусственному дыханию, необходимо знать:
• количество вдуваемого воздуха должно быть не менее 1000–1500 мл;
• частота вдуваний – 6-7 в мин.
Способ «изо рта в рот» (рис. 138 а)
1. Встать сбоку от пострадавшего на колени и выполнить все мероприятия по обеспечению проходимости ВДП (запрокинуть голову пострадавшего, выдвинуть нижнюю челюсть вперед, очистить рот пострадавшего от инородных тел).
2. Сделать глубокий вдох.
3. Своими губами плотно обхватить рот пострадавшего.
4. При этом большим и указательным пальцами руки, запрокидывающей голову пострадавшего назад, зажать нос пострадавшего.
5. Сделать форсированный выдох в рот пострадавшего и быстро выпрямиться (следить за движениями грудной клетки). Цикл повторяется каждые 5 секунд.
Способ «изо рта в нос» (рис. 138 б)
Схема проведения этого способа искусственного дыхания та же, что и способа «изо рта в рот». Имеются 2 различия:
- рукой, лежащей под шеей пострадавшего при запрокидывании головы назад, смыкают рот пострадавшего;
- своими губами плотно обхватывают нос пострадавшего.
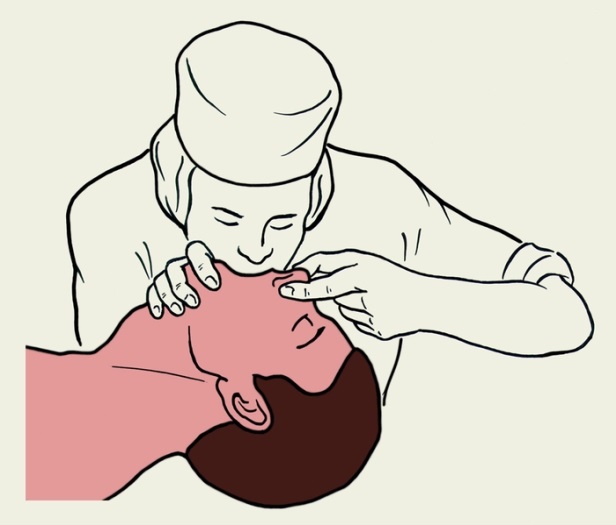
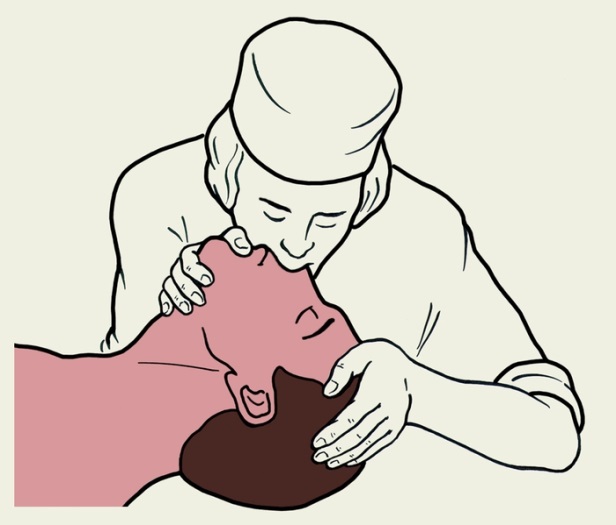
а б
Рис. 138. Два способы выполнения искусственного дыхания
У детей применяется способ «изо рта в рот и нос» ребенка (одновременно плотно обхватывают своим ртом и рот и нос ребенка).
Примечание: количество вдуваемого воздуха небольшое, частота вдуваний выше – 15-18 в 1 мин.
Вопросы для самоконтроля
1. Что такое реанимация?
2. Какие виды терминальных состояний Вам известны?
3. Что такое клиническая смерть? Что такое биологическая смерть?
4. Как маркируется современная система реанимационных мероприятий и какие элементы в нее входят?
5. Как проводится закрытый массаж сердца с участием одного или двух реаниматоров?
6. Как обеспечить проходимость дыхательных путей?
7. Какие способы искусственного дыхания Вы знаете?
ГЛАВА III. СРЕДСТВА ВОССТАНОВЛЕНИЯ ПОСЛЕ СПОРТИВНОЙ ТРАВМЫ
 2018-02-20
2018-02-20 2719
2719
