5 – дальнейшая инвазия E. coli в более глубокие слои уротелия
Рисунок 3. Электронная микроскопия уротелиальной слизистой с адгезированными уропатогенными E.coli, колонизирующими мочевой пузырь. Иммунная клетка (светло-голубая) привлечена к месту инвазии E.coli (бледно-желтые).
Дальнейшие события зависят от иммунных защитных механизмов, если иммунная защита будет эффективна, то может наступить элиминация E.coli. В других случаях E.coli может продолжать персистировать в слизистой мочевого пузыря при отсутствии клинических признаков воспаления, проявляясь бессимптомной бактериурией. Если E.coli начинает активно размножаться, то развивается выраженная воспалительная реакция в слизистой мочевого пузыря с развитием эпизода острого цистита.
Иногда дополнительным фактором для активации E.coli является переохлаждение, которое подавляет местные иммунные защитные механизмы, сдерживающие распространение E.coli в слизистой мочевого пузыря. Таким образом, переохлаждение – это только дополнительный фактор, главным фактором развития цистита всегда будет являться исходная персистенция E.coli в слизистой мочевого пузыря. Если у женщины в мочевых путях нет E.coli, переохлаждение не может спровоцировать острый цистит или пиелонефрит.
После колонизации мочевого пузыря, штаммы E.coli, имеющие P-фимбрии (рис. 4), могут продвигаться против тока мочи по мочеточникам к чашечно-лоханочному сегменту МВП, что приводит к дальнейшей колонизации верхних отделов МВП (рис. 5). В этом случае может развиться первичный острый пиелонефрит (при отсутствии нарушений уродинамики). Во многих случаях эпизоды цистита предшествует развитию острого пиелонефрита. В других случаях острый пиелонефрит развивается без предшествующих циститов, но путь инфицирования почек тот же самый восходящий после первичной колонизации уропатогеном слизистой мочевого пузыря.
Если существуют нарушения уродинамики, в первую очередь – пузырно-мочеточниковый рефлюкс (врожденная аномалия), то колонизация верхних отделов МВП происходит обычными штаммами уропатогенной E.сoli и развивается вторичный пиелонефрит (на фоне нарушения уродинамики). Для предотвращения инфекций верхних отделов МВП и восстановления нормальной уродинамики детям с пузырно-мочеточниковым рефлюксом проводят антирефлюксные операции. Другими причинами нарушения уродинамики являются мочекаменная болезнь и доброкачественная гиперплазия предстательной железы, значительно повышающие риск ИМП.
Рисунок 4. Уропатогенная Е.coli прикрепляется к уротелию фимбриями и может продвигаться по мочеточникам в почки. P-фимбрии для пиелонефрит-ассоциированных штаммов E.coli – важный фактор вирулентности, только бактерии с P-фимбриями могут вызывать пиелонефрит при отсутствии нарушения уродинамики (электронная микроскопия, 20 000х).
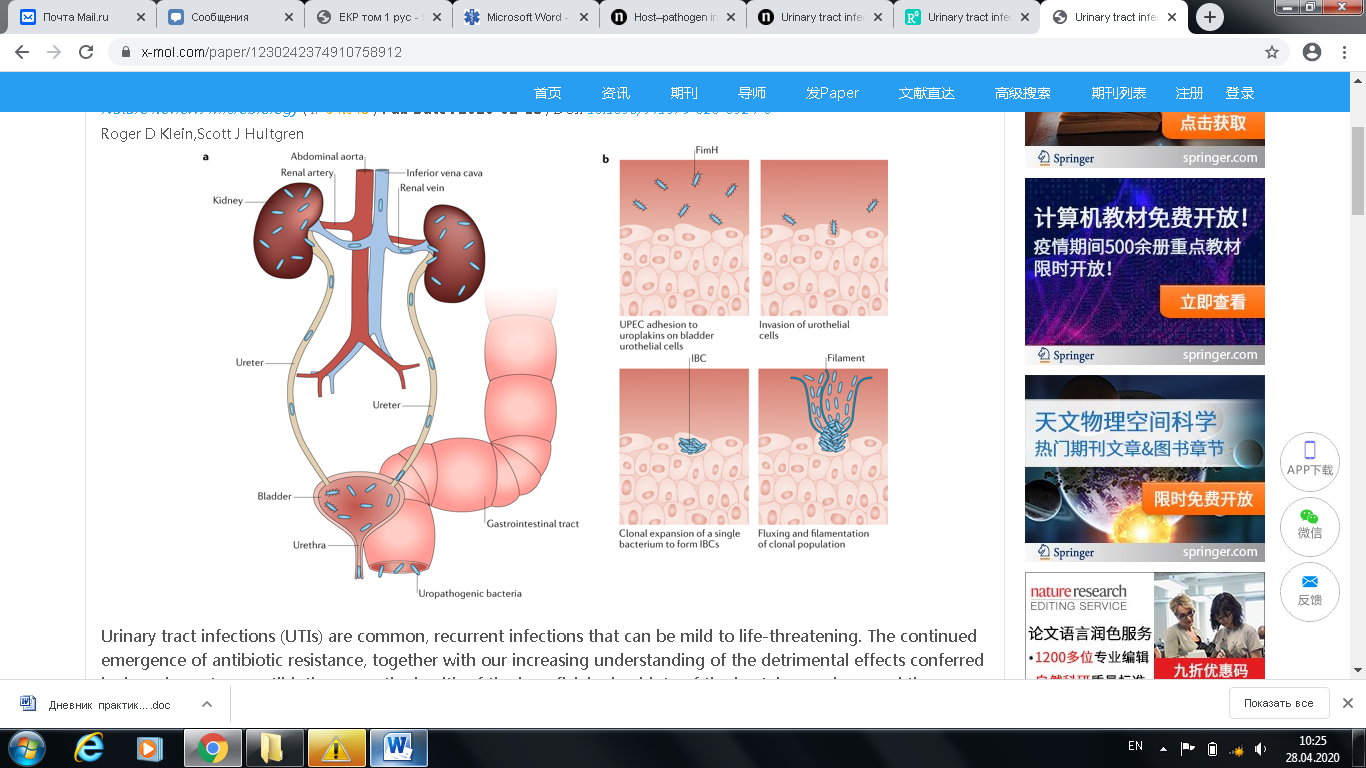
Рисунок 5. Продвижение уропатогенной E.coli с помощью P-фимбрий по мочеточникам в верхние отделы мочевыводящих путей после первичной колонизации мочевого пузыря.
Кроме уропатогенных штаммов E.coli инфекции МПВ могут вызывать Proteus mirabilis, Klebsiella pneumoniae, Staphylococcus saprophyticus. При нозокомиальных ИМП (в том числе связанных с катетеризацией мочевого пузыря) в посевах мочи может выделяться Pseudomonas aeruginosa. Тем не менее, основным уропатогеном остается E.coli.
Подводя итог, можно сделать вывод, что восходящий (урогенный) путь инфицирования является главным для ИМП. Но иногда инфекционный агент может попасть в почку гематогенным путем, например при инфекционном эндокардите, вызванном Staphylococcus aureus, что может привести к развитию абсцесса почки.
 2020-05-25
2020-05-25 158
158