В основе рентгенографического метода лежит способность тканей разной плотности задерживать или пропускать через себя рентгеновские лучи. Лучи, прошедшие через плотные участки костей, зубов, поглощаются ими больше, чем мягкими тканями, и проявляются на рентгенограмме как более светлые участки. Размер рентгеновского изображения должен быть наиболее приближен к реальным размерам исследуемого объекта, не наслаиваться на окружающие органы и ткани подобной же плотности. В связи с этим применяют различные укладки пленки и ориентации пучка рентгеновских лучей по отношению к ней.
В зависимости от взаиморасположения пленки и объекта исследования (зубы и окружающие их ткани) различают внутриротовые рентгенограммы (пленка введена в полость рта) и внеротовые (пленка расположена снаружи). Внутриротовые рентгенограммы, в зависимости от положения пленки в полости рта, подразделяют на контактные (пленка прилежит к исследуемой области) и окклюзионные (пленка удерживается сомкнутыми зубами и находится на некотором расстоянии от исследуемой области). Наиболее четко структура зубов и окружающих тканей получается на внутриротовых контактных рентгенограммах, а также периапикальных и окклюзионных снимках.
Изображение исследуемого объекта должно быть неискаженным. Эмаль зуба дает плотную тень, а дентин и цемент — менее плотную. Полость зуба распознается по контурам менее плотной тени в центре коронки — в проекции корня зуба и компактной пластинки альвеолы, которая выглядит равномерной, более темной полоской шириной 0,2—0,25 мм.
На хорошо выполненных рентгенограммах отчетливо видна структура костной ткани. Рисунок кости обусловлен наличием в губчатом веществе и в кортикальном слое костных балок, или трабекул, между которыми располагается костный мозг. Костные балки верхней челюсти имеют вертикальное направление, что соответствует силовой нагрузке, оказываемой на нее. Верхнечелюстная пазуха, носовые ходы, глазницы, лобная пазуха представляются в виде четко очерченных полостей. Пломбировочные материалы, вследствие различной плотности на пленке, имеют неодинаковую контрастность. Так, фосфат-цемент дает хорошее, а силикатный цемент — плохое изображение. Пластмасса, композиционные пломбировочные материалы плохо задерживают рентгеновские лучи, и, следовательно, на снимке дают нечеткое изображение.
Рентгенография позволяет определить состояние твердых тканей зубов (скрытые кариозные полости на контактных поверхностях зубов, под искусственной коронкой), ретинированных зубов (их положение и взаимоотношение с тканями челюсти, степень сформированности корней и каналов), прорезавшихся зубов (перелом, перфорация, сужение, искривление, степень сформированности и рассасывания), инородные тела в корневых каналах (штифты, обломанные боры, иглы). По рентгенограмме можно также оценить проходимость канала (в канал вводят иглу и делают рентгеновский снимок), степень пломбирования каналов и правильность наложения пломбы, состояние околоверхушечных тканей (расширение периодонтальной щели, разрежение костной ткани), наличие атрофии костной ткани межзубных перегородок, правильность изготовления искусственных коронок (металлических), наличие новообразований, секвестров, состояние височно-нижнечелюстного сустава.
Кариес может быть диагностирован рентгенографически как зона затемнения (негатив) (рис. 4.4).
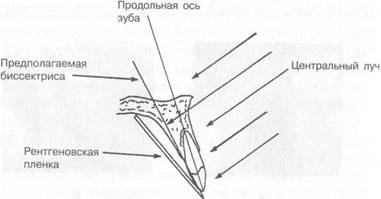
В силу анатомических особенностей строения альвеолярного отростка пленка несколько отстоит от зубов под различным углом к длинной оси зуба. Поэтому для получения правильного изображения исследуемой области необходимо соблюдать принцип «половины угла» (рис. 4.5).
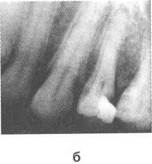
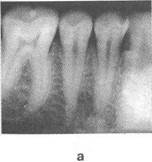
Рис. 4.4. Внутриротовые рентгенограммы. Нормальное состояние премоляров и моляров нижней челюсти и костной ткани межзубных перегородок (а). Пломба на жевательной поверхности второго премоляра верхней челюсти и кариозная полость под ней (б).
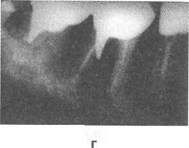
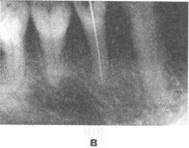
Рис. 4.4. Продолжение. Контроль прохождения корневого канала (в). В дистальном корне первого моляра нижней челюсти направление штифта не соответствует оси корня (г). Корневые каналы запломбированы, выраженная резорбция костной ткани в области бифуркации. Зуб покрыт коронкой.
Согласно ему центральный луч должен проходить через верхушку корня перпендикулярно биссектрисе угла, образованного осью зуба и пленкой.
Если центральный луч перпендикулярен поверхности пленки, происходит проекционное укорочение длины зуба. Если он перпендикулярен вертикальной оси зуба, происходит проекционное увеличение длины зуба. Для получения рентгеновского снимка согласно принципу «половины угла» можно пользоваться коротким тубусом.
Преимущества этого принципа заключаются в том, что:
• пленку можно легко ввести в полость рта;
 • пленку придерживает палец только пациента. Недостатком можно считать сложность нахождения половины угла между вертикальной осью зуба и пленкой.
• пленку придерживает палец только пациента. Недостатком можно считать сложность нахождения половины угла между вертикальной осью зуба и пленкой.
Рис. 4.5. Взаиморасположение рентге-новских лучей и пленки по отношению к продольной оси зуба с соблюдением принципа «половины угла».
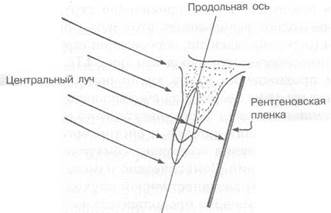 Существует также другая система получения периапикальных снимков — «параллельная» рентгенография. Для ее проведения необходимо, чтобы центральный луч был направлен перпендикулярно исследуемому зубу к пленке, которая, в свою очередь, должна быть параллельна вертикальной оси зуба и прилегать как можно ближе к нему (рис. 4.6).
Существует также другая система получения периапикальных снимков — «параллельная» рентгенография. Для ее проведения необходимо, чтобы центральный луч был направлен перпендикулярно исследуемому зубу к пленке, которая, в свою очередь, должна быть параллельна вертикальной оси зуба и прилегать как можно ближе к нему (рис. 4.6).
Рис. 4.6. Взаиморасположение рентгеновских лучей, пленки и зуба при «параллельной» рентгенограмме.
Для получения снимка методом «параллельной» рентгенографии необходим специальный фиксатор пленки. Используется только длинная трубка. Преимущества этой системы заключаются в том, что:
• пленка меньше сгибается в полости рта;
• снижается искажение изображения.
Пленки для периапикальных и окклюзионных снимков выпускаются разных размеров и чувствительности. Чем чувствительнее пленка, тем меньше время облучения пациента.
Целостную рентгеновскую картину челюстных костей можно получить, прибегнув к панорамной или телерентгенографической технологиям. В 90-х годах технологическое лидерство в этих методах также захватила цифровая рентгеносъемка. Однако в России цифровых панорамных рентгеновских аппаратов пока мало, вследствие их высокой стоимости.
Ортопантомография нашла более широкое применение. Особенностью этого метода является то, что на увеличенном изображении изогнутых верхних и нижних челюстей получаются все зубы. Четкое проявление структуры костной ткани позволяет использовать этот метод при диагностике травмы (перелома, адентии, определении структуры костной ткани при заболевании пародонта (рис. 4.7).
При прохождении через ткани организма излучение передает им свою энергию за счет ионизации и возбуждения атомов и молекул. В результате этого могут произойти изменения в тканях органов и систем организмов. Через годы после облучения возможны соматические или генетические изменения. Соматические изменения могут привести к развитию злокачественной опухоли, образованию катаракты, уменьшению продолжительности жизни человека. Генетические изменения проявляются в мутациях, которые в дальнейшем приводят к различным отклонениям в развитии зародыша и плода. Самые опасные сроки для плода (делящихся клеток) в организме матери — это первый и третий триместры. В эти 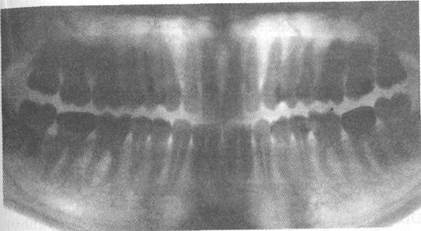 периоды беременным лучше не проводить рентгенографию. Второй триместр менее опасен. Однако любая доза облучения может вызвать повреждение. Поэтому не следует лишний раз облучать пациента!
периоды беременным лучше не проводить рентгенографию. Второй триместр менее опасен. Однако любая доза облучения может вызвать повреждение. Поэтому не следует лишний раз облучать пациента!
Рис. 4.7. Ортопонтомограмма.
Кроме того, традиционной рентгенографии присущи серьезные недостатки.
1. Ограниченность числа снимков (вследствие накопления ионизирующей радиации).
 2. Необходимость использования дополнительных сотрудников, помещений, расходных материалов и решения проблемы утилизации химикатов.
2. Необходимость использования дополнительных сотрудников, помещений, расходных материалов и решения проблемы утилизации химикатов.
3. Проблемы с архивированием рентгенограмм.
В 1987 г. впервые появились цифровые рентгенодиагностические системы, радиовизиографы, состоящие из компьютера с монитором, специального воспринимающего датчика, рентгеновского аппарата и программного обеспечения (рис. 4.8, а).
Риc. 4.8. Общий вид радиовизиографической системы (а), внутри-ротовой датчик (б).
Радиовизиография. Цифровая интраоральная рентгенография находит успешное применение, в частности в эндодонтии.
Благодаря имеющемуся на датчике разъему, при наличии соответствующего оборудования, врач-стоматолог может делать рентгеновские снимки прямо на своем рабочем месте и анализировать их на мониторе. При оснащении всех врачебных мест компьютерами, достаточно провести кабельную сеть от радиовизиографа, чтобы тотчас после снимка каждый врач мог сразу же приступать к анализу рентгенограммы. Таким образом, отпадает необходимость в оснащении таким датчиком каждого кабинета и в утомительном ожидании проявления пленки.
На рынке появились рентгеновские системы под разными названиями — CDR (Computer Dental Radiography), DDX (Dental Digital X-Ray) или RVG (Radio Visio Graphy). Все они основаны на беспленочной компьютерной технологии получения рентгеновского изображения, которая позволяет снижать дозы облучения пациента и персонала, а также получать изображения на мониторе компьютера, минуя этап проявления пленки.
В радиовизиографе приемником рентгеновского излучения служит миниатюрный датчик НДS, представляющий собой пластину толщиной около 6 мм и рабочей площадью в среднем 20x30 мм (рис. 4.8, б, см. вклейку). Изображение на экране монитора, полученное с помощью этого датчика, по разрешающей способности (более 600 точек в 1 мм2) не уступает изображению на рентгеновской пленке. Радиовизиография имеет ряд преимуществ.
1. За счет высокой чувствительности датчика время экспозиции становится минимальным, а значит время воздействия на пациента снижается на 90 %, т. е. 10 снимков на радиовизиографе приравниваются по дозе облучения к 1 снимку на рентгеновской пленке.
2. Исключается необходимость в рентгеновской пленке и химикатах.
3. Моментальное получение изображения на мониторе компьютера позволяет сразу сделать повторный снимок, не затрачивая время на проявление и сушку пленки.
4. Компьютерная обработка изображения позволяет врачу получить всю необходимую информацию и в присутствии больного обсудить ситуацию, наметить ход дальнейших действий.
Кроме того, врач имеет возможность работать с полученным изображением:
• регулировать резкость, яркость, контрастность;
• выделять ткани одинаковой плотности с помощью цветового насыщения снимка;
• измерять расстояние, в том числе по кривой линии, с точностью до 0,1 мм;
• вести картотеку по всем пациентам и сохранять в памяти любое количество снимков;
• прогнозировать и демонстрировать конечный результат лечения, сравнивая предыдущие данные, заложенные в компьютер.
Таким образом, используя в эндодонтии методы рентгенологического исследования, в том числе и радиовизиографию, врач-стоматолог не только уточняет диагноз, но и контролирует все этапы лечения и его конечный результат.
Сложные панорамные аппараты, особенно с цефалостатом, позволяют делать «срезы» костей в разных направлениях, что значительно расширяет диагностические возможности. Особенно это полезно при имплантации зубов, нейростоматодиагностике, онкологии. Некоторые стоматологи прибегают к диагностике с помощью томографических исследований (фокусировка на определенной глубине тканей), что часто бывает актуальным при заболеваниях височно-нижнечелюстного сустава, слюнных желез, верхнечелюстных пазух. Диагностика заболеваний слюнных желез также проводится с использованием рентгеноконтрастных веществ — сиалографии. В последние годы в стоматологии стали применяться аппараты с использованием ядерно-магнитного резонанса, в основном в условиях стационарного лечения.
Медицинская карта
Медицинская карта стоматологического больного —
учетная форма №043/У — документ, в котором кроме паспортных данных регистрируются результаты проводимого обследования и лечения.
Существуют различные формы записи клинической картины. Однако заполнение карты должно соответствовать определенным стандартам. Карта должна быть:
• неусложненной — понятной для врача и персонала с точным указанием заболеваний;
• полной — отражать картину проведенного лечения и изменений как стоматологического, так и общего состояния;
• доступной для получения нужной информации о проводимом лечении;
• регулярной — заполнение должно соответствовать дате приема.
Кроме того, поскольку в карте представлены данные о практической деятельности врача, она является юридическим документом и может быть использована в судебном разбирательстве при рассмотрении спорных вопросом между пациентом и врачом (учреждением). В ней должен быть указан диагноз, лечение, лекарственные препараты (наименование и доза), осложнения.
При проведении платного лечения обязательным является также заполнение других документов, имеющих юридическую силу (договор о информированном добровольном согласии пациента на планируемые диагностические или лечебные процедуры).
Медицинская карта больного хранится в регистратуре в течение 5 лет, а после этого передается в архив.
Для удобства записи результатов осмотра зубов применяют различные схемы (зубная формула). В нашей стране наиболее широкое распространение получила, и до недавнего времени была почти единственной, система Зигмонда-Палмера. По этой системе горизонтальная линия указывает на принадлежность зубов к верхней или нижней челюсти, а вертикальная — на принадлежность зубов к правой или левой стороне. Зубы постоянного прикуса обозначают арабскими цифрами, а временные — римскими.
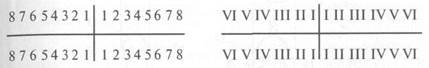
В настоящее время начинает применяться двухцифровая система, которая принята Международной Ассоциацией стоматологов (FDI) и рекомендована Стоматологической Ассоциацией России. По этой системе к порядковому номеру зуба челюсти с 1 по 8 добавляется номер квадранта, который ставится впереди номера зуба. При временном прикусе зубы обозначаются цифрами 1—5, а квадранты 5—8.

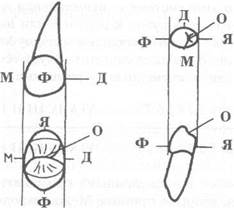 В ряде медицинских карт в зубной формуле обозначаются поверхности зуба и схема корней, что позволяет обозначать локализацию выявленной патологии. Названия поверхностей указаны на рис. 4.9.
В ряде медицинских карт в зубной формуле обозначаются поверхности зуба и схема корней, что позволяет обозначать локализацию выявленной патологии. Названия поверхностей указаны на рис. 4.9.
Рис. 4.9. Название поверхностей зуба по стандартам FDI:
М — мезиальная, Д — дистальная; Ф — фациальная (вестибулярная); Я — язычная; О — окклюзионная (жевательная).
С течением времени сложилась общепринятая система обозначений ряда заболеваний и проведенного лечения: кариес — С, пульпит — Р, периодонтит — Pt, пломба — П, удаление — У, искусственная коронка — К. Степень подвижности зуба обозначается римскими цифрами над или под его цифровым индексом. Дополнительная информация указывается в свободных графах под формулой зубов.
В настоящее время все большую популярность завоевывают компьютерные версии амбулаторных карт. Особая выгода возникает при использовании компьютерной сети по учреждению в целом или по группе учреждений (рис. 4.10).
При выборе требуемого раздела — «Диагноз» или «Жалобы» — открывается соответствующее окно. Все окна содержат готовые к использованию справочники.
Выбирая «Диагноз» на мониторе, Вы получаете зубную формулу.
Планирование лечения — это ряд мероприятий, направленных на устранение этиологических факторов заболевания и восстановление функции органов или тканей. План лечения зависит от оценки состояния пациента, определения стоматологического статуса, показаний и противопоказаний к выбору метода лечения и отношения к нему пациента. При составлении плана важно предвидеть исходы проводимого лечения.
Планирование лечения определяется следующими позициями:
• выявление проблемы;
• решение о вмешательстве;
• предвидение альтернативного лечения;
• согласование с пациентом плана лечения.
 Составление плана лечения начинается с постановки диагноза. На втором этапе принимается решение о вмешательстве с учетом поставленного диагноза. Третий этап — выбор альтернативного, наиболее оптимального метода из ряда существующих. Заключительный этап включает определение (выбор) метода при консультации с пациентом, который должен знать возможные варианты лечения. Окончательный вариант лечения принимается врачом и пациентом после совместного обсуждения. При этом важное значение имеет финансовое положение пациента, знание, опыт и технические возможности врача. Следует помнить, что план лечения — это неизменный перечень мероприятий. Однако в ряде случаев, в зависимости от состояния пациента и изменяющихся условий, он может корректироваться, но основным показанием к этому должно быть желание улучшения качества оказываемой помощи. При этом изменение планируемого лечения должно быть отражено в медицинской карте.
Составление плана лечения начинается с постановки диагноза. На втором этапе принимается решение о вмешательстве с учетом поставленного диагноза. Третий этап — выбор альтернативного, наиболее оптимального метода из ряда существующих. Заключительный этап включает определение (выбор) метода при консультации с пациентом, который должен знать возможные варианты лечения. Окончательный вариант лечения принимается врачом и пациентом после совместного обсуждения. При этом важное значение имеет финансовое положение пациента, знание, опыт и технические возможности врача. Следует помнить, что план лечения — это неизменный перечень мероприятий. Однако в ряде случаев, в зависимости от состояния пациента и изменяющихся условий, он может корректироваться, но основным показанием к этому должно быть желание улучшения качества оказываемой помощи. При этом изменение планируемого лечения должно быть отражено в медицинской карте.
Рис. 4.10. Изображение данных компьютерной версии амбула-торной карты.
Последовательность выполнения плана лечения — это распределение необходимых процедур по времени, т. е. по этапам. На первом этапе выполняется то, в чем пациент нуждается в первую очередь. Это купирование боли и некоторых патологических состояний (воспаления), устранение этиологических факторов. На следующем этапе, например, проводят эндодонтическое лечение и некоторые хирургические вмешательства, которые предшествуют ортопедическому лечению. В реализации плана лечения важное значение имеет завершающая фаза (этап), которая в нашей литературе получила название диспансерное наблюдение. При этом предусматриваются регулярные осмотры, в процессе которых может возникнуть необходимость коррекции лечения. Частота осмотров зависит, главным образом, от степени риска стоматологического заболевания. Пациентов с высоким риском кариеса осматривают через 4—6 мес. Пациентов со стабильным статусом здоровья — через 9—12 мес.
 2020-06-08
2020-06-08 150
150







