План:
1. Кровь, функции, состав, свойства.
2. Форменные элементы крови: эритроциты, свойства и функции.
3. Лейкоциты, виды, свойства и функции.
4. Тромбоциты, свойства и функции.
ЦЕЛЬ: Знать морфологию, функции, физико-химические свойства крови, ее составных частей: плазмы и форменных элементов. Эти знания необходимы в клинической практике как эталон при постановке диагноза, наблюдении за течением болезни и для контроля за выздоровлением.
Кровь (sanguis; греч. haima) - это жидкая ткань, циркулирующая по сосудам, осуществляющая транспорт различных веществ в пределах организма и обеспечивающая питание и обмен веществ всех клеток тела. Красный цвет крови придает гемоглобин, содержащийся в эритроцитах. Учение о крови и ее болезнях называется гематологией.
Для внутренней среды организма характерно относительное динамическое постоянство состава и физико-химических свойств (К.Бернар, 1857), которое называется гомеостазом (В.Кеннон, 1929). Морфологическим субстратом, регулирующим обменные процессы между кровью и тканями и поддерживающим гомеостаз, являются гистогематические барьеры, состоящие из эндотелия капилляров, базальной мембраны, соединительной ткани, клеточных липопротеидных мембран (Л.С.Штерн, 1937).
В понятие "система крови" (Г.Ф.Ланг, 1939) входят: кровь, органы кроветворения (красный костный мозг, лимфатические узлы и др.), органы кроворазрушения и; механизмы регуляции (регулирующий нейрогуморальный аппарат); Система крови представляет собой одну из важнейших систем жизнеобеспечения организма и выполняет множество функций. Остановка сердца и прекращение движения крови немедленно приводит организм к гибели.
Физиологические функции крови:
1) дыхательная - перенос кислорода от легких к тканям и углекислого газа от тканей к легким;
2) трофическая (питательная) - доставка питательных веществ, витаминов, минеральных солей и воды от органов пищеварения к тканям;
3) экскреторная (выделительная) - удаление из тканей конечных продуктов метаболизма, лишней воды и минеральных солей;
4) терморегуляторная - регуляция температуры тела путем охлаждения энергоемких органов и согревания органов, теряющих тепло;
5) гомеостатическая - поддержание стабильности ряда констант гомеостаза: рН, осмотического давления, изоионии и т.д.;
6) регуляция водно-солевого обмена между кровью и тканями;
7) защитная - участие в клеточном (лейкоциты), гуморальном (антитела) иммунитете, в свертывании для прекращения кровотечения;
8) гуморальная регуляция - перенос гормонов, медиаторов и др.;
9) креаторная (лат. creatio - созидание) - перенос макромолекул, осуществляющих межклеточную передачу информации с целью восстановления и поддержания структуры тканей.
Общее количество крови в организме взрослого человека в норме составляет 6-8% массы тела и равно примерно 4.5-6 л. В покое в сосудистой системе находится 60-70% крови. Это так называемая циркулирующая кровь. Другая часть крови (30-40%) содержится в специальных кровяных депо. Это так называемая депонированная, или резервная, кровь.
Кровь состоит из жидкой части - плазмы и взвешенных в ней клеток - форменных элементов: эритроцитов, лейкоцитов и тромбоцитов. На долю форменных элементов в циркулирующей крови приходится 40-45%, на долю плазмы - 55-60%. В депонированной крови наоборот: форменных элементов - 55-60%, плазмы - 40-45%.
Объемное соотношение форменных элементов и плазмы (или часть объема крови, приходящаяся на долю эритроцитов) называется гематокритом (греч. haema, haematos - кровь, kritos - отдельный, определенный).
Физико-химические свойства крови.
Относительная плотность (удельный вес) цельной крови равен 1.050-1.060, эритроцитов - 1.090, плазмы - 1.025-1.034.
Вязкость цельной крови по отношению к воде составляет около 5, а вязкость плазмы -1.7-2.2. Вязкость крови обусловлена наличием белков и особенно эритроцитов.
Плазма содержит 90-92% воды и 8-10% сухого остатка, главным образом, белков (7-8%) и минеральных солей (1%).
Белки плазмы (их более 30) включают 3 основные группы:
1) альбумины (около 4.5%) обеспечивают онкотическое давление, связывают лекарственные вещества, витамины, гормоны, пигменты;
2) глобулины (2-3%) обеспечивают транспорт жиров, липоидов в составе липопротеинов, глюкозы - в составе гликопротеинов, меди, железа - в составе трансферрина, выработку антител, а также а- и р-агглютининов крови;
3) фибриноген (0.2-0.4%) участвует в свертывании крови.
Небелковые азотсодержащие соединения плазмы включают: аминокислоты, полипептиды, мочевину, креатинин, продукты распада нуклеиновых кислот и т.д. Половина общего количества небелкового азота в плазме (так называемого остаточного азота) приходится на долю мочевины. В норме остаточного азота в плазме содержится 10.6-14.1 ммоль/л (30-40 мг%), а мочевины - 2.5-3.3 ммоль/л (15-20 мг%). В плазме находятся также безазотистые органические вещества: глюкоза 4.44-6.67 ммоль/л (80-120 мг%), нейтральные.ж?иры, липоиды. Минеральные вещества плазмы составляют около 1% (катионы Ка+, К+, Са2+, анионы С1", НСО3% НРО4")- В плазме содержится также более 50 различных гормонов и ферментов.
Осмотическое давление - это давление, которое оказывают растворенные в плазме вещества. Оно зависит в основном от содержащихся в ней минеральных солей и составляет в среднем около 7.6 атм., что соответствует температуре замерзания крови, равной -0.56 - -0.58°С. Около 60% всего осмотического давления обусловлено солями натрия. Растворы, осмотическое давление которых такое же, как у плазмы, называются изотоническими, или изоосмотическими. Растворы с большим осмотическим давлением называются гипертоническими, а с меньшим - гипотоническими. 0.85-0.9% раствор МаС1 называется физиологическим. Однако он не является полностью физиологическим, так как в нем нет других компонентов плазмы.
Онкотическое (коллоидно-осмотическое) давление - это давление, создаваемое белками плазмы (т.е. их способность притягивать и удерживать воду). Оно равно 0.03-0.04 атм. (25-30 мм рт.ст.), т.е. 1/200 осмотического давления плазмы (равного 7.6 атм), и определяется более чем на 80% альбуминами. Постоянство осмотического и онкотического давления крови является жестким параметром гомеостаза, без которого невозможна нормальная жизнедеятельность организма.
Реакция крови (рН) обусловлена соотношением в ней водородных (Н+) и гидроксильйых (ОН") ионов. Она также является одной из важнейших констант гомеостаза, так как только при рН 7.36-7.42 возможно оптимальное течение обмена веществ. Крайними пределами изменения рН, совместимыми с жизнью, являются величины от 7 до 7.8. Сдвиг реакции крови в кислую сторону называется ацидозом, в щелочную - алкалозом.
Поддержание постоянства реакции крови в пределах рН 7.36-7.42 (слабощелочная реакция) достигается за счет следующих буферных систем крови:
1) буферной системы гемоглобина - самой мощной; на ее долю приходится 75% буферной емкости крови;
2) карбонатной буферной системы (Н2СОз + КаНСО3) - занимает по мощности второе место после буферной системы гемоглобина;
3) фосфатной буферной системы, образованной дигидрофосфатом (КаН2РО4) и гидрофосфатом (Ма2НРО4) натрия;
4) белков плазмы.
В поддержании рН крови участвуют также легкие, почки, потовые железы. Буферные системы имеются и в тканях. Главными буферами тканей являются клеточные белки и фосфаты.
Форменные элементы крови (ФЭК).
Эритроцит (греч. erythros - красный, cytus - клетка) - безъядерный форменный элемент крови, содержащий гемоглобин. Имеет форму двояковогнутого диска диаметром 7-8 мкм, толщиной 1-2.5 мкм. Они очень гибки и эластичны, легко деформируются и проходят через кровеносные капилляры с диаметром меньшим, чем диаметр эритроцита. Образуются в красном костном мозге, разрушаются в печени и селезенке. Продолжительность жизни эритроцитов составляет 100-120 дней. В начальных фазах своего развития эритроциты имеют ядро и называются ретикулоцитами. По мере созревания ядро замещается дыхательным пигментом - гемоглобином, составляющим 90% сухого вещества эритроцитов.
В норме в 1 мкл (мм3) крови у мужчин содержится 4-5 млн. эритроцитов, у женщин - 3.7-4.7 млн., у новорожденных достигает 6 млн. Увеличение количества эритроцитов в единице объема крови называется эритроцитозом (полиглобулией, полицитемией), уменьшение - эритропенией.
1) дыхательная - за счет гемоглобина, присоединяющего к себе О2 иС02;
2) питательная - адсорбирование на своей поверхности аминокислот и доставка их к клеткам организма;
3) защитная - связывание токсинов находящимися на их поверхности антитоксинами и участие в свертывании крови;
4) ферментативная - перенос различных ферментов: угольной ангидразы (карбоангидразы), истинной холинэстеразы и др.;
5) буферная - поддержание с помощью гемоглобина рН крови в пределах 7.36-7.42;
6) креаторная - переносят вещества, осуществляющие межклеточные взаимодействия, обеспечивающие сохранность структуры органов и тканей. Например, при повреждении печени у животных эритроциты начинают транспортировать из костного мозга в печень нуклеотиды, пептиды, аминокислоты, восстанавливающие структуру этого органа.
Гемоглобин является основной составной частью эритроцитов и обеспечивает:
1) дыхательную функцию крови за счет переноса О2 от легких к тканям и СО2 от клеток к легким;
2) регуляцию активной реакции (рН) крови, обладая свойствами слабых кислот (75% буферной емкости крови).
По химической структуре гемоглобин является сложным белком -хромопротеидом, состоящим из белка глобина и простетической группы тема (четырех молекул). Гем имеет в своем составе атом железа, способный присоединять и отдавать молекулу кислорода. При этом валентность железа не изменяется, т.е. оно остается двухвалентным.
В крови человека должно содержаться в идеале 16.67 г% (166.7 г/л) гемоглобина. Фактически у мужчин в норме содержится гемоглобина в среднем 14.5 г% (145 г/л) с колебаниями от 13 до 16 г% (130-160 г/л), у женщин - 13 г% (130 г/л) с колебаниями от 12 до 14 г% (120-140 г/л). 1 г гемоглобина связывает 1.34 мл кислорода.
(Разница в содержании эритроцитов и гемоглобина у мужчин и женщин объясняется стимулирующим действием на кроветворение мужских половых гормонов и тормозящим влиянием женских половых гормонов.)
Гемоглобин синтезируется эритробластами и нормобластами костного мозга. При разрушении эритроцитов гемоглобин после отщепления гема превращается в желчный пигмент - билирубин. Последний с желчью поступает в кишечник, где превращается в стеркобилин и уробилин, выводимые с калом и мочой. За сутки разрушается и превращается в желчные пигменты около 8 г гемоглобина, т.е. около 1% гемоглобина, находящегося в крови.
В норме гемоглобин содержится в крови в виде трех физиологических соединений:
1) оксигемоглобин (НЬО2) - гемоглобин, присоединивший О2; находится в артериальной крови, придавая ей ярко-алый цвет;
2) восстановленный, или редуцированный, гемоглобин, дезоксигемоглобин (НЬ) - оксигемоглобин, отдавший О2; находится в венозной крови, которая имеет более темный цвет, чем артериальная;
3) карбгемоглобин (НЬСО2) - соединение гемоглобина с углекислым газом; содержится в венозной крови.
Гемоглобин способен образовывать и патологические соединения.
1) Карбоксигемоглобин (НЬСО) - соединение гемоглобина с угарным газом (окисью углерода). Слабое отравление угарным газом - обратимый процесс. Вдыхание чистого кислорода увеличивает скорость расщепления карбоксигемоглобина в 20 раз.
2) Метгемоглобин (МеtHb) - соединение, в котором под влиянием сильных окислителей (анилин, бертолетова соль, фенацетин и др.) железо тема из двухвалентного превращается в трехвалентное. При накоплении в крови большого количества метгемоглобина транспорт кислорода тканям нарушается, и может наступить смерть.
Для определения в крови содержания гемоглобина используется гемомер А.Сали.
Лейкоцит (греч. 1еukos - белый, суtus - клетка), или белое кровяное тельце, - это бесцветная ядерная клетка, не содержащая гемоглобина. Размер лейкоцитов - 8-20 мкм. Образуются в красном костном мозге, лимфатических узлах, селезенке, лимфатических фолликулах. В 1 мкл (мм3) крови человека в норме содержится 4-9 тысяч лейкоцитов. Увеличение количества лейкоцитов в крови называется лейкоцитозом, уменьшение - лейкопенией. Продолжительность жизни лейкоцитов составляет в среднем 15-20 дней, лимфоцитов - 20 и более лет. Некоторые лимфоциты живут на протяжении всей жизни человека.
Лейкоциты делят на две группы: гранулоциты (зернистые) и агранулоциты (незернистые). В группу гранулоцитов входят нейтрофилы, эозинофилы и базофилы, а в группу агранулоцитов - лимфоциты и моноциты. При оценке изменений числа лейкоцитов в клинике решающее значение придается не столько изменениям их количества, сколько изменениям взаимоотношений между различными видами клеток. Процентное соотношение отдельных форм лейкоцитов в крови называется лейкоцитарной формулой, или лейкограммой. У здоровых людей лейкограмма довольно постоянна, и ее изменения служат признаком различных заболеваний. Так, например, при острых воспалительных процессах наблюдается увеличение количества нейтрофилов (нейтрофилия), при аллергических заболеваниях и глистной болезни - эозинофилия, при вялотекущих хронических инфекциях (туберкулез, ревматизм и др.) - лимфоцитоз.
По нейтрофилам можно определить пол человека. При наличии женского генотипа 7 из 500 нейтрофилов содержат особые, специфические для женского пола образования, называемые "барабанными палочками" (круглые выросты диаметром 1.5-2 мкм, соединенные с одним из сегментов ядра посредством тонких хроматиновых мостиков).
Физиологические свойства:
1) амебовидной подвижностью - способностью активно передвигаться за счет образования ложноножек (псевдоподий);
2) диапедезом - способностью выходить (мигрировать) через неповрежденную стенку сосуда;
3) фагоцитозом - способностью окружать инородные тела и микроорганизмы, захватывать их в цитоплазму, поглощать и переваривать. Это явление было подробно изучено и описано И.И.Мечниковым (1882).
Функции:
1) защитная - борьба с чужеродными агентами; они фагоцитируют (поглощают) чужеродные тела и уничтожают их;
2) антитоксическая - выработка антитоксинов, обезвреживающих продукты жизнедеятельности микробов;
3) выработка антител, обеспечивающих иммунитет, т.е. невосприимчивость к заразным болезням;
4) участвуют в развитии всех этапов воспаления, стимулируют восстановительные (регенеративные) процессы в организме и ускоряют заживление ран;
5) ферментативная - они содержат различные ферменты, необходимые для осуществления фагоцитоза;
6) участвуют в процессах свертывания крови и фибринолиза путем выработки гепарина, гистамина, активатора плазминогена и т.д.;
7) являются центральным звеном иммунной системы организма, осуществляя функцию иммунного надзора ("цензуры"), защиты от всего чужеродного и сохраняя генетический гомеостаз (Т-лимфоциты);
8) обеспечивают реакцию отторжения трансплантата, уничтожение собственных мутантных клеток;
9) образуют активные (эндогенные) пирогены и формируют лихорадочную реакцию;
10) несут макромолекулы с информацией, необходимой для управления генетическим аппаратом других клеток организма; путем таких межклеточных взаимодействий (креаторных связей) восстанавливается и поддерживается целостность организма.
Тромбоцит (греч. thrombos - сгусток крови, суtus - клетка), или кровяная пластинка, - участвующий в свертывании крови форменный элемент, необходимый для поддержания целостности сосудистой стенки. Представляет собой округлое или овальное безъядерное образование диаметром 2-5 мкм. Тромбоциты образуются в красном
Iкостном мозге из гигантских клеток - мегакариоцитов. В 1 мкл (мм3) крови у человека в норме содержится 180-320 тысяч тромбоцитов. Увеличение количества тромбоцитов в периферической крови называется тромбоцитозом, уменьшение - тромбоцитопенией. Продолжительность жизни тромбоцитов составляет 2-10 дней.
Основные физиологические свойства:
1) амебовидная подвижность за счет образования ложноножек;
2) фагоцитоз, т.е. поглощение инородных тел и микробов;
3) прилипание к чужеродной поверхности и склеивание между собой, при этом они образуют 2-10 отростков, за счет которых происходит прикрепление;
4) легкая разрушаемость;
5) выделение и поглощение различных биологически активных веществ типа серотонина, адреналина, норадреналина и др.;
6) содержат в себе много специфических соединений (тромбоцитарных факторов), участвующих в свертывании крови: тромбоцитарный тромбопластин, антигепариновый, свертывающий факторы, тромбостенин, фактор агрегации и т.д.
Все эти свойства тромбоцитов обусловливают их участие в остановке кровотечения.
1) активно участвуют в процессе свертывания крови и растворения кровяного сгустка (фибринолиза);
2) участвуют в остановке кровотечения (гемостазе) за счет присутствующих в них биологически активных соединений;
3) выполняют защитную функцию за счет склеивания (агглютинации) микробов и фагоцитоза;
4) вырабатывают некоторые ферменты (амилолитические, протеолитические и др.), необходимые для нормальной жизнедеятельности тромбоцитов и для процесса остановки кровотечения;
5) оказывают влияние на состояние гистогематических барьеров между кровью и тканевой жидкостью путем изменения проницаемости стенок капилляров;
6) осуществляют транспорт креаторных веществ, важных для сохранения структуры сосудистой стенки; без взаимодействия с тромбоцитами эндотелий сосудов подвергается дистрофии и начинает пропускать через себя эритроциты.
Лекция № 4.
Тема: «ГЕМОСТАЗ И ГРУППЫ КРОВИ».
План:
1. Гемолиз и его виды.
2. Скорость оседания эритроцитов и ее определение.
3. Гемостаз и его механизмы.
4. Группы крови.
5. Резус-фактор.
ЦЕЛЬ: Знать физиологические механизмы гемолиза, скорости оседания эритроцитов, гемостаза (сосудисто-тромбоцитарного и коагуляционного).
Уметь различать группы крови, понимать сущность резус-конфликта.
Эти знания и умения необходимы в клинике для контроля за течением болезни и выздоровлением, при остановке кровотечения, переливании донорской крови, проведении мероприятий по профилактике выкидыша плода при повторной беременности у резус-отрицательных женщин.
Гемолиз (греч. haima - кровь, lusis - распад, растворение), или гематолизис, эритролиз, - это процесс внутрисосудистого распада эритроцитов и выхода из них гемоглобина в кровяную плазму, которая окрашивается при этом в красный цвет и становится прозрачной ("лаковая кровь").
Виды гемолиза.
1) Осмотический гемолиз возникает при уменьшении осмотического давления, что вначале приводит к набуханию, а затем к разрушению эритроцитов. Мерой осмотической стойкости (резистентности) эритроцитов является концентрация МаС1, при которой начинается гемолиз. У человека это происходит в 0.4% растворе, а в 0.34% растворе разрушаются все эритроциты. При некоторых заболеваниях осмотическая стойкость эритроцитов уменьшается, и гемолиз может наступить при больших концентрациях КаС1 в плазме.
2) Химический гемолиз происходит под влиянием химических веществ, разрушающих белково-липидную оболочку эритроцитов (эфир, хлороформ, алкоголь, бензол, желчные кислоты и т.д.).
3) Механический гемолиз наблюдается при сильных механических воздействиях на кровь, например, при перевозке ампульной крови по плохой дороге, сильном встряхивании ампулы с кровью и т.д.
4) Термический гемолиз возникает при замораживании и размораживании ампульной крови, а также при нагревании ее до температуры 65-68°С.
5) Биологический гемолиз развивается при переливании несовместимой или недоброкачественной крови, при укусах ядовитых змей, скорпионов, под влиянием иммунных гемолизинов и др.
6) Внутриаппаратный гемолиз может происходить в аппарате искусственного кровообращения во время перфузии (нагнетания) крови.
Скорость (реакция) оседания эритроцитов (сокращенно СОЭ, или РОЭ) - показатель, отражающий изменения физико-химических свойств крови и измеряемой величиной столба плазмы, освобождающейся от эритроцитов при их оседании из цитратной смеси (5% раствор цитрата натрия) за 1 час в специальной пипетке прибора Т.П.Панченкова.
В норме СОЭ равна:
у мужчин - 1-10 мм/час;
у женщин - 2-15 мм/час;
у новорожденных - 0.5 мм/час;
у беременных женщин перед родами - 40-50 мм/час.
Увеличение СОЭ больше указанных величин является, как правило, признаком патологии. Величина СОЭ зависит от свойств плазмы, в первую очередь от содержания в ней крупномолекулярных белков - глобулинов и особенно фибриногена. Концентрация этих белков возрастает при всех воспалительных процессах. При беременности содержание фибриногена перед родами почти в 2 раза больше нормы, и СОЭ достигает до 40-50 мм/час. О влиянии свойств плазмы на величину СОЭ говорят результаты опытов. (Так, например, эритроциты мужчин, помещенные в плазму мужской крови, оседают со скоростью 5-9 мм/час, а в плазму беременной женщины - до 50 мм/час. Равным образом эритроциты женщины оседают в плазме мужской крови со скоростью около 9 мм/час, а в плазме беременной женщины - до 60 мм/час. Считают, что крупномолекулярные белки (глобулины, фибриноген) уменьшают электрический заряд клеток крови и явления электроотталкивания, что способствует большей СОЭ (образованию более длинных монетных столбиков из эритроцитов). Так, при СОЭ 1 мм/час монетные столбики образуются примерно из 11 эритроцитов, а при СОЭ 75 мм/час скопления эритроцитов имеют диаметр 100 мкм и более и состоят из большого количества (до 60000) эритроцитов.)
Для определения СОЭ используется прибор Т.П.Панченкова, состоящий из штатива и градуированных стеклянных пипеток (капилляров).
Гемостаз (греч. haime - кровь, stasis - неподвижное состояние) - это остановка движения крови по кровеносному сосуду, т.е. остановка кровотечения. Различают 2 механизма остановки кровотечения:
1) сосудисто-тромбоцитарный (микроциркуляторный) гемостаз;
2) коагуляционный гемостаз (свертывание крови).
Первый механизм способен самостоятельно за несколько минут остановить кровотечение из наиболее часто травмируемых мелких сосудов с довольно низким кровяным давлением. Он слагается из двух процессов:
1) сосудистого спазма,
2) образования, уплотнения и сокращения тромбоцитарной пробки.
Второй механизм остановки кровотечения - свертывание крови (гемокоагуляция) обеспечивает прекращение кровопотери при повреждении крупных сосудов, в основном мышечного типа. Осуществляется в три фазы: I фаза - формирование протромбиназы;
II фаза - образование тромбина;
III фаза - превращение фибриногена в фибрин.
В механизме свертывания крови, помимо стенки кровеносных сосудов и форменных элементов, принимает участие 15 плазменных факторов: фибриноген, протромбин, тканевой тромбопластин, кальций, проакцелерин, конвертин, антигемофильные глобулины А и Б, фибринстабилизирующий фактор и др. Большинство этих факторов образуется в печени при участии витамина К и является проферментами, относящимися к глобулиновой фракции белков плазмы. Пусковым механизмом свертывания крови служит освобождение тромбопластина поврежденной тканью и распадающимися тромбоцитами. Для осуществления всех фаз процесса свертывания необходимы ионы кальция.
Сеть из волокон нерастворимого фибрина и опутанные ею эритроциты, лейкоциты и тромбоциты образуют кровяной сгусток.
Плазма крови, лишенная фибриногена и некоторых других веществ, участвующих в свертывании, называется сывороткой. А кровь, из которой удален фибрин, называется дефибринированной.
Время полного свертывания капиллярной крови в норме составляет 3-5 минут, венозной крови - 5-10 мин.
Кроме свертывающей системы, в организме имеются одновременно еще две системы: противосвертывающая и фибринолитическая.
Противосвертывающая система препятствует процессам внутрисосудистого свертывания крови или замедляет гемокоагуляцию. Главным антикоагулянтом этой системы является гепарин, выделяемый из ткани легких и печени, и продуцируемый базофильными лейкоцитами и тканевыми базофилами (тучными клетками соединительной ткани). Гепарин тормозит все фазы процесса свертывания крови, подавляет активность многих плазменных факторов и динамические превращения тромбоцитов.
Выделяемый слюнными железами медицинских пиявок гирудин действует угнетающе на третью стадию процесса свертывания крови, т.е. препятствует образованию фибрина.
Фибринолитическая система способна растворять образовавшийся фибрин и тромбы и является антиподом свертывающей системы. Главная функция фибринолиза - расщепление фибрина и восстановление просвета закупоренного сгустком сосуда. Нарушение функциональных взаимосвязей между свертывающей, противосвертывающей и фибринолитической системами может привести к тяжелым заболеваниям: повышенной кровоточивости, внутрисосудистому тромбообразованию и даже эмболии.
Группы крови - совокупность признаков, характеризующих антигенную структуру эритроцитов и специфичность антиэритроцитарных антител, которые учитываются при подборе крови для трансфузий (лат. transfusio - переливание).
В 1901 г. австриец К.Ландштейнер и в 1903 г. чех Я.Янский обнаружили, что при смешивании крови разных людей часто наблюдается склеивание эритроцитов друг с другом - явление агглютинации (лат. agglutinatio - склеивание) с последующим их разрушением (гемолизом). Было установлено, что в эритроцитах имеются агглютиногены А и В, склеиваемые вещества гликолипидного строения, антигены. В плазме были найдены агглютинины a и b, видоизмененные белки глобулиновой фракции, антитела, склеивающие эритроциты. Агглютиногены А и В в эритроцитах, как и агглютинины a и b в плазме, у разных людей могут быть по одному или вместе, либо отсутствовать. Агглютиноген А и агглютинин a, а также В и bназываются одноименными. Склеивание эритроцитов происходит в том случае, если эритроциты донора (человека, дающего кровь) встречаются с одноименными агглютининами реципиента (человека, получающего кровь), т.е. А + a, В + b или АВ + ab. Отсюда ясно, что в крови каждого человека находятся разноименные агглютиноген и агглютинин.
Согласно классификации Я.Янского и К.Ландштейнера у людей имеется 4 комбинации агглютиногенов и агглютининов, которые обозначаются следующим образом:
I (0) - ab,
II (А) - Аb,
Ш (В) - В a
IV (АВ).
Людям I группы можно переливать кровь только этой группы. Кровь же I группы можно переливать людям всех групп. Поэтому людей с I группой крови называют универсальными донорами. Людям с IV группой можно переливать кровь всех групп, поэтому этих людей называют универсальными реципиентами. Кровь же IV группы можно переливать людям с кровью IV группы. Кровь людей II и III групп можно переливать людям с одноименной, а также с IV группой крови.
Однако в настоящее время в клинической практике переливают только одногруппную кровь, причем в небольших количествах (не более 500 мл), или переливают недостающие компоненты крови (компонентная терапия). Это связано с тем, что:
во-первых, при больших массивных переливаниях разведения агглютининов донора не происходит, и они склеивают эритроциты реципиента;
во-вторых, при тщательном изучении людей с кровью I группы были обнаружены иммунные агглютинины анти-А и анти-В (у 10-20% людей); переливание такой крови людям с другими группами крови вызывает тяжелые осложнения. Поэтому людей с I группой крови, содержащих агглютинины анти-А и анти-В, сейчас называют опасными универсальными донорами;
в-третьих, в системе АВО выявлено много вариантов каждого агглютиногена. Так, агглютиноген А существует более, чем в 10 вариантах
В 1930 г. К.Ландштейнер, выступая на церемонии вручения ему Нобелевской премии за открытие групп крови, предположил, что в будущем будут открыты новые агглютиногены, а количество групп крови будет расти до тех пор, пока не достигнет числа живущих на земле людей. Это предположение ученого оказалось верным. К настоящему времени в эритроцитах человека обнаружено более 500 различных агглютиногенов.
Для определения групп крови нужно иметь стандартные сыворотки, содержащие известные агглютинины, или цоликлоны анти-А и анти-В, содержащие диагностические моноклональные антитела. Если смешать каплю крови человека, группу которого надо определить, с сывороткой I, II, III групп или с цоликлонами анти-А и анти-В, то по наступившей агглютинации можно определить его группу.
Перелитая кровь всегда действует многосторонне. В клинической практике выделяют:
1) заместительное действие - замещение потерянной крови;
2) иммуностймулирующее действие - с целью стимуляции защитных сил;
3) кровоостанавливающее (гемостатическое) действие - с целью остановки кровотечения, особенно внутреннего;
4) обезвреживающее (дезинтоксикационное) действие - с целью уменьшения интоксикации;
5) питательное действие - введение белков, жиров, углеводов в легкоусвояемом виде.
Как мы только что отметили,! кроме основных агглютиногенов А и В, в эритроцитах могут быть другие дополнительные, в частности, так называемый резус-агглютиноген (резус-фактор). Впервые он был найден в 1940 г. К.Ландштейнером и И.Винером в крови обезьяны макаки-резуса. У 85% людей в крови имеется этот же резус-агглютиноген. Такая кровь называется резус-положительной. Кровь, в которой отсутствует резус-агглютиноген, называется резус-отрицательной (у 15% людей). Система резус имеет более 40 разновидностей агглютино-генов - D, С, Е, из которых наиболее активен D. Особенностью резус-фактора является то, что у людей отсутствуют антирезус-агглютинины. Однако если человеку с резус-отрицательной кровью повторно переливать резус-положительную кровь, то под влиянием введенного резус-агглютиногена в крови выра-батываются специфические антирезус-агглютинины и гемолизины. В этом случае переливание резус-положительной крови этому человеку может вызвать агглютинацию и гемолиз эритроцитов - возникнет гемотрансфузионный шок.
Резус-фактор передается по наследству и имеет особое значение для течения беременности. Например, если у матери отсутствует резус-фактор, а у отца он есть (вероятность такого брака составляет 50%), то плод может унаследовать от отца резус-фактор и оказаться резус-положительным. Кровь плода проникает в организм матери, вызывая образование в ее крови антирезус-агглютининов. Если эти антитела поступят через плаценту обратно в кровь плода, произойдет агглютинация. При высокой концентрации антирезус-агглютининов может наступить смерть плода и выкидыш. При легких формах резус-несовместимости плод рождается живым, но с гемолитической желтухой.
Резус-конфликт возникает лишь при высокой концентрации антирезус-агглютининов. Чаще всего первый ребенок рождается нормальным, поскольку титр этих антител в крови матери возрастает относительно медленно (в течение нескольких месяцев). Но при повторной беременности резус-отрицательной женщины резус-положительным плодом угроза резус-конфликта нарастает вследствие образования новых порций антирезус-агглютининов. Резус-несовместимость при беременности встречается не очень часто: примерно один случай на 700 родов.
Для профилактики резус-конфликта беременным резус-отрицательным женщинам назначают антирезус-гаммаглобулин, который нейтрализует резус-положительные антигены плода.
Лекция № 5.
Анатомо-физиологические аспекты самоудовлетворения организмом потребности в движении. Процесс движения.
Общие вопросы анатомии и физиологии аппарата движения человека. Кость, как орган, её состав, виды костей, соединения костей. Скелет головы.
План:
1. Значение и функции скелета.
2. Строение кости, её химический состав.
3. Классификация костей
4. Соединение костей.
5. Классификация и строение суставов.
6. Скелет головы
7. Кости мозгового отдела черепа.
8. Кости лицевого отдела черепа.
9. Череп в целом.
Цели:
виды костей, строение кости как органа, рост кости в длину и ширину, виды соединений костей, строение сустава, классификация суставов, виды движений в суставах, отделы черепа и кости их образующие, соединения костей черепа, черепные ямки, стенки глазницы, воздухоносные кости черепа, полость носа, полость рта, половые различия черепа.
Значение и функции скелета
Пассивную часть опорно-двигательного аппарата человека составляет комплекс костей и их соединений — скелет (sceleton) (рис. 1). Скелет состоит из костей черепа, позвоночника и грудной клетки (так называемый осевой скелет), а также костей верхних и нижних конечностей (добавочный скелет). Учение о костях называется остеологией, о соединениях костей – артрологией (синдесмологией), о мышцах – миологией. Масса высушенного скелета – 5 -6 кг.
Система скелета включает более 200 костей (208). Парных -95; 29 – костей образует череп; 26 – позвоночный столб, 25 – ребра и грудину, 64 – кости верхней конечности, 62 – скелет нижней конечности.
Функции скелета: механические: опорная, рессорная (смягчает толчки и сотрясения), двигательная, защитная (образует полости, вместилища для органов), антигравитационная (создает опору для устойчивости тела, приподнимающегося над землей).
Биологические: участие в процессах кроветворения и в минеральном обмене, участие в иммунной системы организма (выработка В-лимфоцитов).
Скелет характеризуется высокой прочностью и гибкостью, которая обеспечивается способом соединения костей друг с другом.
Скелет человека продолжает свое формирование в течение всей жизни: кости постоянно обновляются и растут, отвечая росту всего организма; отдельные кости (например, копчиковые или крестцовые), которые у детей существуют раздельно, по мере взросления срастаются в единую кость. К моменту рождения кости скелета окончательно еще не сформированы и многие из их состоят из хрящевой ткани (рис. 2).
 А — вид впереди; Б — вид сзади:
А — вид впереди; Б — вид сзади:
1 — череп;
2 — грудная клетка;
3 — кости верхней конечности;
4 — позвоночный столб;
5 — тазовая кость;
6 — кости нижних конечностей.
Рис. 1. Скелет человека


1 — череп;
2 — кости верхней конечности;
3 — грудная клетка;
4 — позвоночный столб;
5 — тазовые кости;
6 — кости нижней конечности
Рис. 2. Скелет плода:
Череп плода в возрасте 9 месяцев еще не представляет собой жесткую конструкцию; составляющие его отдельные кости не срослись, что должно обеспечить относительно легкое прохождение по родовым путям. Другие отличительные особенности: не полностью развитые кости пояса верхних конечностей (лопатки и ключицы); большинство костей запястья и предплюсны еще хрящевые; к моменту рождения не сформированы также и кости грудной клетки (у новорожденного мечевидный отросток хрящевой, а грудина представлена отдельными, не сросшимися между собой костными точками). Позвонки в этом возрасте разделены относительно толстыми межпозвоночными дисками, а сами позвонки еще только начинают формироваться: тела и дуги позвонков не срослись и представлены костными точками. Наконец, тазовая кость к этому моменту состоит лишь из костных зачатков седалищной, лобковой и подвздошной костей.
Структурной единицей опорного аппарата, образующей кости скелета, а также хрящи, связки, фасции и сухожилия, является соединительная ткань (textus connectivus). Общей характеристикой различных по строению соединительных тканей является то, что все они состоят из клеток и межклеточного вещества, в состав которого входят волокнистые структуры и аморфное вещество. Соединительная ткань выполняет различные функции: в составе органов трофическую — формирование стромы органов, питание клеток и тканей, транспорт кислорода, углекислого газа, а также механическую, защитную, то есть объединяет различные виды тканей и предохраняет органы от повреждений, вирусов и микроорганизмов. Костная ткань определяет форму тела. Она состоит из клеток, которыми являются остеоциты, остеобласты и остеокласты, и из межклеточного вещества, содержащего коллагеновые волокна кости и костное основное вещество, где откладываются минеральные соли, составляющие до 70% от общей массы кости. Благодаря такому количеству солей костное основное вещество характеризуется повышенной прочностью. Костная ткань подразделяется на грубоволокнистую, или ретикулофиброзную, характерную для зародышей и молодых организмов, и пластинчатую ткань, составляющую кости скелета, которая, в свою очередь, делится на губчатую, содержащуюся в эпифизах костей, и компактную, находящуюся в диафизах трубчатых костей. Хрящевая ткань (textus cartilagineus) образована клетками хондроцитами и межклеточным веществом повышенной плотности. Хрящи выполняют опорную функцию и входят в состав различных частей скелета. Различают волокнистую хрящевую ткань, входящую в состав межпозвоночных дисков и соединений лонных костей, гиалиновую, образующую хрящи суставных поверхностей костей, концов ребер, трахеи, бронхов, и эластическую, формирующую надгортанник и ушные раковины.
Строение костей скелета.
Сочетание необходимых механических качеств кости — одновременно гибкости и механической прочности — обеспечивается ее составом. Кость на 2/3 состоит из неорганического вещества (солей кальция) и на 1/3 — из органического вещества (белка оссеина). Соли кальция придают кости высокую твердость, а оссеин обеспечивает значительную эластичность.
В строении кости выделяют надкостницу (периост), компактное вещество, губчатое вещество и костный мозг. Надкостница (periosteum) покрывает всю наружную поверхность кости, кроме сустава. Ее пронизывает множество тонких кровеносных сосудов и нервных волокон, по костным канальцам проникающих в глубь кости, за счет чего обеспечивается ее кровоснабжение и иннервация. По своему строению надкостница представляет собой тонкую пластину из соединительной ткани, ее наружный слой состоит из плотных фиброзных волокон, а внутренний — из волокнистой и рыхлой соединительной ткани, в которой залегают остеобласты — костеобразующие клетки. Внутренний слой надкостницы называется камбиальным, он отвечает за рост кости в толщину; остеобласты камбиального слоя обеспечивают также восстановление кости после переломов. Компактное вещество (substantia compacta), состоящее из костных пластинок, плотным слоем покрывает периферию кости. Часть костных пластинок, составляющих компактное вещество, образует собственно структурную единицу кости — остеон. Остеон — цилиндрическое образование, состоящее из нескольких слоев костных пластинок цилиндрической формы, как бы вставленных друг в друга и окружающих центральный канал, в котором проходят нервы и кровеносные сосуды. Промежутки между остеонами занимают вставочные пластинки; снаружи и изнутри остеоны и вставочные пластинки покрыты окружающими пластинками. Остеоны располагаются в соответствии с нагрузками, действующими на данную кость. Губчатое вещество кости (substantia spongiosa), расположенное под компактным, отличается пористой структурой. Оно образовано костными перекладинами (трабекулами), которые, в свою очередь, также состоят из костных пластинок, ориентированных в соответствии с направлением действующих на кость нагрузок.
Костный мозг (medulla ossium) обеспечивает функционирование кости как органа. Различают желтый (medulla ossium flava) и красный (medulla ossium rubra) костный мозг. Желтый костный мозг расположен в костно-мозговой полости и состоит в основном из жировых клеток (именно они определяют его цвет). Красный костный мозг, расположенный в губчатом веществе кости, — орган костеобразования и кроветворения. Он состоит из ретикулярной ткани и густо пронизан кровеносными сосудами. По этим сосудам клетки крови, созревающие в кроветворных элементах (стволовых клетках) красного костного мозга, попадают в общий кровоток организма. В петлях ретикулярной ткани, помимо стволовых клеток, располагаются также клетки, образующие и разрушающие кость, — остеобласты и остеокласты.
Классификация костей.
По форме все многообразие костей скелета разделяется на пять групп: выделяют трубчатые, губчатые, плоские, смешанные и воздухоносные кости. Неодинаковая роль этих костей в скелете обуславливает и различия в их внутреннем строении.
Трубчатые кости отличаются наличием более или менее вытянутой цилиндрической средней части — диафиза, или тела кости. Диафиз (diaphysis) состоит из компактного вещества, окружающего внутреннюю костно-мозговую полость (cavitas medullaris), содержащую желтый костный мозг. Различают длинные и короткие трубчатые кости: к длинным костям относятся кости плеча, предплечья, бедра и голени, а к коротким — фаланги пальцев, а также кости пясти и плюсны. Диафиз длинных трубчатых костей с обеих сторон оканчивается эпифизом (epiphysis), который заполнен губчатым веществом, содержащим красный костный мозг. Между собой эпифиз и диафиз разделяются метафизом (metaphisis).
Губчатые кости, состоящие из губчатого вещества, также разделяют на длинные и короткие. К длинным губчатым костям относятся кости грудной клетки — ребра и грудина, а к коротким — позвонки, кости запястья, предплюсны, а также сесамовидные кости (расположенные в сухожилиях мышц рядом с суставами). От трубчатых костей губчатые отличаются отсутствием костно-мозговой полости; снаружи губчатые кости покрыты тонким слоем компактного вещества.
К плоским костям относятся кости лопатки, тазовая кость, кости крышки черепа. Плоские кости по строению сходны с губчатыми (также состоят из губчатого вещества, снаружи покрытого компактным веществом) и отличаются от последних формой.
Помимо перечисленных, в скелете выделяются также смешанные кости, которые состоят из частей, различных по своим функциям, форме и происхождению. Смешанные кости встречаются среди костей основания черепа.
Воздухоносные кости – в теле кости имеют полость, выстланную слизистой оболочкой и заполненную воздухом; это кости черепа: лобная, клиновидная, решетчатая, височная, верхняя челюсть.
Соединения костей.
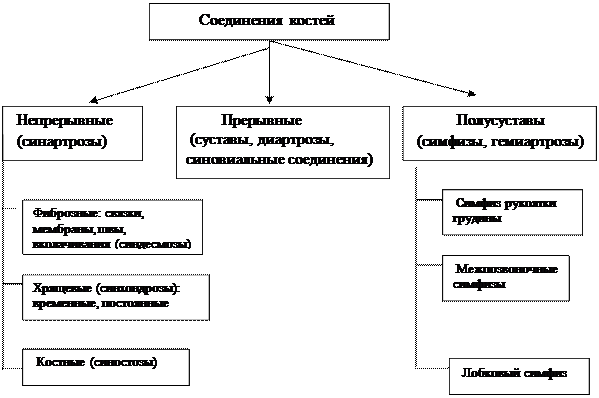 | |||
| |||
 По строению: По биомеханике и форме
По строению: По биомеханике и форме
|
|
| ||||
 | ||||
 | ||||
Строение сустава:
В суставе выделяют основные и вспомогательные элементы. К основным элементам относят:
1. суставные поверхности
2. суставной хрящ
3. суставная капсула
4. суставная полость
К вспомогательным элементам относят:
1. связки
2. суставные диски
3. суставные мениски
4. суставные губы
5. синовиальные сумки.
Суставные диски и мениски: сплошные и не сплошные хрящевые пластинки, которые располагаются м/д не полностью соответствующим друг другу суставным поверхностям. Они сглаживают неровности поверхностей. Суставная губа – хрящевой валик вокруг суставной впадины, для увеличения её размера. Синовиальная сумка – выпячивание синовиальной мембраны в истонченных участках фиброзной капсулы сустава (коленный).
Скелет головы
Скелет головы, то есть череп (cranium) (рис. 3), состоит из мозгового и лицевого черепа.
Рис. 3. Череп
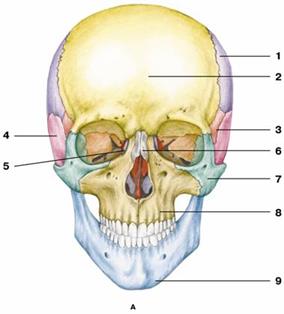
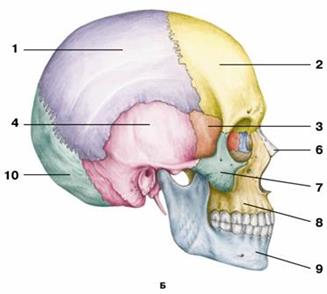
1 — теменная кость; 2 — лобная кость;
3 — клиновидная кость; 4 — височная кость;
5 — слезная кость; 6 — носовая кость;
7 — скуловая кость; 8 — верхняя челюсть;
9 — нижняя челюсть; 10 — затылочная кость
Мозговой череп имеет яйцевидную форму и образован затылочной, лобной, клиновидной, решетчатой, парой височных и парой теменных костей. Лицевой череп образован шестью парными костями (верхняя челюсть, нижняя носовая раковина, слезная, носовая, скуловая и небная кости) и тремя непарными (нижняя челюсть, подъязычная кость, сошник) и представляет собой начальный отдел пищеварительного и дыхательного аппаратов. Кости обоих черепов соединяются друг с другом при помощи швов и практически неподвижны. Нижняя челюсть соединяется с черепом суставом, поэтому наиболее подвижна, что необходимо для ее участия в акте жевания.
Полость мозгового черепа представляет собой продолжение позвоночного канала, в ней содержится головной мозг. Верхний отдел мозгового черепа, образованный теменными костями и чешуями лобной, затылочной и височной костей, называется сводом или крышей черепа (calvaria cranii). Кости свода черепа плоские, их наружная поверхность гладкая и ровная, а внутренняя гладкая, но неровная, так как на ней отмечаются борозды артерий, вен и прилежащих извилин головного мозга. Кровеносные сосуды располагаются в губчатом веществе — диплоэ (diploe), находящемся между наружной и внутренней пластинками компактного вещества. Внутренняя пластинка не такая прочная, как внешняя, она гораздо более тонкая и хрупкая. Нижний отдел мозгового черепа, образованный лобной, затылочной, клиновидной и височными костями, называется основанием черепа (basis cranii).
Кости мозгового черепа
Затылочная кость (os occipitale) непарная, находится в заднем отделе мозгового черепа и состоит из четырех частей, располагающихся вокруг большого отверстия (foramen magnum) в передненижнем отделе наружной поверхности.
Основная, или базилярная, часть (pars basilaris) залегает кпереди от наружного отверстия. В детском возрасте она соединяется с клиновидной костью при помощи хряща и образуется клиновидно-затылочный синхондроз (synchondrosis sphenooccipitalis), а в юношеском возрасте (после 18–20 лет) хрящ заменяется костной тканью и кости срастаются. Верхняя внутренняя поверхность базилярной части, обращенная в полость черепа, слегка вогнутая и гладкая. На ней располагается часть ствола головного мозга. У наружного края проходит борозда нижней каменистой пазухи (sulcus sinus petrosi inferior), прилегающая к задней поверхности каменистой части височной кости. Нижняя наружная поверхность выпуклая и шероховатая. В центре ее располагается глоточный бугорок (tuberculum pharyngeum).
Боковая, или латеральная, часть (pars lateralis) парная, имеет вытянутую форму. На ее нижней наружной поверхности располагается эллипсовидный суставной отросток — затылочный мыщелок (condylus occipitalis). Каждый мыщелок имеет суставную поверхность, посредством которой сочленяется с I шейным позвонком. Позади суставного отростка находится мыщелковая ямка (fossa condylaris) с залегающим в ней непостоянным мыщелковым каналом (canalis condylaris). У основания мыщелок пронизывается подъязычным каналом (canalis hypoglossi). На боковом крае располагается яремная вырезка (incisura jugularis), которая, объединяясь с одноименной вырезкой височной кости, образует яремное отверстие (foramen jugulare). Через это отверстие проходят яремная вена, языкоглоточный, добавочный и блуждающий нервы. На заднем крае яремной вырезки находится небольшой выступ, который называется яремным отростком (processus intrajugularis). Позади него по внутренней поверхности черепа проходит широкая борозда сигмовидной пазухи (sulcus sinus sigmoidei), имеющая дугообразную форму и являющаяся продолжением одноименной борозды височной кости. Кпереди от нее, на верхней поверхности боковой части, располагается гладкий, пологий яремный бугорок (tuberculum jugulare).
Наиболее массивной частью затылочной кости является затылочная чешуя (squama occipitalis), располагающаяся позади большого затылочного отверстия и принимающая участие в образовании основания и свода черепа. В центре на наружной поверхности затылочной чешуи располагается наружный затылочный выступ (protuberantia occipittalis externa), который легко прощупывается через кожу. От наружного затылочного выступа к большому затылочному отверстию направляется наружный затылочный гребень (crista occipitalis externa). В обе стороны от наружного затылочного гребня отходят парные верхние и нижние выйные линии (linea nuchae superiores et inferiores), представляющие собой след прикрепления мышц. Верхние выйные линии находятся на уровне наружного выступа, а нижние — на уровне середины наружного гребня. На внутренней поверхности, в центре крестообразного возвышения (eminentia cruciformis), находится внутренний затылочный выступ (protuberantia occipittalis interna). Книзу от него, вплоть до большого затылочного отверстия, опускается внутренний затылочный гребень (crista occipitalis interna). В обе стороны от крестообразного возвышения направляется широкая пологая борозда поперечной пазухи (sulcus sinus transversi); вертикально вверх идет борозда верхней сагиттальной пазухи (sulcus sinus sagittalis superioris).
Затылочная кость соединена с клиновидной, височными и теменными костями.
Клиновидная кость (os sphenoidale) непарная, находится в центре основания черепа. В клиновидной кости, имеющей сложную форму, выделяют тело, малые крылья, большие крылья и крыловидные отростки. Тело клиновидной кости (corpus ossis sphenoidalis) имеет кубическую форму, в нем выделяют шесть поверхностей. Верхняя поверхность тела обращена в полость черепа и имеет углубление, называемое турецким седлом (sella turcica), в центре которого располагается гипофизная ямка (fossa hypophysialis) с залегающим в ней нижним придатком мозга — гипофизом. Спереди турецкое седло ограничено бугорком седла (tuberculum sellae), а сзади — спинкой седла (dorsum sellae). Задняя поверхность тела клиновидной кости соединяется с базилярной частью затылочной кости. На передней поверхности располагаются два отверстия, ведущие в воздухоносную клиновидную пазуху (sinus sphenoidalis) и называющиеся апертурой клиновидной пазухи (apertura sinus sphenoidalis). Пазуха окончательно формируется после 7 лет внутри тела клиновидной кости и представляет собой парную полость, разделенную перегородкой клиновидных пазух (septum sinuum sphenoidalium), выходящей на переднюю поверхность в виде клиновидного гребня (crista sphenoidalis). Нижний отдел гребня заострен и представляет собой клиновидный клюв (rostrum sphenoidale), вклинивающийся между крыльями сошника (alae vomeris), прикрепляющегося к нижней поверхности тела клиновидной кости. Малые крылья (alae minores) клиновидной кости направляются в обе стороны от передневерхних углов тела и представляют собой две треугольные пластинки. У основания малые крылья пронизаны зрительным каналом (canalis opticus), в котором находятся зрительный нерв и глазная артерия. Верхняя поверхность малых крыльев обращена в полость черепа, а нижняя принимает участие в образовании верхней стенки глазницы. Большие крылья (alae majores) клиновидной кости отходят в стороны от боковых поверхностей тела, направляясь кнаружи. У основания больших крыльев располагается кнаружи и кпереди круглое отверстие (foramen rotundum), затем овальное (foramen ovale), через которые проходят ветви тройничного нерва, а кнаружи и кзади (в области угла крыла) находится остистое отверстие (foramen spinosum), пропускающее артерию, питающую твердую оболочку головного мозга. Внутренняя, мозговая, поверхность (facies cerebralis) вогнутая, а наружная выпуклая и состоит из двух частей: глазничной поверхности (facies orbitalis), участвующей в образовании стенок глазницы, и височной поверхности (facies temporalis), участвующей в образовании стенки височной ямки. Большие и малые крылья ограничивают верхнюю глазничную щель (fissura orbitalis superior), через которую в глазницу проникают сосуды и нервы. Крыловидные отростки (processus pterygoidei) отходят от места соединения больших крыльев с телом и направляются вниз. Каждый отросток образован наружной и внутренней пластинками, срастающимися спереди, а сзади расходящимися и ограничивающими крыловидную ямку (fossa pterygoidea). Внутренняя медиальная пластинка крыловидного отростка (lamina medialis processus pterygoideus) принимает участие в образовании полости носа и оканчивается крыловидным крючком (hamulus pterygoideus). Наружная латеральная пластинка крыловидного отростка (lamina lateralis processus pterygoideus) более широкая, но менее длинная. Ее наружная поверхность обращена в подвисочную ямку (fossa infratemporalis). У основания каждый крыловидный отросток пронизан крыловидным каналом (canalis pterygoideus), через который проходят сосуды и нервы.
Клиновидная кость соединяется со всеми костями мозгового черепа.
Височная кость (os temporale) парная, принимает участие в образовании основания черепа, боковой стенки и свода. В ней располагаются орган слуха и равновесия (см. раздел «Органы чувств»), внутренняя сонная артерия, часть сигмовидного венозного синуса, преддверно-улитковый и лицевой нервы, узел тройничного нерва, ветви блуждающего и языкоглоточного нерва. Кроме того, соединяясь с нижней челюстью, височная кость служит опорой жевательного аппарата. Она подразделяется на три части: каменистую, чешуйчатую и барабанную. Каменистая часть (pars petrosa) имеет форму трехсторонней пирамиды, вершина которой обращена кпереди и медиально, а основание, переходящее в сосцевидный отросток (processus mastoideus), — кзади и латерально. На гладкой передней поверхности каменистой части (facies anterior partis petrosae), около вершины пирамиды, располагается широкое углубление, являющееся местом прилегая тройничного нерва, — тройничное вдавливание (impressio trigemini), а практически у основания пирамиды находится дугообразное возвышение (eminentia arcuata), образованное залегающим под ним верхним полукружным каналом внутреннего уха. Передняя поверхность отделяется от внутренней каменисто-чешуйчатой щелью (fissura petrosquamosa). Между щелью и дугообразным возвышением находится обширная площадка — барабанная крыша (tegmen tympani), под которой залегает барабанная полость среднего уха. Практически в центре задней поверхности каменистой части (facies posterior partis petrosae) заметно внутреннее слуховое отверстие (porus acusticus internus), направляющееся во внутренний слуховой проход. Через него проходят сосуды, лицевой и преддверно-улитковый нервы. Выше и латеральнее внутреннего слухового отверстия находится поддуговая ямка (fossa subarcuata), в которую проникает отросток твердой мозговой оболочки. Еще латеральнее отверстия располагается наружное отверстие водопровода преддверия (apertura externa aquaeductus vestibuli), через которое из полости внутреннего уха выходит эндолимфатический проток. В центре шероховатой нижней поверхности (facies inferior partis petrosae) имеется отверстие, ведущее в сонный канал (canalis caroticus), а позади него располагается яремная ямка (fossa jugularis). Латеральнее яремной ямки выступает направляющийся книзу и кпереди длинный шиловидный отросток (processus styloideus), являющийся точкой начала мышц и связок. У основания этого отростка располагается шилососцевидное отверстие (foramen stylomastoideum), через которое из полости черепа выходит лицевой нерв. Сосцевидный отросток (processus mastoideus), представляющий собой продолжение основания каменистой части, служит местом крепления грудино-ключично-сосцевидной мышцы. С медиальной стороны сосцевидный отросток ограничивает сосцевидная вырезка (incisura mastoidea), а по его внутренней, мозговой, стороне проходит S-образная борозда сигмовидной пазухи (sulcus sinus sigmoidei), из которой на наружную поверхность черепа ведет сосцевидное отверстие (foramen mastoideum), относящееся к непостоянным венозным выпускникам. Внутри сосцевидного отростка располагаются воздухоносные полости — сосцевидные ячейки (cellulae mastoideae), сообщающиеся с полостью среднего уха посредством сосцевидной пещеры (antrium mastoideum). Чешуйчатая часть (pars squamosa) имеет форму овальной пластинки, которая располагается практически вертикально. Наружная височная поверхность (facies temporalis) слегка шероховатая и немного выпуклая, участвует в образовании височной ямки (fossa temporalis), являющейся точкой начала височной мышцы. Внутренняя мозговая поверхность (facies cerebralis) вогнутая, со следами прилегающих извилин и артерий: пальцевых вдавливаний, мозговых возвышений и артериальной борозды. Кпереди от наружного слухового прохода вбок и вперед поднимается скуловой отросток (processus zygomaticus), который, соединяясь с височным отростком, образует скуловую дугу (arcus zygomaticus). У основания отростка на наружной поверхности чешуйчатой части располагается нижнечелюстная ямка (fossa mandibularis), обеспечивающая соединение с нижней челюстью, которая спереди ограничивается суставным бугорком (tuberculum articularae). Барабанная часть (pars tympanica) сращена с сосцевидным отростком и чешуйчатой частью, представляет собой тонкую пластинку, ограничивающую спереди, сзади и снизу наружное слуховое отверстие и наружный слуховой проход. Височная кость содержит несколько каналов:
— сонный канал (canalis caroticus), в котором залегает вн
|
|
 2020-06-10
2020-06-10 3760
3760
